经脐单孔腹腔镜手术治疗不同直径及类型卵巢囊肿的可行性研究
2022-11-28周新娥
程 薇,刘 颖,刘 燕,周新娥,冯 丹
卵巢囊肿是临床妇科常见的良性病变,多发于育龄期女性,临床表现为月经紊乱、下腹疼痛和不孕不育等,患病危险因素包括激素水平变化、盆腔感染和子宫内膜异位症等,主要治疗手段为手术治疗[1-2]。随着腹腔镜技术的发展,腹腔镜手术逐渐应用于临床,其具有微创、术后疼痛轻和术后恢复快等优势[3]。伴随自然腔道手术概念的提出,经脐单孔腹腔镜手术(transumbilical laparoendoscopic single site surgery, TU-LESS)应运而生,该术式将脐部天然瘢痕作为手术入路,因此部位神经、肌肉组织及血管较少,术后疼痛轻,因而术后恢复较快[4-5]。随着TU-LESS技术的发展,该术式对卵巢囊肿的处理也越来越成熟。有文献报道,在掌握手术适应证的情况下,TU-LESS也能保证治疗巨大卵巢囊肿的安全有效,但目前临床对于TU-LESS治疗不同直径及类型卵巢囊肿的研究较少[6]。鉴于此,本研究探讨TU-LESS治疗不同直径及类型卵巢囊肿的可行性,现报告如下。
1 资料与方法
1.1一般资料 回顾性分析2018年3月—2021年5月我院收治的符合纳入及排除标准的行TU-LESS治疗的卵巢囊肿98例的临床资料。98例年龄18~35(27.56±3.02)岁;体质量指数21~25(22.36±2.31)kg/m2;病程1~5(2.51±0.32)个月。纳入标准:①所有患者经肿瘤标志物及B超检查术前拟诊为良性卵巢囊肿;②皆行TU-LESS治疗,脐部皮肤完整;③6个月内未使用性激素类药物;④患者和(或)其家属签署相关知情同意书。排除标准:①考虑恶性卵巢肿瘤者;②有腹腔镜手术禁忌证者;③有麻醉禁忌证者;④凝血功能障碍者。本研究经医院医学伦理委员会批准执行,符合《赫尔辛基宣言》原则。
1.2手术方法
1.2.1术前准备:术前所有患者进行常规检查,包括血常规、血生化、胸部X线、心电图和超声检查等,并禁食、禁水。
1.2.2TU-LESS治疗:所有患者取膀胱截石位,行气管插管全身麻醉,脐部消毒,并在脐部做3.0 cm左右切口,将皮肤逐层切开,直至腹膜,进入腹腔后将单孔通道入路平台置入,并接通气腹管,压力为11~13 mmHg,放置腹腔镜探查腹腔情况。①对于直径<10 cm的卵巢囊肿,采用体内囊肿切除及附件切除方法。体内囊肿切除:切开患侧卵巢囊肿表面皮质,沿着包膜及囊肿间隙将囊肿分离,并保持其完整,将标本放置在标本袋,经脐孔取出。附件切除:在腹腔镜下电凝切除患侧附件,并将其放置在标本袋,经脐孔取出。②对于直径≥10 cm的卵巢囊肿,主要采用体内囊肿切除、附件切除和体外囊肿切除3种方法。体内囊肿切除和附件切除方法同前。体外囊肿切除:使用穿刺针将囊肿放液,将囊壁边缘提起,直至脐部穿刺口外,剪刀沿着穿刺口将卵巢皮质切开,将卵巢与周围正常组织逐渐剥离。后成形卵巢,放回至腹腔,冲洗盆腹腔,成形脐部。
1.3观察指标 ①统计所有患者卵巢囊肿直径及类型。②比较不同直径及类型卵巢囊肿患者的手术时间、术中出血量、术后肛门排气时间、术后住院天数、术后疼痛情况及术后血清雌激素、抗苗勒管激素(AMH)、卵泡刺激素(FSH)水平。采用视觉模拟评分法(VAS)评估患者术后疼痛情况,分值范围为0~10分,分值越高,疼痛越剧烈[7];采用酶联免疫吸附试验检测血清雌激素和AMH水平;采用化学发光免疫分析法检测血清FSH水平。
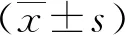
2 结果
2.1卵巢囊肿直径及类型统计 98例卵巢囊肿中,囊肿直径<10 cm 62例,囊肿直径≥10 cm 36例;囊腺瘤52例,子宫内膜异位囊肿26例,囊性畸胎瘤20例。
2.2不同直径卵巢囊肿患者相关指标比较 囊肿直径<10 cm和≥10 cm患者术中出血量、术后肛门排气时间、术后住院天数、术后VAS评分及术后血清雌激素、AMH、FSH水平比较差异均无统计学意义(P>0.05)。囊肿直径<10 cm患者手术时间短于囊肿直径≥10 cm患者(P<0.01)。见表1。

表1 不同直径卵巢囊肿患者相关指标比较
2.3不同类型卵巢囊肿患者相关指标比较 不同类型卵巢囊肿患者手术时间、术中出血量、术后肛门排气时间、术后住院天数、术后VAS评分及术后血清雌激素、AMH、FSH水平比较差异均无统计学意义(P>0.05),见表2。

表2 不同类型卵巢囊肿患者相关指标比较
3 讨论
卵巢囊肿是女性生殖器官常见肿瘤,疾病类型较多,早期无显著症状,会出现腹痛或自行或通过查体触及坚实肿块[8-10]。卵巢囊肿增大会导致患者流产和不孕等,且会引起卵巢囊肿蒂扭转破裂、穿孔和感染等并发症,影响患者生活质量,对患者生命安全造成威胁,临床主要通过手术进行治疗[11]。现腹腔镜手术已广泛应用于妇科疾病中,近年随着单孔腹腔镜手术技术的不断发展及自然腔道概念的提出,许多学者就TU-LESS术式的可行性进行了研究,但目前对于不同直径及类型卵巢囊肿患者应用TU-LESS的可行性研究较少。
随着人们对手术微创及美观度要求的提高,TU-LESS逐渐得到患者的认可,其优势在于可以隐藏瘢痕,且能降低术后疼痛,缩短康复进程[12]。TU-LESS从脐部入路,置入带多个操作孔道的操作平台,或采用手套自制的单孔操作平台,并通过孔道置入专用的腹腔镜进行手术操作;通过脐孔减少或者隐藏瘢痕,且在脐部做小切口能降低对机体的损伤,继而减少术后感染及其他并发症的发生[13-14]。本研究结果显示,囊肿直径<10 cm和≥10 cm患者术中出血量、术后肛门排气时间、术后住院天数、术后VAS评分及术后血清雌激素、AMH、FSH水平比较差异均无统计学意义;囊肿直径<10 cm患者手术时间短于囊肿直径≥10 cm患者。说明TU-LESS治疗不同直径卵巢囊肿均适用。在卵巢囊肿大小方面,一般直径≥10 cm被定义为巨大卵巢囊肿,是传统腹腔镜手术的禁忌证,而TU-LESS相较于多孔腹腔镜治疗巨大卵巢囊肿具有显著优势[15]。TU-LESS从脐部入路能避免多孔腹腔镜置入穿刺器盲穿带来的损伤,且脐部穿刺能防止囊液外渗,减少腹腔污染[16];在取出囊肿时,大直径囊肿囊壁面积大,多孔腹腔镜取出需反复切割,而TU-LESS操作更加简便;在止血方面,电凝止血可对卵巢功能产生影响,而TU-LESS是将创面拉至体外并缝合,在保证安全的同时还能避免上述问题[17-18]。
本研究结果显示,不同类型卵巢囊肿患者手术时间、术中出血量、术后肛门排气时间、术后住院天数、术后VAS评分及术后血清雌激素、AMH、FSH水平比较差异均无统计学意义。说明TU-LESS治疗不同类型卵巢囊肿均可行。戴绿叶等[19]研究结果显示TU-LESS治疗卵巢不明性质巨大囊性病变临床效果好,且安全性高。TU-LESS对囊肿剥除和附件切除时,均在体外直视下进行操作,操作相对简单,且术者更易掌握,减少了囊液腹腔散播及种植[20]。相关研究显示,与传统腹腔镜手术相比,TU-LESS治疗子宫内膜异位囊肿安全可行,且能减轻术后疼痛[21]。子宫内膜异位囊肿患者典型表现为卵巢内单个或多个囊肿,且伴有不同程度盆腔粘连,故应由经验丰富的医师进行操作,以保证患者安全。
综上所述,TU-LESS治疗不同直径和类型的卵巢囊肿均可行。然而,本研究为减少干扰因素,未将中老年及超重、肥胖人群纳入研究,故TU-LESS对不同年龄和不同体质量指数卵巢囊肿患者是否适用或疗效是否有差异有待进一步探究。
