锥光束乳腺CT体积测量在乳腺癌保留乳头乳晕乳房切除术后假体乳房重建手术中的应用
2022-11-25王珂琼康巍钟国斌朱荣蓉李佳玮刘剑仑
王珂琼 康巍 钟国斌 朱荣蓉 李佳玮 刘剑仑
作者单位:530021 南宁 1广西医科大学附属肿瘤医院乳腺外科;2广西临床重点专科(医学影像科),广西医科大学附属肿瘤医院优势培育学科(医学影像科)
乳腺癌是女性常见的恶性肿瘤,保乳手术是其常用的治疗方式,但并不适合所有患者,目前接受乳房切除术患者的比例仍高达50%以上[1-2]。乳房的残缺常常会给患者带来身心创伤,而乳房重建是提高患者满意度和生活质量的重要手段[3],其中植入物乳房重建成为乳腺癌乳房重建的主要选择[4]。在保留乳头乳晕乳房切除(nipple-sparing mastectomy,NSM)术后假体乳房重建中,术前精确的假体体积评估对保持双侧乳房对称性尤为重要。3D扫描是一种用于估算乳房体积的创新方法,具有易于使用、可靠、快速等特点[5]。锥光束乳腺 CT(cone-bean breast computed tomography,CBBCT)作为一种新型的三维影像技术,测量时乳房处于自然垂直状态,不会引起压缩和变形,体位舒适,操作方法比手工线性测量法简单,且三维影像技术得到的数据更加客观,也更省时。本研究利用术前锥光束乳腺CT测量患侧乳腺、乳房以及对侧乳房体积,并比较其与术中置入假体体积的差异,以期明确CBBCT在NSM术后的假体乳房重建术中的价值。
1 资料与方法
1.1 研究对象
选取2020年7月1日至2022年1月1日于本院接受NSM术后假体乳房重建的52例乳腺癌患者为研究对象,其中42例患者通过手工线性测量法测量并完成假体置入,用预测模型完成假体置入的患者10例。纳入标准:⑴接受NSM+假体置入乳房重建术,术前双侧乳房经CBBCT扫描;⑵CBBCT图像资料完整,覆盖乳房内侧、外侧、头侧、尾侧及后侧;⑶新辅助化疗患者化疗前行CBBCT扫描,术前再次行CBBCT扫描。排除标准:⑴妊娠患者;⑵患有炎性乳腺癌等不宜行NSM假体置入乳房重建手术的患者;⑶患有肩周炎等不易展肩的患者;⑷CBBCT资料及随访资料不完整的患者。本研究经本院伦理委员会批准。
1.2 CBBCT测量法及体积计算方法
锥光束乳腺CT成像系统为科宁(天津)医疗设备有限公司产品,该系统包括一个符合人体工程学设计的检查台,带有一个水平CT扫描架、一个焦点尺寸为0.3 mm的乳腺X射线管和一个X射线平板探测器[6]。患者以俯侧姿势躺于桌上使乳房垂落于自然区域,X射线管和探测器安装在围绕乳房旋转机架上,该探测器10 s内从冠状面、矢状面和轴位三个维度360°旋转X射线序列[7]。乳房容积为工作人员在工作台上使用控制台系统标记初始非增强扫描中乳腺、乳房范围后机器自动测量的体积。利用CBBCT测量乳腺、乳房体积方法详见图1。
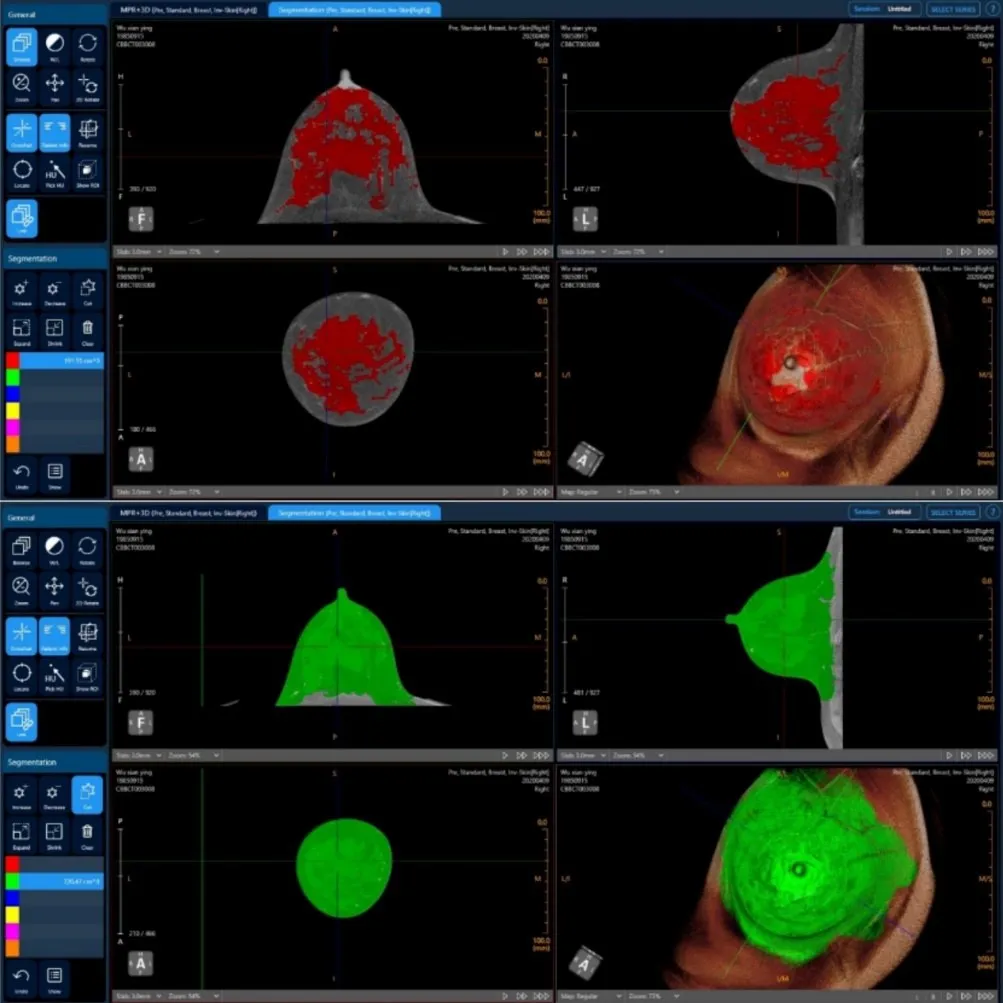
图1 利用CBBCT测量患者的乳腺及乳房体积Fig.1 Measurement of breast gland and breast volume in patients with CBBCT
1.3 临床手工线性法测量假体体积及计算方法
临床手工线性测量法根据乳腺外科医师测量的数值选择合适的假体,包括乳房基底直径,内侧缘和外侧缘夹捏厚度和乳房的高度等参数。乳房基底宽度:胸骨旁线(中线旁开1.0~1.5 cm);假体宽度直径=乳房基底宽度-1/2(内侧缘夹捏厚度+外侧缘夹捏厚度);当组织厚度比较薄时,假体宽度直径=乳房基底宽度-1;假体底盘形状根据体型确定,分为瘦长型(高型)、匀称型(中高型)和短胖型(普通型);乳房的对称性根据锁乳间距(midClavicle to nipple,C-N)、胸锁间距(sternal notch to nipple,SN-N)、乳房下皱襞、乳房间距(nipple to nipple,N-N)、乳头中线距(nipple to midline,N-M)以及乳房内缘间距等乳房形态的参数判定。
1.4 Harris美容评分标准评估术后美容效果
术后3个月,所有患者均采用Harris美容评分标准评价再造乳房的美容效果[8]。由3位资深乳腺外科医师根据Harris美容评分标准对每位患者进行评分,若评估结果有分歧则协商一致,评估结果分为优、良、一般、差共4个等级。
1.5 资料收集及随访
通过本院电子病例系统于术前收集患者的一般资料和CBBCT图像资料,包括患侧乳腺CBBCT图像、对侧乳房CBBCT图像以及患者年龄等。以门诊复查等方式进行随访,术后3个月随访1次,随访截至2022年3月。随访内容包括患者的身体状况、有无假体破裂、假体移位、包膜挛缩等并发症。
1.6 统计学方法
采用SPSS 22.0统计软件对资料进行分析。服从正态分布的计量资料以均数±标准差(±s)表示,组内比较采用配对t检验;不服从正态分布的计量资料以中位数(M)和四分位数间距(IQR)描述。乳房体积相关性分析,如满足双变量正态分布则采用Pearson相关分析,否则采用Spearman秩相关分析;乳房放置假体体积的预测采用简单线性回归分析,将因变量进行对数转换后进行分析,决定系数R²越接近1,则拟合优度检验效果越好。采用配对t检验比较回归方程预测的假体体积与实际放置的假体体积的差异大小,以评价回归方程的预测效果。以双侧P<0.05为差异有统计学意义。
2 结果
2.1 42例乳腺癌患者的基线资料
42例患者均完成CBBCT测量和手工线性测量,平均年龄为(41±8)岁(范围:25~61岁);其中单侧乳腺癌40例,双侧乳腺癌2例;左侧乳房CBBCT测量的平均体积为(456.22±188.39)cm3,右侧乳房CBBCT测量的平均体积为(443.76±190.74)cm3,两侧乳房体积比较差异无统计学意义(t=1.83,P=0.08)。
2.2 患侧乳腺及对侧乳房CBBCT测量体积与放置假体体积的关系
Spearman秩相关分析显示,患侧乳腺CBBCT测量体积与放置假体体积具有显著相关性(rs=0.73,95%CI:0.56~0.85,P<0.001),对侧乳房CBBCT测量体积也与放置假体体积高度相关(rs=0.81,95%CI:0.66~0.89,P<0.001)。为了保持术后双乳的对称性并减少患侧乳房肿瘤生长带来的影响,本研究选取对侧乳房CBBCT测量体积与放置假体体积进一步作比较。
2.3 简单线性回归分析预测放置的假体体积
采用简单线性回归分析的方法拟合根据对侧乳房CBBCT测量体积预测植入假体体积的模型,方程为y=0.001x+4.897(R2=0.7,P<0.001),其中y为手工线性测量法测得的假体体积对数值,x为对侧乳房CBBCT测量体积。R²为0.7,拟合优度高,说明CBBCT预测的体积接近手工线性测量法测得的假体体积。然后根据该公式推算10例患者的假体体积并完成假体重建手术。结果显示,CBBCT推测的假体体积与术中放置假体体积的平均绝对误差值为0.1 cm3,两者比较差异无统计学意义(t=0.03,P=0.98),见表1。术后3个月Harris美容评分结果显示,10例患者的术后乳房美容效果满意度较高,其中4例患者评价为优,6例评价为良。所有患者均未出现假体破裂、假体移位等并发症。
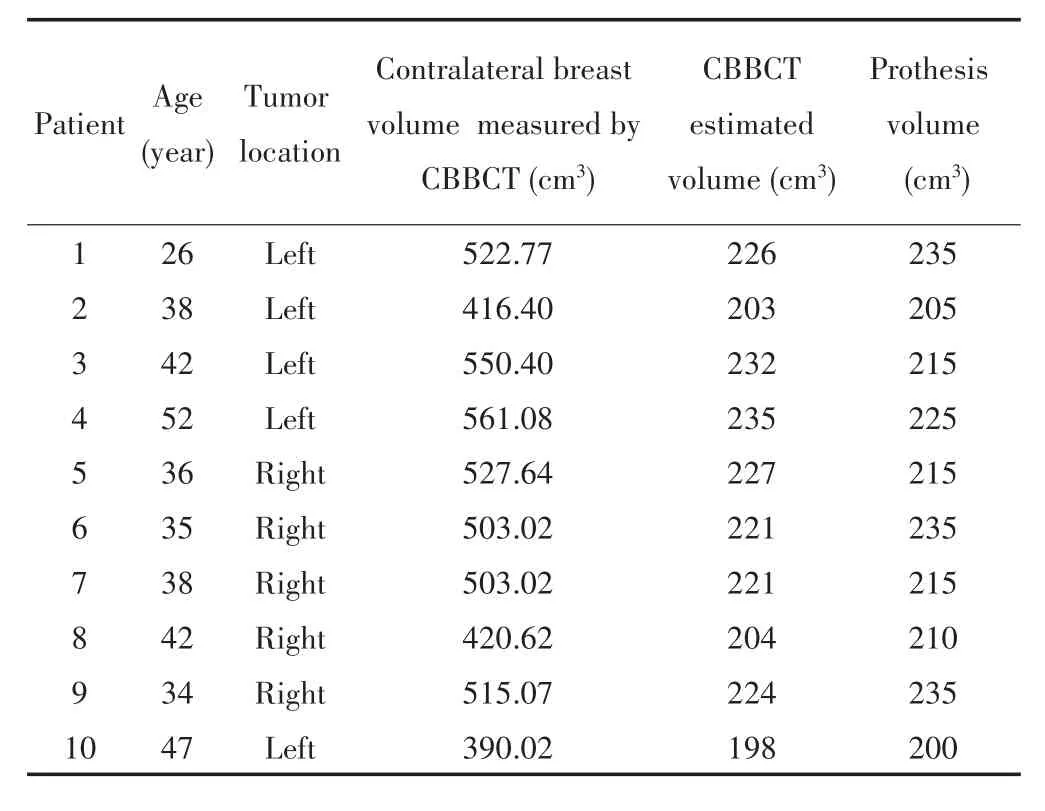
表1 10例患者的CBBCT推测假体体积与放置假体体积的比较Tab.1 Comparison of CBBCT estimated prosthesis volume and placed prosthesis volume in 10 patients
3 讨论
乳房重建术是乳腺癌多学科综合治疗体系的重要组成部分。临床手工线性测量法测量假体虽然已经得到了广泛的认可,但是也存在缺陷。女性乳房主要由腺体组织和脂肪组织构成,其变异性较大且形态不规则,该法测量时比较依赖于测量者的主观性,因此无法给出客观的参考价值。此外,手工线性测量法对患者的体位要求比较高[9],测量耗时长也会引起不可避免的误差。近年来,三维影像技术不断发展,其准确性和可靠性已经得到了大多数整形外科医师的肯定[10]。目前用于乳房体积测量有多种方法,如公式法、阿基米德法、排水法等,研究发现MRI乳房体积测量具有较高的准确性[11]。在评估乳房体积时,3D扫描和MRI测量具有较高的相关性,但与MRI测量体积相比,3D测量的一致性限制更小[12]。3D扫描可以记录乳腺区域的表面几何形状,采集数据时乳房不变形,数据更加精确、便利和可靠[13],是近年发展起来的一种用于估算乳房体积的创新方法,而且已有研究报道了三维影像技术测量的稳定性[14]。CBBCT也具备以上优势,不仅具有非侵入性的优势,而且捕捉图像所需时间极少。另外,相对于传统的X线技术,CBBCT无需对乳房进行压迫,舒适度比较高[15],且在做出诊断的同时还能测量患侧的腺体体积、乳房体积以及对侧乳房体积,得到数据更全面、精准与客观。本课题组鉴于CBBCT的优越性,在前期工作中将其应用于术前测量保乳术患者肿瘤与腺体、肿瘤与乳房的体积比,为医师制定手术决策提供了有效信息,提高了手术的成功率[16]。在此基础上,本研究进一步探索CBBCT在NSM术后假体乳房重建手术中的应用及其价值,结果发现置入的假体体积与患侧乳腺CBBCT体积和对侧乳房CBBCT测量体积均具有显著相关性。为了减少患侧肿瘤对乳房带来的影响,本研究选用对侧乳房CBBCT测量体积建立线性预测模型,结果发现该模型测算的体积与置入的假体体积较接近,两者的平均绝对误差值仅为0.1 cm3,而且术后3个月再造乳房在美观上也获得了满意的效果,所有患者也均未出现假体破裂、假体移位等并发症,说明在乳房重建术中利用CBBCT测量进行假体体积预测具有良好的临床实用性。
本研究也有一定局限性:⑴本研究为回顾性小样本研究,因此CBBCT测量法的可靠性仍需扩大样本量及更多的临床患者验证;⑵CBBCT测量体积时因机器灵敏度与识别度不够,需要多次测量并取平均值才能保证测量体积的准确性;⑶术前标记乳房边界时的差异可能会造成乳房边界的变化,且同一乳房若由不同的主刀医师行皮下切除,组织切出量差异也非常大[17],但CBBCT目前尚无统一规范标准进行测量,这也可能是造成误差的原因之一。
综上所述,术前CBBCT检查在乳腺癌NSM术后假体乳房重建手术中对置入假体体积评估具有指导作用,本研究基于对侧乳房CBBCT测量体积构建的线性预测模型可准确预测放置假体体积,可能是新型的置入假体体积测量方法。
