淋巴结清扫术对早期卵巢癌患者预后影响的回顾性队列研究
2022-11-25吴世丽许莉张燕
吴世丽 许莉 张燕
作者单位:570203 海口 海口市妇幼保健院妇产科
上皮性卵巢癌(epithelial ovarian cancer,EOC)是致死率最高的妇科恶性肿瘤[1]。综合分期手术是早期卵巢癌的重要治疗手段,该术式包括系统性盆腔切除术和主动脉旁淋巴结切除术。但是系统性盆腔和主动脉旁淋巴结清扫术难度较大,也可能与术中及术后不良事件的高风险有关[2]。此外,目前关于淋巴结清扫术在早期卵巢癌患者中的价值尚未达成共识[3]。部分研究认为,早期卵巢癌患者的淋巴结受累率仅为5.1%~20.0%,因此超过80%的淋巴结未受累早期患者行主动脉旁淋巴结清扫术可能会造成过度治疗[4-6]。在晚期卵巢癌患者中,也有研究报道接受腹腔内宏观完全切除且术前和术中淋巴结正常的患者是否行系统性盆腔和主动脉旁淋巴结切除术与生存期无关[7]。本研究通过回顾性分析279例早期卵巢癌患者的术后生存及围手术期不良事件发生情况,以期进一步明确淋巴结清扫术的临床价值。
1 资料与方法
1.1 研究设计及对象
回顾性招募2008年1月至2018年12月在本院接受首次腹腔分期手术的Ⅰ~Ⅱ期EOC患者为研究对象。纳入标准:⑴经病理确诊为EOC;⑵接受过全面分期手术或再分期手术,伴或不伴淋巴结清扫;⑶临床分期Ⅰ~Ⅱ期;⑷影像学检查资料完整,包括腹部和骨盆的普通和增强计算机断层扫描/磁共振扫描,或全身正电子发射断层扫描/计算机断层扫描资料;⑸术后无残留肿瘤。排除标准:⑴术前影像学评估有可疑的盆腔或主动脉旁淋巴结受累的患者;⑵术后FIGO Ⅰ A期和1级状态的患者以及拒绝接受术后辅助化疗的患者。本研究遵循《赫尔辛基宣言》,获得本院伦理委员会审核批准,且治疗前获得患者或其家属书面知情同意书。
1.2 手术方法及分组
所有患者均接受腹腔分期手术,包括腹腔冲洗(或腹腔液)细胞学检查、子宫切除术、双侧输卵管卵巢切除术、大网膜切除术和可疑腹膜活检;保留生育能力的患者保留子宫和一个卵巢;术后进行辅助化疗。根据是否行淋巴结清扫分为接受淋巴结清扫术(lymph node dissection,LND)组(LND组)和未行淋巴结清扫术组(No-LND组)。LND组进一步进行亚组分析,其中以切除淋巴结中位数25枚为界值分为≤25枚组和>25枚组;根据淋巴结清扫区域分组,包括仅对盆腔区域或盆腔进行清扫和对主动脉旁区域进行清扫。
1.3 研究终点及随访
主要研究终点为无进展生存期(progression-free survival,PFS),次要研究终点为总生存期(overall survival,OS)和围手术期不良事件。PFS定义为从术后开始至疾病进展或因任何原因死亡的时间间隔,OS定义为术后开始至因任何原因死亡的时间间隔。首次随访检查于初次治疗后1个月进行。2年内每3个月随访1次,3~5年内每6个月随访1次,5年后每年随访1次。随访截至2021年12月或患者死亡。
1.4 统计学方法
采用SPSS 19.0软件对数据进行统计分析。计量资料采用均数±标准差描述,采用Shapiro-Wilk检验正态性检验,所有计量资料均近似服从正态分布,故组间比较采用独立样本t检验;分类资料采用例数(百分比)描述,组间比较采用χ2检验或Fisher精确检验。采用Kaplan-Meier计算生存率,组间比较采用log-rank检验。采用Cox比例风险回归对OS和PFS进行多因素分析,以确定其独立影响因素。所有检验均为双侧,以P<0.05为差异有统计学意义。
2 结果
2.1 一般资料
回顾性招募478例患者,根据纳入排除标准排除199例后,纳入279例患者进行分析,平均年龄为(59.6±11.9)岁(范围:18~85岁)。其中接受淋巴结清扫术223例(LND组),包括全身淋巴结清扫术202例,单独行淋巴结取样21例;未进行淋巴结清扫术56例(No-LND组)。No-LND组和LND组的年龄、术前分期以及手术方式等比较差异无统计学意义(均P>0.05),但两组的组织学分级和组织学亚型比较差异有统计学意义(均P<0.05)。见表1。
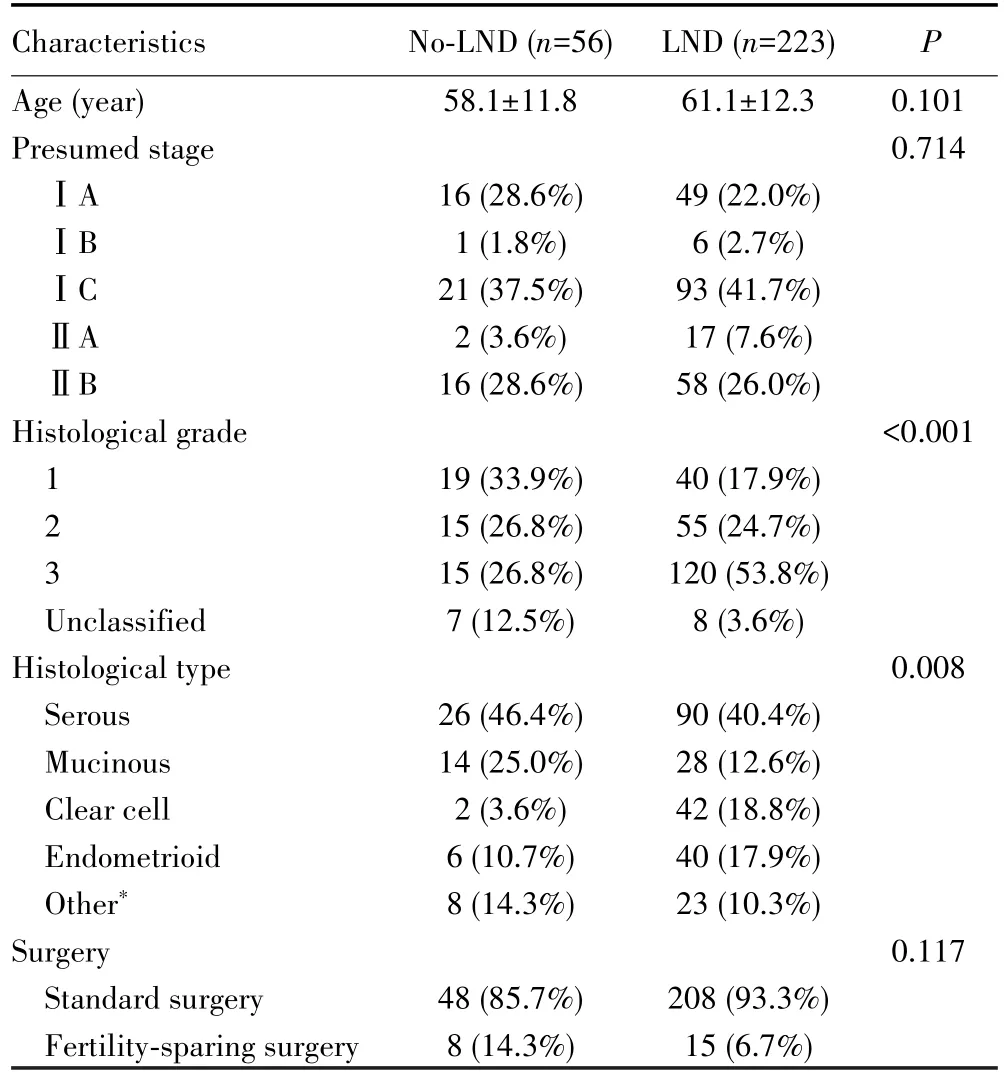
表1 No-LND或LND组患者的临床病理特征比较Tab.1 Comparison of pathological and clinical features of patients in No-LND and LND group
279例患者中最常见的化疗方案是铂+紫杉醇(54.0%)、铂+脂质体紫杉醇(17.8%)和铂+多西他赛(16.7%)。41例(11.5%)患者接受了其他铂类药物化疗,如顺铂+博来霉素+环磷酰胺。No-LND组和LND组患者接受辅助化疗的患者比例差异无统计学意义(85.7%vs 90.6%,P=0.286)。在LND组中,切除的淋巴结中位数为25枚(范围:1~64枚),其中骨盆区21枚,主动脉旁区4枚。7例患者有淋巴结转移,其中4例患者仅在盆腔区域有转移淋巴结,2例患者仅在主动脉旁区域转移,1例患者在两个区域都有转移。
2.2 生存结局
中位随访时间为61.5个月(范围:4~168个月)。Kaplan-Meier分析显示,LND组和No-LND组的5年PFS率分别为85.9%和81.6%,10年PFS率分别为81.3%和72.9%,两组生存曲线比较差异有统计学意义(P=0.013),见图1A。LND组和No-LND组的5年OS率分别为93.8%和88.7%,10年OS率分别为86.7%和82.6%,两组生存曲线比较差异有统计学意义(P=0.042),见图1B。LND组淋巴结清扫数目与PFS和OS均无关联(均P>0.05),见图1C~D。
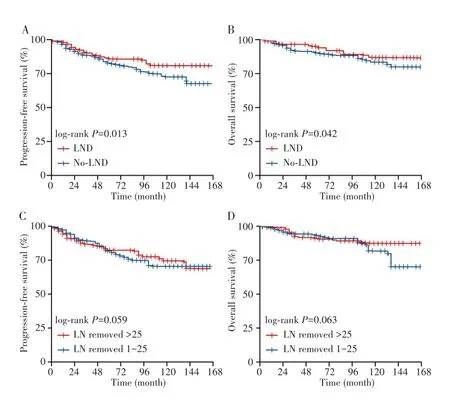
图1 患者的Kaplan-Meier生存曲线Fig.1 Kaplan-Meier survival curves of patients
多因素Cox回归分析显示,淋巴结转移、晚期和高级别是PFS不良的独立因素,而淋巴结清扫是预后的保护因素(HR=0.89,95%CI:0.79~0.97,P=0.041)。见表2。
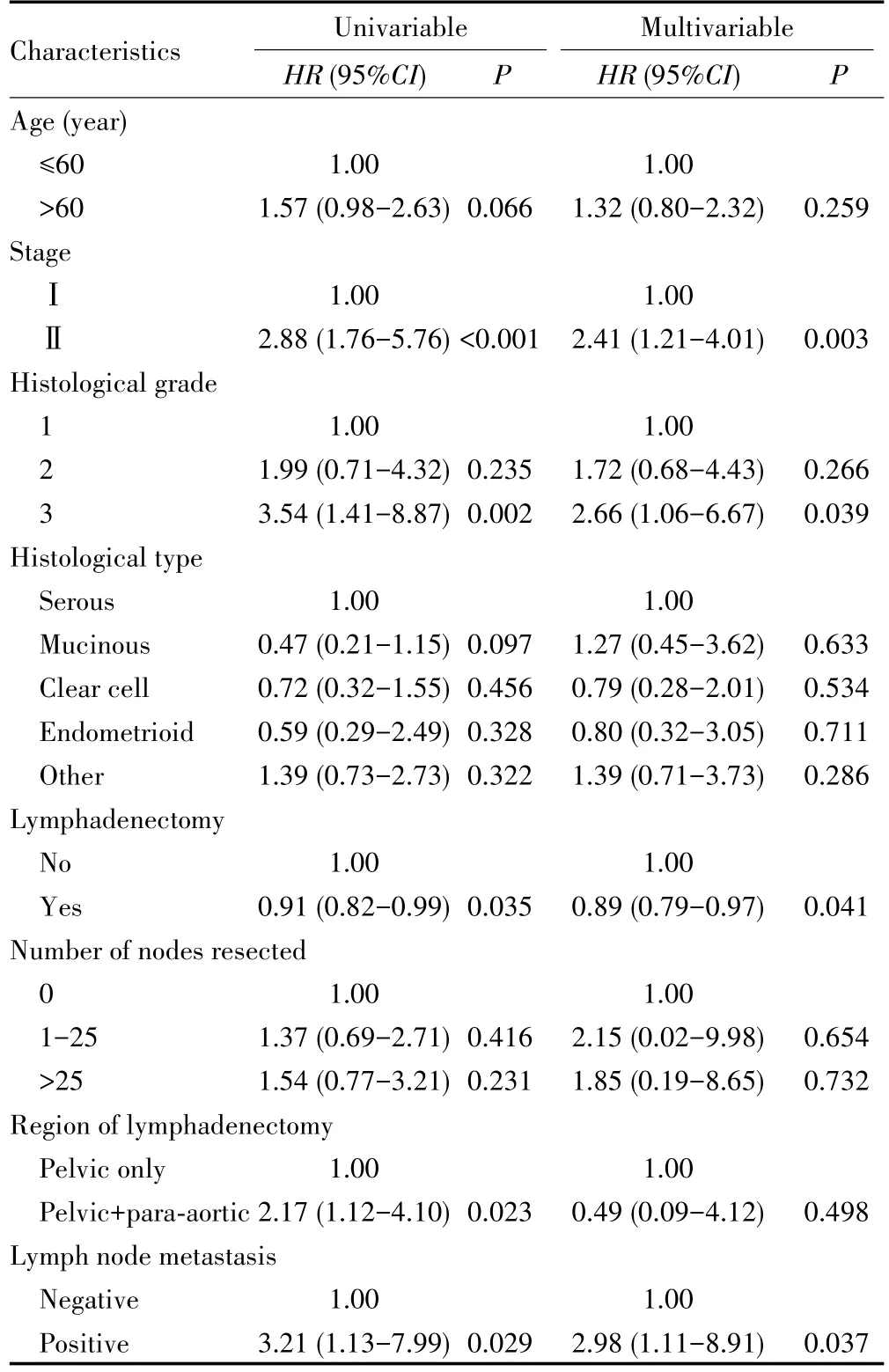
表2 影响PFS的单因素和多因素分析Tab.2 Univariable and multivariable analyses for factors associated with PFS
2.3 围手术期不良事件
与No-LND组比较,LND组患者的中位手术时间明显延长(220 min vs 155 min,P<0.001),但失血量、住院时间及接受输血的患者比例差异无统计学意义(均P>0.05),见表3。在165例(其中LND组140例,No-LND组25例)获得淋巴囊肿评估数据的患者中,LND组出院时淋巴囊肿的患病率明显高于No-LND组(31.8%vs 0,P<0.001)。

表3 No-LND组和LND组患者的围手术期不良事件发生情况Tab.3 Perioperative adverse events in the No-LND and LND group
3 讨论
近年来淋巴转移和淋巴结切除术是EOC的研究热点之一[8-9]。部分研究结果表明淋巴结切除术可以增加晚期患者的5年OS,但不会增加早期患者的OS[10-11]。也有研究显示,系统性淋巴结清扫术对临床Ⅰ~Ⅱ期EOC患者的PFS或OS没有影响[3]。且切除的淋巴结数量与转移淋巴结数量之间没有相关性。CHENG等[12]发现在早期卵巢癌患者中,切除的淋巴结数量与生存预后没有显著相关性。本研究发现虽然早期EOC患者可从淋巴结清扫中获益,但淋巴结清扫显著延长了手术时间并增加了淋巴囊肿的发生率。此外,本研究还发现淋巴结切除数目对生存率没有显著影响。
在围手术期并发症方面,有研究[7,13]报道系统性淋巴结清扫术增加了手术并发症发生率,如MAGGIONI等[13]在减瘤手术中加入开放式淋巴结清扫术,发现其对手术的持续时间、术中失血量、接受输血或新鲜冷冻血浆的患者百分比以及术后入院患者的百分比有显著影响。此外,HARTER等[7]报道,接受淋巴结清扫术的患者感染率更高,抗生素治疗、出院时淋巴囊肿、有症状的囊肿发生率也更高,60 d死亡率也明显更高[7]。另一项研究也探讨了系统性淋巴结清扫术在早期EOC中的潜在治疗价值,结果发现系统性淋巴结清扫术对围手术期及不良事件存在明显影响,如中位手术时间、失血量和接受输血的患者比例均比较高[13]。同样的,本研究亦观察到接受淋巴结清扫术的患者手术时间显著延长,并且仅在淋巴结清扫术患者中观察到术后淋巴囊肿。
本研究存在一定的局限性。一方面,在本研究中,接受淋巴结清扫术的患者比未进行淋巴结清扫术的患者具有更高的透明细胞组织学、3级癌症和保留生育能力手术率也更高。对于高级别癌和透明细胞癌(低分化癌),外科医师更有可能进行淋巴结清扫术,而在未婚年轻患者中倾向于避免进行淋巴结清扫术。因此,生存数据可能受到这些患者特征的影响。另一方面,淋巴结清扫的范围不同;一些临床医师单独进行淋巴结取样或仅在盆腔区域切除淋巴结。即使是系统性淋巴结清扫术的质量也可能因执行手术的妇科医师而略有不同,并且切除的淋巴结数量很难表明淋巴结清扫术的质量,因为淋巴结计数可能取决于各种因素,例如病理分析的全面性、外科专业知识和患者的解剖变异等。
总之,本研究发现,与未行淋巴结切除术相比,早期卵巢癌患者行淋巴结清扫可改善预后,但围手术期不良事件的发生率较高。因此,淋巴结清扫术在早期EOC患者的治疗价值得进一步开展大规模、前瞻性的随机对照试验验证。
