经鼻右美托咪定对术前中重度焦虑老年结直肠癌患者术后疼痛及认知功能的影响
2022-11-25彭文勇许多嘉蓝志坚
滕 倩 熊 畅 彭文勇 赵 栋 许多嘉 蓝志坚
浙江大学医学院附属金华医院(金华市中心医院)麻醉科,浙江金华 321000
术前焦虑是一种强烈的心理应激反应,对于患者围手术期心理及生理有着诸多不利影响。最近的一项多中心研究表明术前焦虑的发生率为11%~80%,而术前重度焦虑患者则高达25.9%[1]。术前焦虑不仅增加患者术后疼痛评分及术后认知功能障碍(postoperative cognitive dysfunction,POCD)的发生,而且与术后恢复质量及睡眠质量的下降密切相关[2,3]。由于结直肠癌手术创伤大以及必要的术前肠道准备工作,使得患者术前往往处于高度焦虑状态。右美托咪定(dexmedetomidine,DEX)是一种高选择性α2受体激动剂,具有镇静、抗焦虑以及抗炎等作用,并且其诱导的睡眠模式与生理性睡眠接近,在整个围手术期得到广泛应用[4]。目前DEX通常为静脉给药,但考虑到术前病房用药的便捷性以及循环稳定性,多项研究肯定了DEX经鼻腔喷雾给药效果且易于实施[5-7]。本研究旨在探索术前DEX经鼻喷雾给药对中重度焦虑老年结直肠癌患者术后疼痛及POCD的影响,为临床用药及治疗提供参考。
1 资料与方法
1.1 一般资料
选取2020年1月至2021年6月于浙江大学医学院附属金华医院行结直肠癌根治术的老年患者90例,依据状态–特质焦虑问卷(state–trait anxiety inventory,STAI)[8]评分,分为术前中重度焦虑(STAI评分>37分)组(A组)、经鼻DEX干预下的术前中重度焦虑组(DEX组)和无/轻度焦虑(STAI评分≤37分)组(对照组),每组各30例。纳入标准:①确诊为直肠癌或结肠癌,拟择期行结肠癌根治术;②美国麻醉医师协会(American Society of Anesthesiologists,ASA)分级Ⅱ~Ⅲ级;③年龄65~80岁;④体质量指数(body mass index,BMI)18~25kg/m2。排除标准:①精神性疾病病史;②严重心动过缓、传导阻滞及心肌缺血;③严重高血压、糖尿病,肝肾衰竭;④脑血管病变及脑卒中病史;⑤鼻炎及鼻咽部手术史。本研究经医院伦理委员会批准(伦理审批号:2019轮审第241号),患者及其家属签署知情同意书。
1.2 方法
术前1d采用STAI评估患者的焦虑程度,21时至21时30分给予DEX组患者1.5μg/kg盐酸右美托咪定注射液鼻腔喷雾,其余两组给予等剂量生理盐水鼻腔喷雾。给药后进行血压(blood pressure,BP)、心率(heart rate,HR)以及脉搏氧饱和度(pulse oxygen saturation,SpO2)监测,出现异常及时处理。
次日患者入室后常规监测心电图(electrocardiogram,EEG)、HR、BP、SpO2以及脑电双频指数(bispectralindex,BIS)等,并行桡动脉及右侧颈内静脉穿刺置管监测动脉血压及中心静脉压(central venous pressure,CVP)。麻醉诱导:依次注入依托咪酯0.2~0.3mg/kg,舒芬太尼0.5μg/kg和维库溴铵0.15~0.2mg/kg,100%氧浓度正压通气5分钟后插入气管导管。麻醉维持:术中以丙泊酚6~8mg/(kg·h)、瑞芬太尼5~10μg/(kg·h)以及顺式阿曲库铵0.05~0.10mg/(kg·h)持续泵注,根据BIS值调节麻醉深度,使BIS维持在40~60。呼吸参数设置为:潮气量8~10ml/kg,呼吸频率10~12次/min,术中维持呼气末二氧化碳分压(partial pressure of end–tidal carbon dioxide,PEtCO2)于35~45mmHg(1mmHg=0.133kPa)。术中参照CVP及平均动脉压(mean arterial pressure,MAP)控制液体输入并监测每小时尿量。当术中心率低于50次/min或高于100次/min则分别给予阿托品或艾司洛尔处理;当平均动脉压波动大于基础水平20%,则分别采用乌拉地尔降压或麻黄碱升压处理。所有患者术后均接受静脉自控镇痛(patient controlled intravenous analgesia,PCIA),电子PCIA泵药物配方如下:舒芬太尼2.0μg/kg+托烷司琼10mg稀释至100ml;PCIA泵参数设置为负荷量2.0ml,背景剂量1.0ml/h,PCIA剂量为2.5ml,锁定时间为15min。根据疼痛评分,必要时给予曲马多100mg缓慢静脉注射补救镇痛。
1.3 观察指标
记录患者拔管时间、麻醉后恢复室(postanesthesia care unit,PACU)停留时间以及术后24h内患者PCIA泵按压次数及药物使用总量;记录患者拔管后5min、术后2h、6h、12h及24h的视觉模拟评分(visual analog score,VAS);分别于术前1d、7d采用简易精神状态检查(mini–mental state examination,MMSE)[9]评估患者POCD的发生情况;分别于麻醉前30min、术后24h抽取静脉血检测白细胞介素–6(interleukin–6,IL–6)、中枢神经特异性蛋白(soluble protein–100β,S100β)以及神经元特异性烯醇化酶(neuron–specific enolase,NSE)水平;记录围手术期不良反应及术后并发症的发生情况。
1.4 统计学方法
采用SPSS 26.0统计学软件对数据进行处理分析。正态分布的计量资料以均数±标准差(±s)表示,组间比较采用单因素方差分析;计数资料以例数(百分率)[n(%)]表示,比较采用χ2检验或者Fisher确切概率法,P<0.05为差异有统计学意义。
2 结果
2.1 一般情况比较
3组患者年龄、性别、BMI、学历、ASA分级、手术类型及手术时间比较,差异均无统计学意义(P>0.05),见表1。

表1 3组患者一般情况比较
2.2 苏醒期指标及术后镇痛药物使用情况的比较
与对照组比较,A组患者拔管时间、PACU停留时间、镇痛泵按压次数、镇痛药物使用总量及术后补救镇痛人数均显著增多,差异均有统计学意义(P<0.05);DEX组患者苏醒期指标及术后镇痛药物使用情况比较,差异均无统计学意义(P>0.05);与A组比较,DEX组患者拔管时间、PACU停留时间、镇痛泵按压次数以及镇痛药物使用总量均显著降低,差异均有统计学意义(P<0.05),术后补救镇痛人数亦降低但差异无统计学意义(P>0.05),见表2。
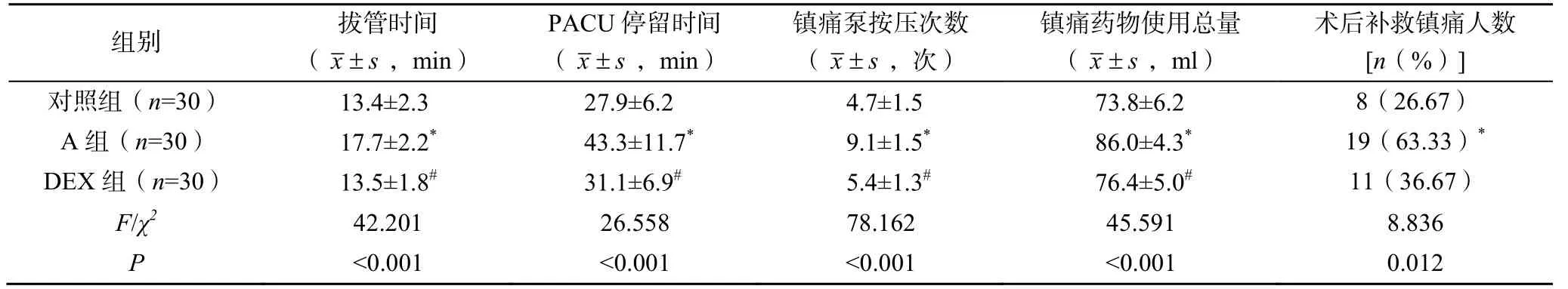
表2 3组患者苏醒期指标及术后镇痛药物使用情况比较
2.3 术后不同时间点VAS比较
与对照组比较,A组患者术后各时间点VAS均显著升高,差异均有统计学意义(P<0.05),DEX组各时间点VAS稍升高但差异无统计学意义(P>0.05);与A组比较,DEX组患者拔管后5min、术后2h、术后6h以及术后12h的VAS均显著降低,差异均有统计学意义(P<0.05),见表3。
表3 3组患者术后不同时间点VAS的比较(±s,分)

表3 3组患者术后不同时间点VAS的比较(±s,分)
注:与对照组比较,*P<0.05;与A组比较,#P<0.05
2.4 不同时间点MMSE评分以及术后总POCD发生率比较
术前1d,3组患者MMSE评分比较,差异无统计学意义(P>0.05);与术前1d比较,3组患者术后1d、3d、5d及7d的MMSE评分均有不同程度下降,与对照组比较,A组患者术后1d、3d、5d及7d的MMSE评分均显著降低,差异均有统计学意义(P<0.05);DEX组患者各时间点MMSE评分降低,差异无统计学意义(P>0.05);与A组比较,DEX患者术后1d、3d及5d MMSE评分升高,差异有统计学意义(P<0.05)。A组患者POCD发生率显著多于对照组及DEX组,差异有统计学意义(P<0.05),对照组与DEX组比较,差异无统计学意义(P>0.05),见表4。

表4 3组患者不同时间点MMSE评分以及术后总POCD发生率比较
2.5 术前及术后IL–6、S100β、NSE水平比较
3组患者麻醉前30min外周血IL–6、S100β以及NSE水平比较,差异无统计学意义(P>0.05)。术后1d,3组患者各指标较麻醉前均显著升高,差异有统计学意义(P<0.05);与对照组比较,术后1d A组患者IL–6、S100β以及NSE水平显著增多,差异有统计学意义(P<0.05),DEX组IL–6及S100β显著增多,差异有统计学意义(P<0.05);与A组比较,DEX组患者术后1d的IL–6以及S100β显著降低,差异有统计学意义(P<0.05),见表5。
表5 3组患者术前及术后IL–6、S100β以及NSE水平的比较(±s)

表5 3组患者术前及术后IL–6、S100β以及NSE水平的比较(±s)
注:与对照组比较,*P<0.05;与A组比较,#P<0.05
2.6 围手术期不良反应以及术后并发症的比较
与对照组比较,A组患者苏醒期躁动发生率明显增加,差异有统计学意义(P<0.05)。DEX组与对照组比较,差异无统计学意义(P>0.05)。DEX组与A组比较,差异有统计学意义(P<0.05)。3组患者心动过缓、低血压、呼吸抑制以及术后并发症比较,差异无统计学意义(P>0.05),见表6。

表6 3组患者围手术期不良反应以及术后并发症的比较[n(%)]
3 讨论
术前焦虑是一种常见的心理问题,主要来源于患者对手术及麻醉的担忧。STAI是目前应用最广泛的焦虑评定量表,有着较高的信度及效度,亦被国内外学者当作围手术期焦虑评估的金标准[8]。研究表明,术前焦虑与围手术期心血管事件、痛觉过敏、神经认知功能障碍、感染甚至死亡率增加密切相关[3,10],且焦虑程度越重,其引起的并发症越多、越严重。目前临床上针对严重焦虑患者大都选择在患者进入手术室后静脉给予镇静药物,但患者长时间焦虑引起的交感神经兴奋以及儿茶酚胺过度释放,所需镇静药物的剂量往往更大并增加循环波动及呼吸抑制的风险。因此,本研究选择术前1d采用STAI筛选出中重度焦虑患者进行早期干预,以评估患者术后疼痛及POCD的发生情况。
DEX是目前围手术期最常使用的镇静类药物之一,同时还有一定的镇痛、抗炎作用[4]。DEX最常用的给药途径为静脉给药,但需监测心率、血压及氧合。因此,研究者致力于寻找更加安全、方便、不良反应小并能发挥良好效果的给药途径。经鼻腔喷雾给药方式已备受关注,因其能够经鼻黏膜直接吸收进入血液循环,不仅可避免首过消除效应,而且可以控制给药时间[11]。目前DEX经鼻喷雾主要用于儿童术前镇静,效果肯定且极少引起呼吸抑制以及心动过缓等不良反应[5,7,12]。因此,本研究根据既往研究[12]及相关用药经验选择DEX,按1.5μg/kg于术前1d晚上对患者进行鼻腔给药,以实现对中高度焦虑患者的早期干预。
本研究结果表明,术前中重度焦虑组(A组)患者相较于对照组患者而言,术后苏醒质量较差,术后不同时间点V-S以及术后镇痛药物使用均显著增多。不仅如此,A组患者术后1d、3d、5d及7d的MMSE评分以及术后7d出现POCD的总人数均较对照组增多,这与既往的研究结果一致。而术前1d使用DEX经鼻喷雾给药对于术前中重度焦虑患者术后苏醒质量、术后疼痛评分、镇痛药物使用以及POCD的发生均有较好的改善,且未见不良反应。同时,本研究亦检测了各组患者麻醉前30min及术后1d血清IL–6、S100β及NSE的水平变化。IL–6是一种与中枢系统神经炎症相关的细胞因子,大量研究指出围手术期IL–6的增多引起脑细胞损伤加重继而发生POCD[13,14]。而S100β以及NSE是两种特异性和敏感度较强的反映脑细胞损伤的蛋白,二者常被用来预测POCD的发生[15]。本研究结果表明-组患者术后1d血清IL–6、S100β及NSE较对照组显著升高,提示术前焦虑可能通过诱导神经炎症因子释放从而加重脑细胞损伤,而术前经鼻DEX喷雾能够有效降低中重度焦虑患者术后神经炎症因子释放,进而减轻脑细胞损伤并降低POCD的发生。
综上所述,结直肠癌术前中重度焦虑可增加术后疼痛及POCD的发生。使用1.5μg/kg DEX经鼻喷雾给药能够降低术前中重度焦虑的老年结直肠癌手术患者术后疼痛,并可能通过抑制IL–6、S100β及NSE的表达减轻脑细胞损伤,降低POCD的发生,且该种给药方式安全性较好。
