COPD雾化吸入装置规范应用的证据总结
2022-11-24贾方容吴柔游小丽姚丽赵雪袁平乔蔡鹏
贾方容 吴柔 游小丽 姚丽 赵雪 袁平乔 蔡鹏
(1.贵州医科大学护理学院,贵州 贵阳 550025;2.贵州医科大学附属医院,贵州 贵阳 550004)
慢性阻塞性肺疾病(chronic obstructive pulmonary disease,COPD)是以持续性呼吸道症状和气流受限为特征的、常见的、可治疗和可预防的肺部疾病[1-2]。2018年我国王辰院士等[3]研究显示:40岁以上的人群COPD患病率为13.7%。研究显示,2016年我国COPD患者死亡人数高达87.63万,占全球总比例的29.86%[4]。吸入疗法是COPD患者的一线基础治疗方法,其优势主要为起效迅速、疗效佳、全身反应小及安全性强等[5-8]。追溯到古埃及时代,开始应用吸入疗法不久后人们就用此方法治疗COPD等呼吸道疾病[9]。在吸入疗法治疗的过程中吸入装置有着至关重要的作用,其能够有效地将药物传到肺部[10];但据研究显示,很多患者不能正确地使用吸入装置,导致药物利用率不高[11];同时,吸入装置的选择、操作及应用方面存在着诸多问题,严重影响疾病的防控和治疗[12]。目前,我国尚未形成系统、规范及本土化的吸入装置应用相关循证指南,医护工作者对雾化吸入装置的应用缺乏统一的管理,患者本身如何规范应用吸入装置也缺乏相应的准则[13]。鉴于此,本研究通过系统检索的方法,将基于COPD患者使用吸入装置的研究综合整理、分析并总结吸入装置规范应用的最佳证据,旨在为医护人员及患者应用吸入装置提供参考。现报告如下。
1 资料与方法
1.1问题的确定 采用复旦大学循证护理中心提出的PIPOST模型构建循证问题[14],其中第1个P指的是目标人群,即COPD患者;I为干预措施,即雾化吸入装置的应用;第2个P为证据转化的实施者,即医护工作者、患者和家属;O为结局:(1)系统结局:雾化吸入装置的选择、应用时机、使用方法等。(2)护士结局:雾化吸入装置应用的相关知识改变、执行率的改变等。(3)患者结局:雾化吸入依从性的改变、患者的满意度及相关知识的提高等;S为证据转化的场所,本研究为某医院的呼吸与危重症学科、居家;T为证据资源的类型,即指南、证据总结、专家共识、系统评价、随机对照实验(RCT)。本研究已在复旦大学循证护理中心证据总结注册平台注册(注册号:ES20220480)。
1.2检索策略 本研究基于Haynes等[15]研究者提出的“6S”证据资源金字塔,依据证据金字塔,自上而下的检索相关证据。应用主题词+mesh词进行外文数据库的检索,英文关键词(Chronic Obstructive Lung Disease or Chronic Obstructive Pulmonary Diseases or COAD or COAD or Chronic Obstructive Airway Disease or Chronic Airflow Obstruction)AND(Inhalation device OR Inhalation Therapy OR Inhalation technique OR Atomization technology OR Atomization inhalation)AND(Guideline OR consensus OR Recommendation OR Statement OR Systematic review OR Meta-analysis);中文关键词(COPD or 慢阻肺 or COAD or 慢性阻塞性气道疾病)AND(吸入装置 or 吸入治疗 or 吸入技术or 雾化技术 or 雾化吸入)AND(指南 or 共识 or 标准 or 管理 or 证据总结 or系统评价)。分别检索了国际指南图书馆(GIN)官网、新西兰指南工作组、欧洲呼吸协会、加拿大安大略注册护士协会(RNAO)官网、英国胸科协会(BTS)、中国指南网、英国国家临床医学研究所指南库(NICE)、JBI、Cochrane Library、BMJ、UpToDate等指南网,以及CNKI、中国生物医学文献数据库(CBM)、PubMed、万方医学、Embase、Medline、谷歌学术、百度学术、COPD全球倡议网站等数据库,收集关于COPD雾化吸入装置规范应用近5年的临床实践指南、专家共识、证据总结、系统评价、Meta分析及原始研究[16]。
1.3文献的纳入与排除标准 纳入标准:研究对象为COPD患者;近5年雾化吸入装置规范应用相关内容;研究类型为临床实践指南、证据总结、临床决策、推荐实践、高质量的RCT、系统评价及专家共识;发表语言为中文或者英文,质量在B级及以上的文献。排除标准:重复发表的文献、直接翻译的文献、无法获取全文的文献;文献内容为综述类、指南解读或计划书[17-18]。
1.4文献的筛选及质量评价 按照文献的纳入和排除标准对检索结果进行筛选,具体流程见图1。对符合纳入标准的文献进行质量评价。由4名具有专业背景和方法学背景的研究者通过AGREEⅡ对临床实践指南进行评价;其每个条目评分均为1~7分,1分则表示指南完全不符合该条目,7分则表示完全符合;其中的2名研究者将通过JBI 2016版质量评价工具对专家意见、原始研究及系统评价等进行质量评价,当出现分歧时,则由第3名研究者进行判断得出结论[18-19]。当存在证据结论冲突时,则遵照高质量的证据优先、循证相关的证据优先、指南及最新发表文献优先的原则进行纳入。
2 结果
2.1文献检索结果 经检索,共纳入10篇文献,包括指南3篇[20-22]、专家共识2篇[23-24]、系统评价4篇[25-28]、Meta分析和系统评价1篇[29],其中1篇中文文献,9篇英文文献,见图1。
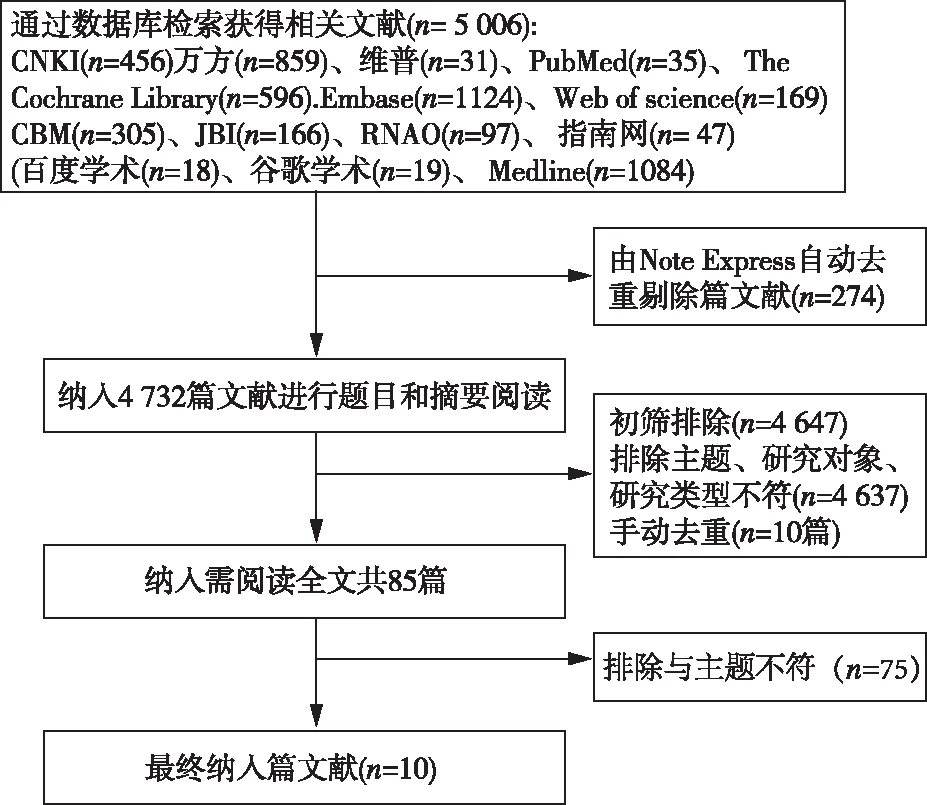
图1 文献筛选流程图
2.2纳入文献的一般情况 见表1。
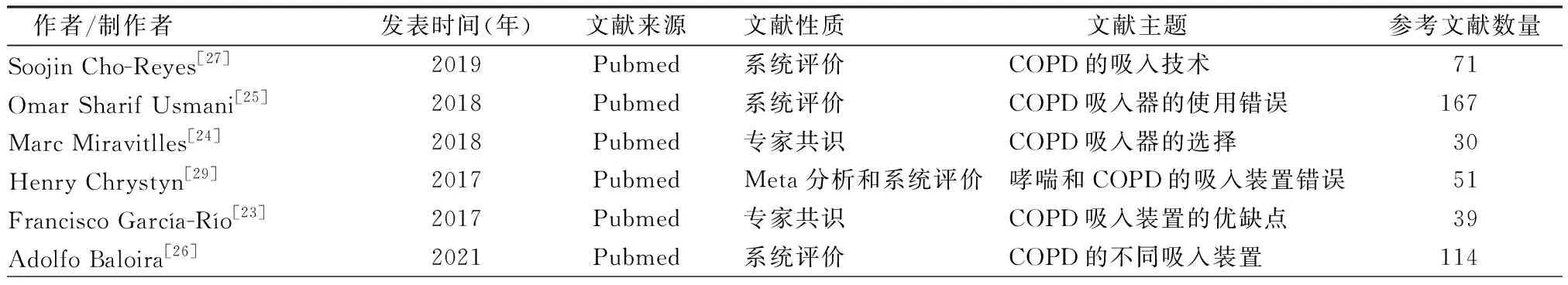
表1 纳入文献的一般情况

续表1 纳入文献的一般情况
2.3文献质量评价结果
2.3.1指南的质量评价 本研究共纳入3篇指南[20-22],通过评分其6个领域的得分均大于60%,所有指南推荐均为强推荐,见表2。
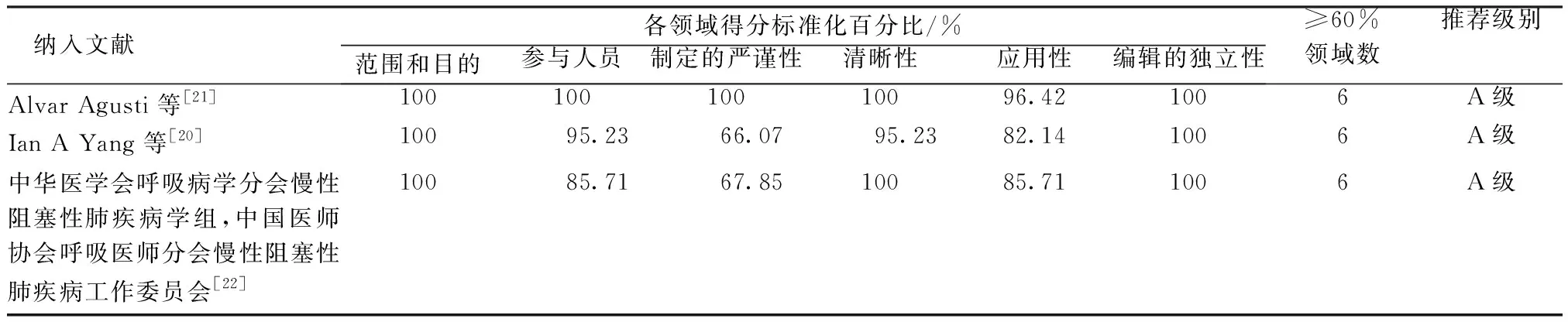
表2 指南质量评价结果
2.3.2系统评价、Meta分析与专家共识的质量评价 本研究共纳入系统评价4篇,专家共识2篇,Meta分析和系统评价1篇。所有文献均由2名研究者经过充分理解文献条目及内容后进行评定。
2.3最佳证据总结 通过JBI循证卫生保健中心证据推荐系统中的证据分级,将纳入的证据进行等级划分,从低到高依次划分为Level 1~5级,研究者根据FAME特征形成证据推荐级别,将其分为A级强推荐和B级弱推荐。通过对COPD患者吸入装置规范应用的证据进行汇总提取,最终在吸入装置类型、吸入装置的选择、吸入步骤、吸入技术的管理、规范应用的常见错误及影响因素、随访6个方面形成17条最佳证据,见表3。

表3 COPD患者吸入装置的规范应用最佳证据总结

续表3 COPD患者吸入装置的规范应用最佳证据总结
3 讨论
3.1COPD患者吸入装置规范应用证据总结的必要性 在COPD患者的治疗中,药物输送是非常关键的一步。 全球COPD倡议(GOLD)策略中建议,将支气管吸入疗法作为COPD患者治疗的基石[30-32]。现虽有大量的吸入装置供医护人员和患者选择,但其不同的设计和使用方法,使患者很难获得适合自身的个性化吸入装置[33]。在选定合适吸入装置的同时,需保证有效地将药物输送到肺部,因为不正确的吸入技术将会导致治疗效果不佳[34]。尽管如此,对于吸入装置的选择错误、吸入技术掌握不全、依从性低和吸入装置使用错误等现象还很常见[35]。医护人员需了解吸入装置的结构,吸入方法及影响吸入效果的因素等知识,以便更好地指导患者[36]。在2017年全球COPD防治倡议中,首次提出需重视患者吸入装置的选择及吸入技术的培训[37]。现在临床中对吸入装置规范应用主要是基于医护工作者的临床经验,缺乏系统、有效的管理方案,加之目前医护工作者对吸入技术的培训重视度较低,其自身对吸入技术的掌握程度也不尽人意[38],患者也缺乏指导吸入装置应用的相关培训;缺乏相关知识和技术指导、脱离监督、经济不足等原因常导致患者的依从性低,治疗效果不佳[39]。基于各种原因,在雾化吸入装置的应用方面未能充分考虑到患者的个体化原因,一线医护工作人员缺乏对雾化吸入装置的科学指导,对患者的吸入情况评估、监督及随访等均存在不足,导致治疗效果不佳。故本研究的主要目的是基于整合COPD患者吸入装置规范应用的最佳证据,为一线医护人员及患者提供相关指导。
3.2COPD患者吸入装置规范应用证据总结的适用性
3.2.1吸入装置的选择 COPD患者在选择吸入装置时需充分了解常见的吸入装置种类、特点及其常见的操作步骤;在COPD患者的全程规范化治疗和管理中需了解和掌握常见吸入装置的特性、吸入方法及影响吸入疗效的影响因素,将有利于加强对医疗工作者的知识培训和随访监督[36]。随着时代的进步,吸入装置的更新换代也非常迅速。基于此,应提高医护工作者对吸入装置知识的学习,吸入装置在选择的过程中,要根据不同的患者人群结合其个人能力、喜好及经济情况等各个方面,为其选择个性化的、合适的吸入装置[36]。医护工作者在吸入治疗过程中起着主导作用,应协助患者选择合适的吸入装置、正确指导相关吸入知识,这样能有效增加患者的治疗信心,促进患者的规范治疗和依从性[38]。此外,医护人员和患者重视对吸入步骤和方法的正确掌握,将有利于降低错误吸入率。对于气道有分泌物的患者,在进行药物吸入前应该进行气道的清洁,指导患者主动咳嗽,避免阻塞小气道从而影响药物的输送。
3.2.2吸入装置的知识指导与管理 选择合适的吸入装置后,有效的知识指导和管理方案显得至关重要。尽管研究表明“互联网+”在COPD患者疾病管理中的有效性[40],但在临床工作中,医护人员未能充分利用视频、网络等在线技术手段,以图文并茂的方式对患者进行吸入装置相关知识的指导和健康宣教。与此同时,有研究也表明,一对一反复宣教能够有效提高患者的正确使用率[41]。刘娟[42]的研究中提到回授法能够有效提高患者对吸入技术相关知识的掌握。总之,对患者吸入装置应按规范化的原则进行管理,对其知识的宣教需采用多种方式相结合,并根据患者的个体情况选择最优方式。
3.2.3吸入装置应用的影响因素 有效地了解和把控相关影响因素,能大大提高患者吸入治疗的有效性。对于吸入装置和药物自身而言,其吸气气流速度、内部阻力、药物的类型、药物颗粒大小、药物的运输速度和药物运输的持续时间都会影响药物在肺部的沉积率[35]。所以,应重视对吸入装置基本功能、特点等情况进行培训。对患者而言,需考虑其以往使用吸入装置的经验、对吸入装置的可操控性、吸入能力、依从性及受教育程度等方面情况;充分评估患者的基本情况后,再选择适当的吸入器并进行相关指导。当然,医护人员对吸入装置的指导、培训、健康教育及随访应贯穿应用吸入装置的全过程。应熟悉在使用吸入装置过程中常见的错误,有助于吸入装置的使用者更好地规避错误,正确地使用吸入装置,提高患者的治疗效果。
3.2.4医护人员随访的重要性 本研究强调护理人员在患者使用吸入装置的过程中,应注意随访的重要性。随访是规范使用雾化吸入装置的重点内容,可有效改善患者出院后的治疗效果。随访能够及时了解患者在使用雾化吸入装置时遇到的问题,纠正错误,提高疗效,减少患者的经济费用、提高患者的满意度及生活质量;有研究也提出了明确的随访路径,故护理人员应该遵循系统的随访路径,加强对随访工作的重视,增加随访的次数,善于发现并解决患者的问题[12]。
综上所述,本研究总结了COPD患者吸入装置规范化应用的最佳证据,以期能为医护工作者在选择雾化吸入装置及进行吸入技术培训等方面提供循证依据。本研究也存在一定的局限性,纳入的文献主要为外文文献,由于文化背景、医疗环境、生活习惯等情况的不同,可能会造成证据在使用过程中面临未知的障碍因素;所以在证据应用的过程中应该结合实际情况,充分考虑患者自身的意愿、定期评估证据应用的效果、证据应用的背景,认真分析并解决证据应用过程中遇到的障碍因素,从而有效地推动证据向临床实践的转化。
