不同免疫诱导方案下肾移植术后BK 病毒感染情况分析
2022-11-21王卫周华贾志缃陈好雨武小桐
王卫,周华,贾志缃,陈好雨,武小桐
(山西省第二人民医院肾移植透析中心一区,山西 太原 030012)
BK 病毒是乳头状空泡病毒科、多瘤病毒家族成员之一,属于DNA 病毒。健康人群的感染率较高,但大多数呈隐性感染[1-4]。大部分成年人含有该病毒的抗体,当机体的免疫功能受到损害或抑制时可引起BK 病毒的激活。近年来,随着临床上对BK病毒认识的深入、检测技术的提高及监测的规范化,发现肾移植术后BK 病毒感染的发生率较既往明显升高。BK 病毒感染可引起输尿管狭窄、出血性膀胱炎及间质性肾炎等,是导致移植肾失功的重要原因之一[5]。由于目前临床上尚缺乏有效治疗BK 病毒感染的措施,因此,BK 病毒感染的早期筛查,诊断后及时调整免疫抑制剂方案,使用免疫球蛋白等干预措施,对移植肾功能的保护十分重要。本文通过对山西省第二人民医院肾移植与血液净化中心298 例同种异体肾移植受者临床资料的回顾性分析,总结单中心尿液和血液BK 病毒的感染情况,为临床上BK 病毒感染、进展和诊疗提供依据。
1 资料与方法
1.1 病例来源:选取2017 年1 月— 2019 年7 月期间山西省第二人民医院肾移植与血液净化中心所实施的实体器官肾移植受者298 例作为研究对象,在肾移植术后30、90、180、360 d,采用实时荧光定量PCR 对肾移植受者尿液及外周血中的BK 病毒DNA 水平进行监测并记录检测结果。术前供、受者ABO 血型均相同,所有肾移植受者群体反应抗体<10%,免疫诱导治疗方案采用单克隆抗体(注射用巴利昔单抗)或多克隆抗体(兔抗人胸腺细胞免疫球蛋白、抗人T 细胞兔免疫球蛋白)+糖皮质激素,初始免疫抑制方案均为钙调磷酸酶抑制剂+抗代谢药物+糖皮质激素的三联免疫抑制方案。本研究通过山西省第二人民医院伦理委员会审核。
1.2 仪器和试剂:采用美国伯乐公司实时荧光定量PCR 仪扩增BK 病毒DNA 并分析拷贝数;试剂采用BK 病毒核酸定量检测试剂盒(PCR-荧光探针法)购自于北京鑫诺美迪基因检测技术有限公司。
1.3 实验标本及检测:按照试剂盒说明书要求收集标本,具体收集方法如下:① 尿液样本采集:留取中段晨尿10 ~20 ml(不超过容器体积的2/3)密封送检;② 血液样本采集:抽取受检者静脉血3 ~5 ml,注入含有EDTA 的无菌收集管,颠倒混匀,室温放置不超过4 h,待分离出血浆,转移到1.5 ml 灭菌离心管中备用。采用实时荧光定量PCR检测样本中的BK 病毒DNA 载量,本研究将尿液和血液BK 病毒DNA 载量>2×103copies/ml 判定为阳性结果。
1.4 统计学方法:采用SPSS 16.0 软件分析统计资料。计量资料符合正态分布时用均数±标准差(±s)表示,计数资料用例(%)表示,率的比较采用χ2检验。P <0.05 为差异有统计学意义。
2 结 果
2.1 临床基本资料:肾移植术后1 年298 例受者中,平均年龄为(37.33±11.33)岁,男性209 例,平均年龄为(37.09±11.27)岁,女性89 例,平均年龄为(37.90±11.49)岁。根据免疫诱导治疗方案的不同分为单克隆抗体免疫诱导治疗组和多克隆抗体免疫诱导治疗组;单克隆抗体免疫诱导治疗组共85 例,平均年龄为(33.27±10.58)岁,其中男性64 例,女性21 例;多克隆抗体免疫诱导治疗组共213 例,平均年龄为(38.95±11.23)岁,其中男性145 例,女性68 例。
2.2 尿液及血液BK 病毒的发生情况(表1):所有患者尿BK 病毒阳性率50.00%(149/298),明显高于血BK 病毒阳性率3.69%(11/298),差异有统计学意义(P <0.01)。尿液中高水平BK 病毒感染(尿液BK 病毒DNA 载量>107copies/ml)的发生率为29.87%(89/298)。
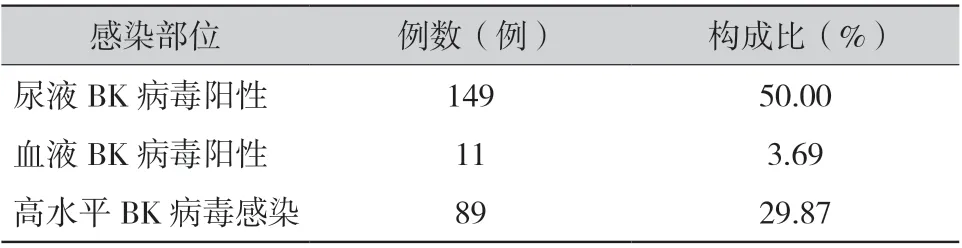
表1 BK 病毒感染发生率
2.3 不同免疫诱导治疗方案对肾移植术后BK 病毒感染影响(表2,图1):单克隆抗体免疫诱导治疗组尿BK 病毒阳性率为50.59%(43/85),多克隆抗体免疫诱导治疗组尿BK 病毒阳性率为49.77%(106/213),差 异 无 统 计 学 意 义(χ2= 0.165,P >0.05)。单克隆抗体免疫诱导治疗组血BK 病毒阳性率为2.35%(2/85),多克隆抗体免疫诱导治疗组血BK 病毒阳性率为4.22%(9/213),差异无统计学意义(χ2=0.188,P >0.05)。单克隆抗体免疫诱导治疗组尿液中高水平BK 病毒感染的发生率为29.41%(25/85),多克隆抗体免疫诱导治疗组的30.05%(64/213),差异无统计学意义(χ2=0.012,P >0.05)。单克隆抗体免疫诱导治疗组肾移植术后30、90、180 、360 d 时BK 病毒阳性率分别为21.18%,32.94%、37.65%、20.00%。多克隆抗体免疫诱导治疗组肾移植术后30、90、180、360 d 时BK 病 毒 阳 性 率 分 别 为21.13%、32.39%、34.74%、25.35%。
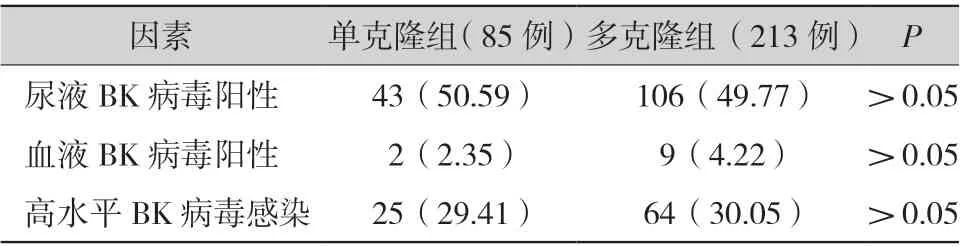
表2 不同免疫诱导治疗组BK 病毒感染分析〔例(%)〕
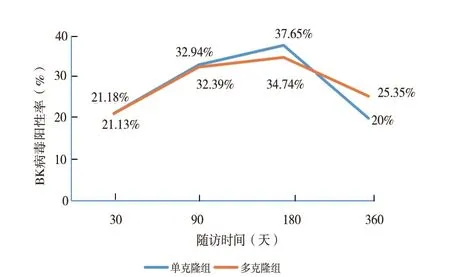
图1 单克隆组和多克隆组肾移植术后1 年BK 病毒阳性率变化情况
2.4 肾移植术后BK 病毒感染危险因素分析(表3,图2):对年龄、性别、肺部感染、糖尿病、移植肾功能延迟恢复等因素进行了分析。结果表明, 虽然上述因素并未显示出与BK 病毒感染的相关性(P >0.05),但糖尿病、肺部感染、移植肾急性排斥反应在BK 病毒DNA 阳性组患者的发生率均高于BK 病毒DNA 阴性组。
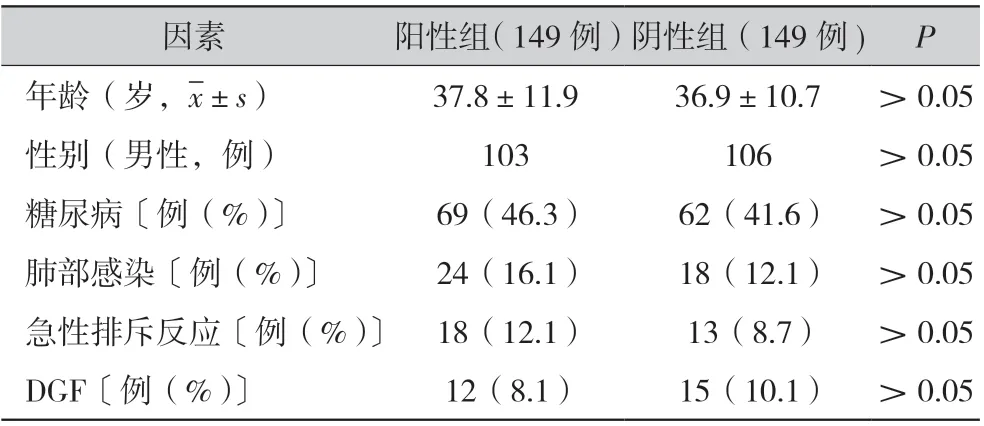
表3 BK 病毒感染因素分析
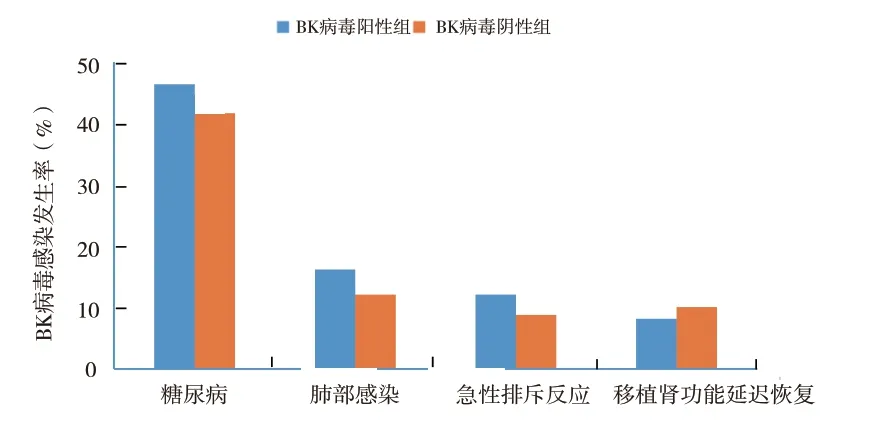
图2 BK 病毒感染发生率比较
3 讨 论
BK 病毒的原发感染多在儿童时期,在健康人群中呈潜伏感染状态,初次感染时一般无明显临床症状[6]。但在肾移植术后免疫抑制状态下,潜伏在尿路上皮和肾小管上皮的BK 病毒被激活、复制,引起肾小管上皮细胞坏死,病毒颗粒从尿路排泄入尿液,在尿液中检测到BK 病毒DNA 即为BK 病毒尿症,随后病毒大量复制破坏肾小管毛细血管进入血液,此时在血液中可检出BK 病毒DNA 即为BK 病毒血症[7]。BK 病毒在血液中持续高载量表达,进而破坏移植肾组织,导致肾小管萎缩、肾间质纤维化及输尿管狭窄,引起BK 病毒相关性肾病,导致植物功能丧失[8-10]。BK 病毒相关性肾病与尿液、血液中BK 病毒DNA 的载量密切相关,当尿液BK 病毒DNA 载量>1.0×107copies/ml 且血液BK 病毒DNA 载量>1.0×104copies/ml 时,病变进展成BK 病毒相关性肾病的风险极高[11]。从BK 病毒尿症发展成BK 病毒相关性肾病是一个逐步进展的过程,BK 病毒尿症对BK 病毒相关性肾病的阳性预测值为27.3%,BK 病毒血症则为54.5%[12]。因此,早期发现、及时干预是阻止BK病毒感染进展的关键点。近年来,由于新型强效免疫抑制剂的广泛使用,虽然移植肾早期排斥反应较前减少且短期存活率有了明显的提高,但是肾移植术后BK 病毒的感染率明显升高,严重影响着移植肾功能。本研究中,肾移植术后1 年内尿BK 病毒的阳性率非常高,且在肾移植术后1 个月时BK病毒感染率明显上升,肾移植术3 ~ 6 个月是发病高峰期,在肾移植术后1 年时仍有约25%患者存在BK 病毒感染,其中尿高水平BK 病毒感染者为12.21%,临床上应重视并延长对这部分患者BK 病毒的监测,警惕其发生BK 病毒相关性肾病(肾移植术1 年后)的可能性。
近几年,随着国家对器官捐献的大力宣传及相关政策制度的完善,人们对器官捐献的认知及认可度明显提高,公民逝世后器官捐献得到了快速发展,但是由于器官供体质量,尤其是为了更多患者获得肾移植机会而采用扩大标准的供者,肾移植受者术前准备等各种不确定因素的存在,导致围术期的难度增大、围术期的免疫诱导和免疫抑制的力度较既往更强[13-14],使得肾移植术后BK 病毒感染率不断升高。熊睿等[15]和明英姿等[16]的研究显示,肾移植术后高水平BK 病毒感染率为13.4%,多克隆抗体免疫诱导是BK 病毒感染高危因素,且会导致BK 病毒血症持续时间更长及BK 病毒相关性肾病发生率更高[17],也有报道显示,免疫诱导治疗方案与肾移植术后BK 病毒感染无相关性[18]。虽然多克隆抗体的免疫抑制力度较单克隆抗体强,但本研究中BK 病毒总体感染率在两组间并没有明显差异,考虑这种情况的原因可能有以下几个方面:① 患者的维持免疫抑制剂均以他克莫司胶囊为基础,肾移植术后BK 病毒感染考虑与他克莫司等多种免疫抑制剂均密切相关。② 患者的性别、年龄、是否合并糖尿病、营养状况、早期是否出现移植肾功能延迟恢复、肺部感染、急性排斥反应等多种因素的存在,导致两组间BK 病毒的感染无明显差异。③ 样本量相对较小。④ 也许存在除免疫抑制剂之外的病毒感染的个体易感因素。由于免疫制剂方案、监测频率以及分析敏感性的差异,各移植中心报道的BK 病毒感染率波动范围很广[19]。本研究结果显示,肾移植术后1 年中约50%的患者尿液中出现不同程度的BK 病毒感染。虽然尿液BK 病毒阳性率较高,但与其他移植中心报道相比[20-21],本中心血液中BK 病毒的阳性率仍处于较低水平,这与肾移植术后BK 病毒的规范化监测及在监测到BK 病毒阳性后适当减少或调整免疫抑制剂方案密切相关。进一步对BK 病毒感染的相关因素分析显示,糖尿病、肾移植术后发生肺部感染及急性排斥反应的患者BK 病毒的感染率更高,应重视对存在上述因素患者BK 病毒的监测。
综上所述,肾移植术后BK 病毒感染的问题日益突出,而BK 病毒感染后缺乏特异性的治疗措施,使得BK 病毒感染,尤其是进展至BK 病毒相关性肾病时的治疗十分被动。近几年,肾移植术后BK 病毒感染日益严重,选择合理的免疫治疗方案十分重要。同时,糖尿病、发生肺部感染及急性排斥反应的患者,应重视BK 病毒的监测;从而及早发现,及时调整免疫抑制剂方案,防止BK 病毒感染进展,保护移植肾功能。针对BK 病毒激活、感染、进展机制及相关防治药物的深入研究十分必要,从而改善移植肾功能及移植肾的长期存活,为肾移植受者带来更大的获益。
