NLR在脓毒症诊断及预后中的评估价值
2022-11-17程明璟李福兴樊玉娟熊苗苗赵卫东
程明璟,李福兴,王 黎,樊玉娟,肖 敏,熊苗苗,赵卫东
(大理大学临床医学院,云南 大理 671000)
脓毒症是由感染引起的全身炎症反应综合征,可导致危及生命的多器官功能障碍,病死率较高〔1〕,脓毒症的早期诊断有助于改善不良结局。中性粒细胞-淋巴细胞比值(neutrophil-lymphocyte ratio,NLR)是一种新型炎症标志物,通过血常规即可获得,经济实惠且更易普及,可用于早期识别脓毒症。一项回顾性队列研究表明,NLR可作为脓毒症患者院内病死率的预测指标〔2〕,此外,NLR也可作为脓毒症患者的预后生物标志物,较高的NLR水平提示脓毒症患者预后不佳〔3〕,但NLR与脓毒症患者不良预后的关系仍需要大量研究证实,故本研究采用回顾性研究方法,进一步探究NLR在脓毒症诊断及预后中的评估价值。
1 资料与方法
1.1 研究对象将2019年9月至2020年9月就诊于大理大学第一附属医院的脓毒症患者78例(脓毒症组)纳入研究,所有患者均符合诊断标准〔4〕;选取同期入住重症监护室(intensive care unit,ICU)的非脓毒症患者50例(病例对照组)为病例对照;选择同期体检中心健康人群50例(健康对照组)为健康对照。排除标准:①年龄不足18岁或超过80岁者;②合并各系统恶性肿瘤、严重血液病、发生急性心脑血管事件者;③怀孕或哺乳期者;④病史不明确,可能存在影响序贯器官衰竭(sequential organ failure assessment,SOFA)评分的准确评估者;⑤引起淋巴细胞减少的其他合并症者(如恶性肿瘤、营养不良、人类免疫缺陷病毒感染、自身免疫性疾病、正在使用免疫抑制药物或细胞毒性药物治疗等);⑥拒绝签署知情同意书者。本研究经大理大学第一附属医院医学伦理委员会审批通过,所有纳入成员均了解本研究内容并签署知情同意书。
1.2 资料收集利用医院信息系统,采用病例对照研究方法查阅并收集临床病历资料,选取符合纳入标准的患者,分别记录其年龄、性别、临床表现、合并症、住院天数、生命体征(呼吸频率、心率、血压)等;通过实验室信息系统收集研究对象入住ICU 24 h内的血常规、肝功能、肾功能、乳酸、C反应蛋白(C reactive protein,CRP)、降钙素原(procalcitonin,PCT)等常规指标检测结果,并计算脓毒症患者的SOFA评分,出院后第28天对脓毒症患者进行电话随访,根据预后情况分成生存组及死亡组。
1.3 统计分析采用SPSS 25.0软件进行统计分析。计数资料以[n(%)]表示,组间比较采用χ2检验或Fisher确切概率法;符合正态分布的计量资料以(±s)表示,3组间比较采用方差分析,2组间比较采用独立样本t检验;不符合正态分布的计量资料以[M(Q1,Q3)]表示,3组间比较采用H检验,2组间比较采用曼-惠特尼U检验,P<0.05为差异有统计学意义。采用受试者操作特征曲线(receiver operating characteristic curve,ROC曲线)评估NLR对脓毒症的诊断价值,以及NLR、PCT、SOFA评分对脓毒症预后的判断价值;采用Spearman相关分析判断NLR与SOFA评分及PCT的相关性;根据约登指数选取NLR对脓毒症患者28 d病死率的最佳预测阈值;采用Kaplan-Meier分析比较脓毒症患者28 d病死率,并用Log-rank法比较生存曲线差异;采用多元Logistic回归分析脓毒症患者预后的危险因素,模块1仅包含NLR,模块2加入SOFA评分,模块3加入PCT,模块4加入慢性阻塞性肺疾病(chronic obstructive pulmonary disease,COPD),P<0.05为差异有统计学意义。
2 结果
2.1 NLR在脓毒症中的诊断价值评估
2.1.1 一般资料3组人群的年龄、性别、生命体征(包括呼吸频率、心率、收缩压、舒张压)差异均无统计学意义(P>0.05);病例对照组和脓毒症组合并症(高血压、糖尿病、COPD)、住院天数之间差异均无统计学意义(P>0.05)。见表1。
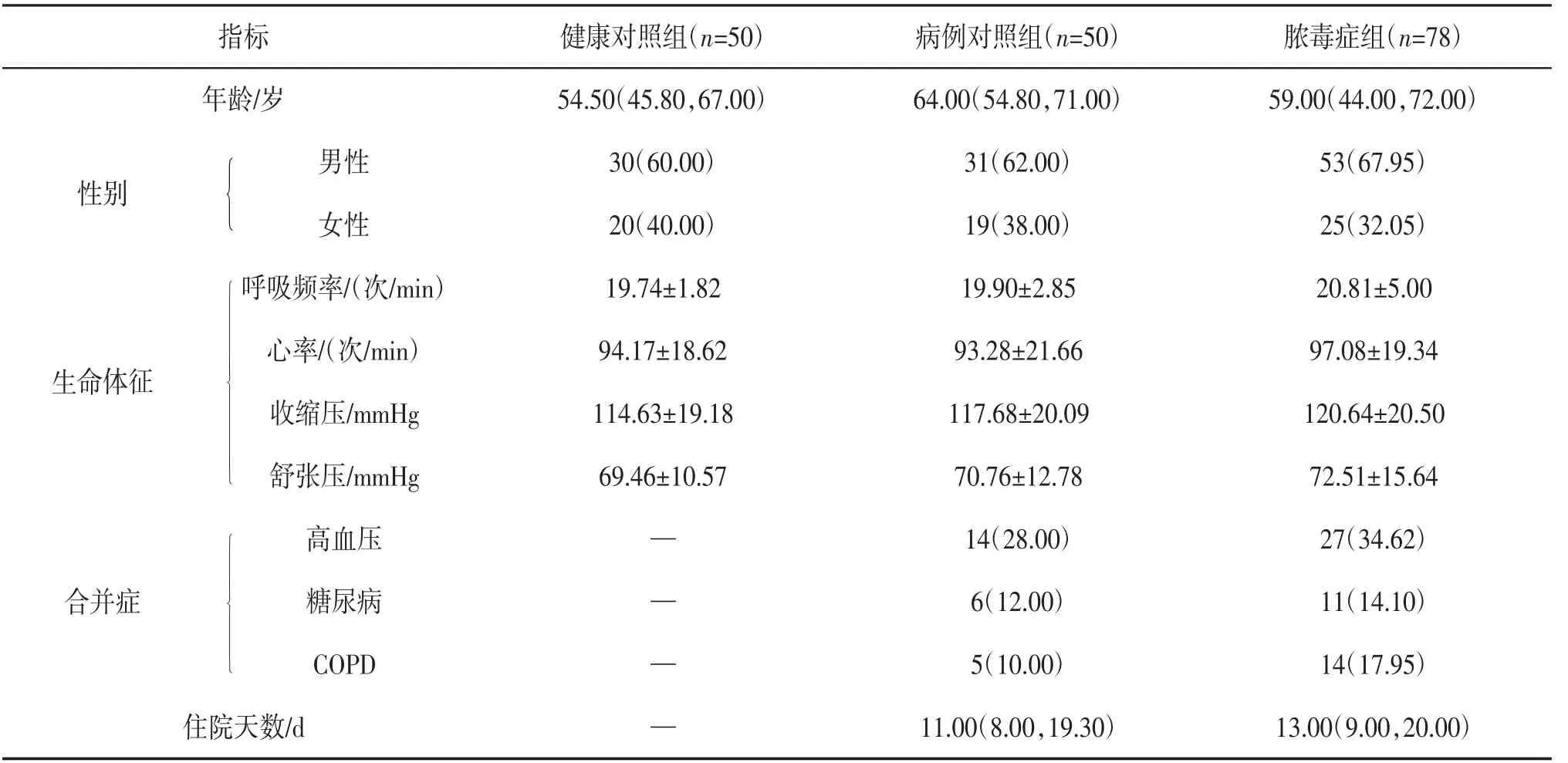
表1 一般资料
2.1.2 实验室资料比较 脓毒症组NLR、白细胞(white blood cell,WBC)、中性粒细胞(neutrophil,NEUT)、肌酐(creatinine,Cr)、血尿素氮(blood urea nitrogen,BUN)、总胆红素(total bilirubin,TBIL)水平显著高于健康对照组和病例对照组,差异有统计学意义(P<0.01);脓毒症组淋巴细胞(lymphocyte,LY)、血小板(platelet,PLT)水平显著低于健康对照组和病例对照组,差异有统计学意义(P<0.01);脓毒症组单核细胞(monocyte,MONO)水平显著高于健康对照组、红细胞比容(hematocrit,HCT)水平显著低于健康对照组,差异有统计学意义(P<0.01),与病 例对照组比较差异无统计学意义(P>0.05)。见表2。
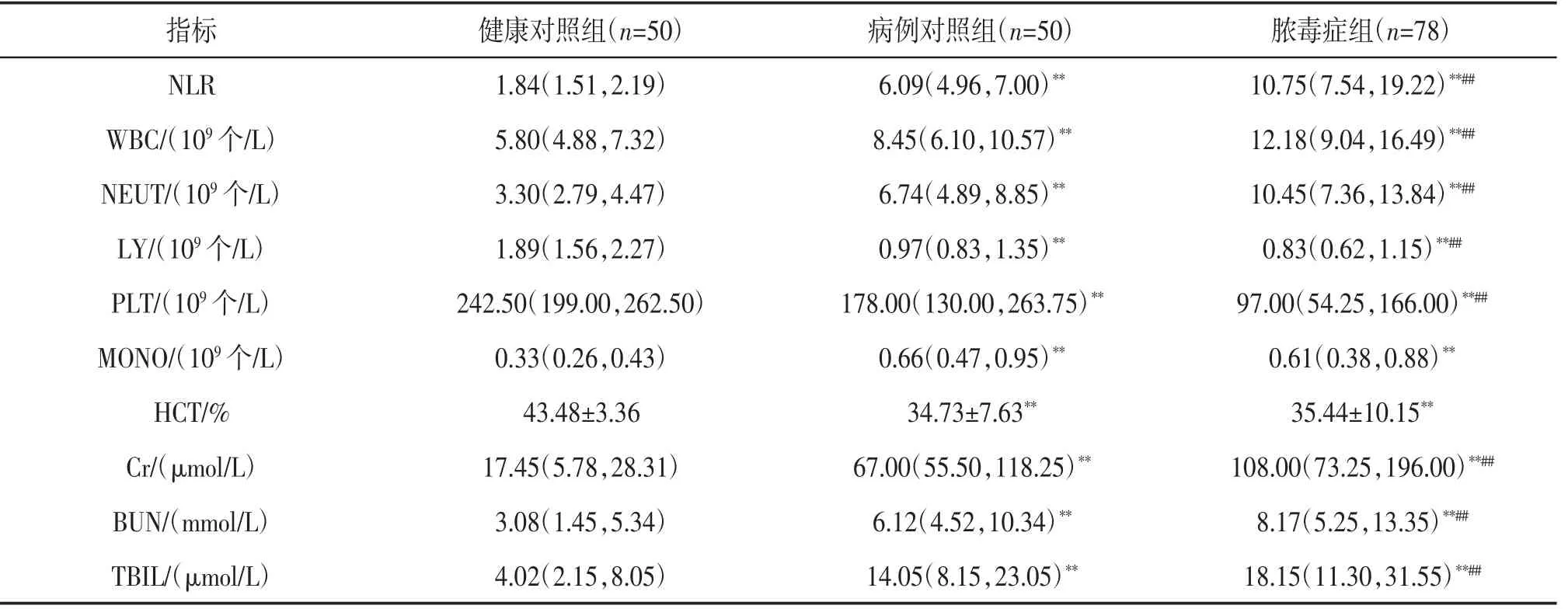
表2 实验室资料比较
2.1.3 NLR对脓毒症的诊断效能评估NLR诊断脓毒症的ROC曲线的曲线下面积(area under the curve,AUC)为0.81[95%CI(0.73~0.89),P<0.001],诊断灵敏度为65.38%,1-特异度为10.00%。见图1。
2.2 NLR在脓毒症中的预后价值评估
2.2.1 生存组和死亡组一般资料比较 根据预后情况将脓毒症患者分为生存组和死亡组,与生存组比较,死亡组COPD患者比例更高,差异有统计学意义(P<0.05);年龄、性别、生命体征(呼吸频率、心率、收缩压、舒张压)、合并症(高血压、糖尿病)差异无统计学意义(P>0.05)。见表3。
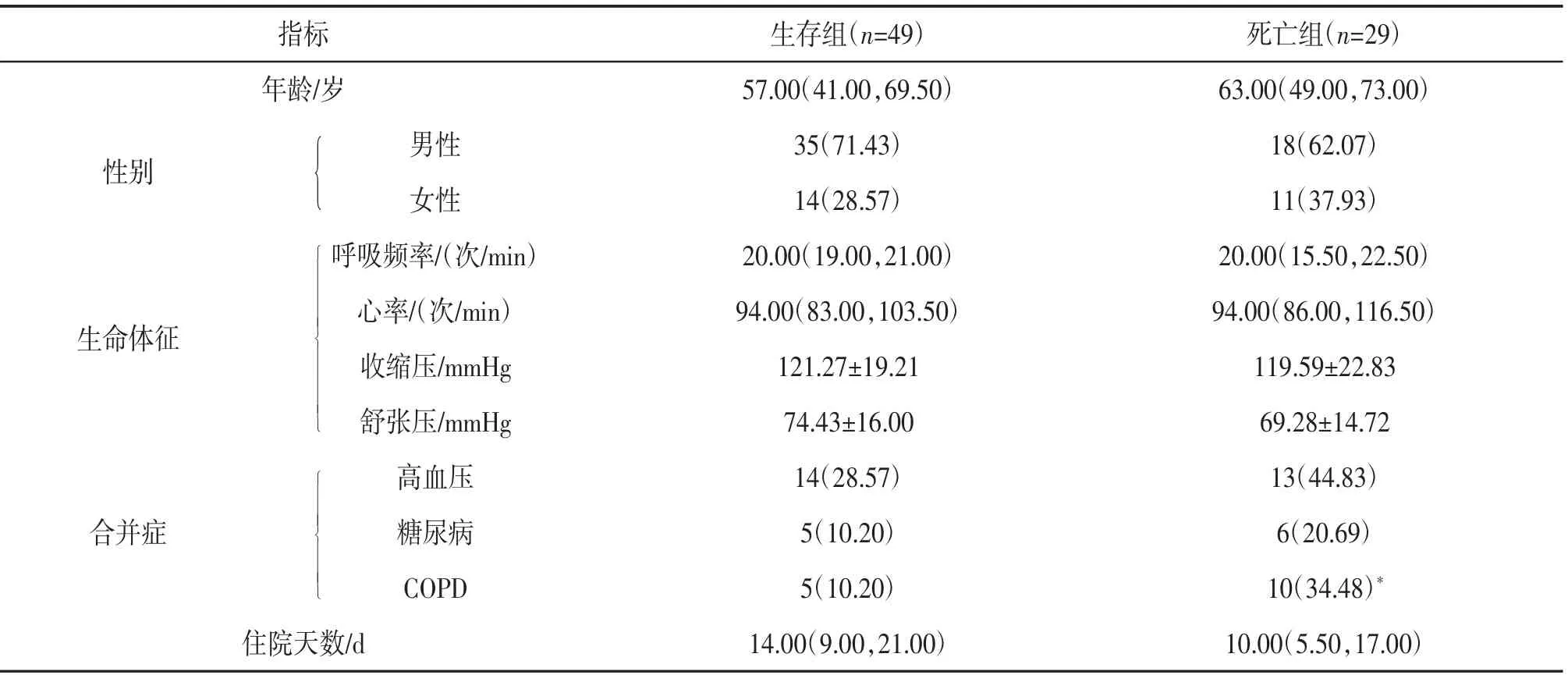
表3 生存组和死亡组一般资料比较
2.2.2生存组和死亡组实验室资料比较 与生存组比较,死亡组LY水平显著降低,NLR、PCT水平及SOFA评分显著升高,差异有统计学意义(P<0.01),其余实验室指标差异无统计学意义(P>0.05)。见表4。

表4 生存组和死亡组实验室资料比较
2.2.3 NLR、PCT、SOFA评分对脓毒症预后评估的价值NLR、PCT、SOFA评分对脓毒症预后评估的ROC曲线见图2。ROC曲线分析结果显示,NLR判断脓毒症预后的价值最佳,AUC最大,灵敏度最高。见表5。
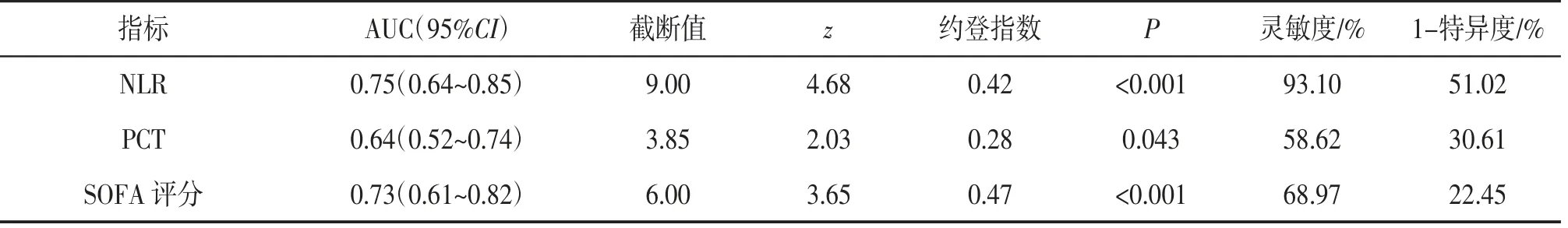
表5 NLR、PCT、SOFA评分对脓毒症预后判断的ROC曲线分析
2.2.4 生存曲线分析 以NLR水平9.00为截断值,其中NLR≥9.00者52例,NLR<9.00者26例。生存曲线分析结果显示,NLR≥9.00的脓毒症患者28 d病死率高于NLR<9.00的脓毒症患者,差异有统计学意义(P<0.01)。见图3。
2.2.5 NLR是脓毒症预后的独立危险因素Spearman相关性分析结果表明,NLR与SOFA评分(r=0.264)和PCT(r=0.261)呈正相关(P<0.001)。多元Logistic回归分析表明,在未调整混杂因素前(模块1),NLR是脓毒症28 d病死率的独立危险因素(OR=1.128,P<0.001),进一步在其他模型中对PCT(模块2)、SOFA评分(模块3)及COPD(模块4)进行校正后,尽管OR值有所下降,但NLR仍然是脓毒症的独立危险因素(P<0.05)。见表6。
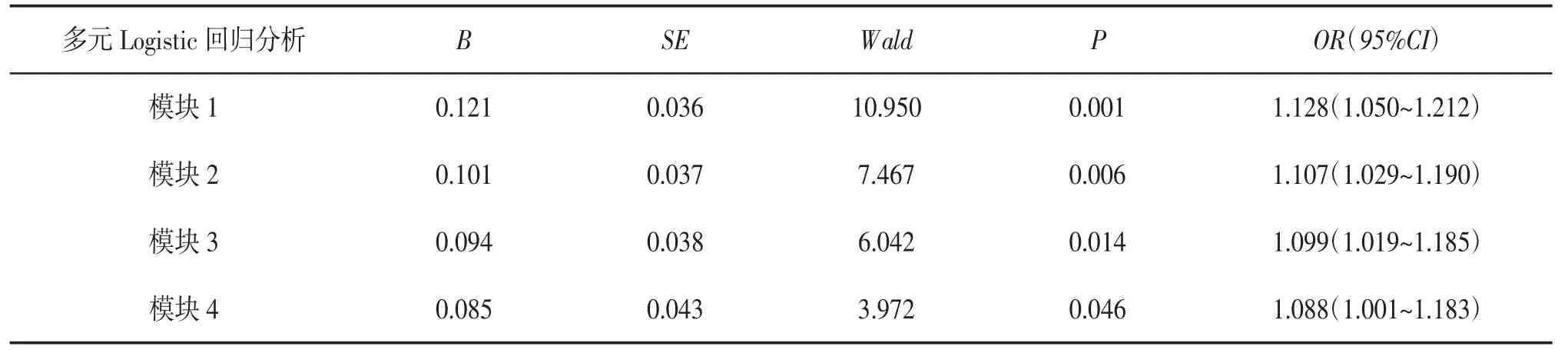
表6 调整脓毒症混杂因素的多元Logistic回归分析
3 讨论
在全球范围内,脓毒症的发病率和病死率逐年增加〔5〕,因此,脓毒症的早期诊断对抢救患者生命至关重要。近年来,越来越多的炎症标志物应用于临床,PCT、CRP、血清铁、miRNA等在脓毒症的诊断及预后中的作用已被广泛研究〔6-8〕。本研究发现,脓毒症组的NLR水平相较于健康对照组和病例对照组明显升高,并且NLR对脓毒症具有良好的诊断效能;在脓毒症的预后方面,本研究发现脓毒症死亡组NLR水平显著高于生存组;与PCT和SOFA评分相比,NLR在预测脓毒症的预后方面也具有较大潜力,当NLR≥9.00时,脓毒症患者28 d病死率更高,且NLR是脓毒症患者28 d病死率的独立危险因素。大量研究表明,NLR在心血管、肾脏、肿瘤等疾病中都具有较高的临床应用价值〔9-10〕。有研究发现NLR能有效反映血流感染脓毒症患者病情的严重程度,其水平的升高与病情的严重程度有关〔11〕。此外,NLR能够早期识别外科手术后全身炎症反应综合征和脓毒症的发生〔12〕。一项前瞻性研究也发现NLR水平在脓毒症患者中均升高,尤其在脓毒症休克患者中显著升高,NLR水平与SOFA评分评估的脓毒症严重程度显著相关〔13〕。以上结果和本研究的发现一致,NLR水平在脓毒症组中升高最为显著,因此提示NLR可作为脓毒症早期诊断的潜在生物学标志物。
目前临床脓毒症的诊断主要依赖SOFA评分〔2〕,多个研究证实SOFA评分对败血症的诊断具有较高的灵敏度和特异度,在预测急诊和住院病死率方面具有很高的辨别能力〔14-15〕。但是,SOFA评分计算耗时、烦琐,限制了SOFA评分在临床诊断中的广泛应用。本研究发现,NLR在脓毒症死亡组患者中水平更高,对患者病死率的预测略优于SOFA评分。此外,PCT作为一个经典的感染诊断指标,对鉴别细菌感染具有较好的灵敏度〔16-17〕,已在临床应用多年。一些研究证实PCT对脓毒症和脓毒症休克具有良好的临床诊断和预后价值〔18〕,在拯救脓毒症运动指南中,也将PCT作为脓毒症诊断标准之一〔19〕,然而,PCT在非感染情况下(如严重创伤、某些自身免疫性疾病或长期心源性休克)其水平也会升高〔20〕,并且容易受到某些因素(如甘油三酯(>1 000 mg/dL)和高胆红素)的干扰〔21-22〕。已有研究表明,脓毒症先天性免疫介导下淋巴细胞凋亡,导致淋巴细胞减少,而中性粒细胞数量急剧增加〔23〕,因此其二者的比值NLR或许能够更好地反映脓毒症的发生、发展。本研究结果表明,NLR与PCT水平呈正相关,对脓毒症预后预测性能显著优于PCT,并且能够作为一个独立危险因素预测脓毒症的死亡发生风险,本结果与Liang等〔11〕、Kriplani等〔12〕的研究结果一致。因此,表明NLR在脓毒症预后评估中也具有一定潜力。
然而本次研究中也存在一定的局限性,首先,该研究是单中心回顾性研究,选择偏倚的影响无法排除;其次,仅记录了病例对照组和脓毒症组入院24 h内的NLR,动态检测NLR的变化可能更有意义;再次,样本量有限,需要纳入更多样本或者多中心研究使结果更具说服力;最后,本研究仅根据28 d病死情况划分生存组及死亡组,未对患者进行动态随访,无法获得具体生存期限,需要在后续研究中进一步补充纳入时间变量的COX回归分析结果。
综上所述,本次研究表明NLR对脓毒症早期诊断的效能良好,在脓毒症预后评估中也具有一定潜力,在脓毒症组和死亡组中,NLR较其他指标升高更加明显,并与SOFA评分、PCT呈正相关;尤其是当NLR≥9.00时,患者病死率更高;NLR是脓毒症患者28 d病死率的独立危险因素,这将为脓毒症患者的诊断、治疗及预后提供参考。
