应用饮食改进提高卒中后吞咽障碍患者吞咽安全性和有效性的研究
2022-11-17吕孟菊柳俊杰李雪琳任敏阚玉稳
吕孟菊 柳俊杰 李雪琳 任敏 阚玉稳
吞咽障碍是脑卒中患者常见的临床症状及主要后遗症,卒中后吞咽障碍(Dysphagia After Stroke,DAS)的发生率约为65%[1]。吞咽障碍患者不能安全有效地饮水摄食,若未能得到及时有效处理,可能导致误吸、营养不良、吸入性肺炎等并发症,大大增加了患者死亡和不良预后的风险[2]。食物改进是指通过改变食物的形态、质地、黏度等来改善吞咽障碍患者进食的安全性和有效性的方法[3],是DAS的标准处理方法,也是吞咽障碍的基础治疗[4]。O’Keeffe[5]认为饮食改进是保证患者吞咽安全、降低吸入性肺炎、增加营养摄入的有益方法。现有研究的饮食改进参照标准陈旧(如稀薄、糖浆样、布丁样),易受操作者主观影响,并对食物选择和质构调整未作详尽说明[6-7]。目前国内临床尚少见现成的适合吞咽障碍患者的食品,也无饮食改进的具体方法,为吞咽障碍患者进行饮食质构调整仍处于摸索阶段,实施过程复杂。鉴于此,本研究参考国际吞咽障碍食物标准行动委员会(IDDSI)分级标准[8],结合中国膳食习惯,对DAS患者进行饮食改进,并评价其安全性和有效性,以期为经口进食的吞咽障碍患者的饮食改进提供科学、可靠的依据。
1 对象与方法
1.1 研究对象
便利选取2021年2月—7月重庆市某三级甲等医院神经内科收治的DAS患者为研究对象。纳入标准:①确诊为脑卒中;②经头颅CT或MRI证实存在脑梗死或脑出血病灶;③意识清楚,生命体征平稳,能够配合本次研究且能与医护人员正常沟通;④采用进食评估问卷-10(Eating Assessment Tool-10,EAT-10)[9]筛查结果≥3分;⑤洼田饮水试验筛查结果为2~5级。排除标准:①合并严重的消化道、口腔疾病或留置鼻胃管、胃肠造瘘等,无法经口进食;②合并其他严重疾病,如心力衰竭、肾功能衰竭、恶性肿瘤;③存在肺部感染、营养失调。采用非同期对照类实验性研究方法,以2021年2月— 4月入院的患者为对照组,2021年5月—7月入院的患者为实验组。
本研究经重庆大学附属涪陵医院伦理委员会审查通过(审批编号:2020CQSFLZXYYEC-029)。研 究对象均签署知情同意书。
1.2 干预方法
1.2.1 对照组
给予吞咽障碍患者常规饮食,如布丁样、蜂蜜样等软食或半流食。饮食配置原则以清淡、易消化为主,嘱患者食用低盐、低脂、低糖、高蛋白饮食。若经口进食不能满足患者营养需求,遵医嘱予以间歇经口、经胃管进食补充营养供给。
1.2.2 实验组
研究小组参考IDDSI分级标准(表1)结合容积-黏度吞咽测试(Volume-Viscosity Swallowing Test,V-VST)[10]对实验组患者进行进食能力评估,根据评估结果对患者行饮食改进,给予吞咽功能分级饮食干预。
1.2.2.1 成立管理小组
团队成员包括神经内科护士长1名(副主任护师)、护理组长2名(主管护师)、责任护士10名(护师)、神经内科主任1名(主任医师)、医师2名、营养膳食科科长1名、营养师2名、护理硕士研究生1名。
1.2.2.2 基于食品分级标准的食谱制订
研究小组参照IDDSI分级标准结合吞咽障碍患者所需食物特点,依据科学膳食结构制订食谱,包括谷薯、蔬菜水果、畜禽鱼蛋奶、大豆坚果类食物[11]。食谱具体制作步骤:①营养师根据食谱中的食材特性估算食物配比,对各种食材进行称重或容积测量并记录;②选用破壁机的浓汤模式加工食物;③采用10 mL注射器对加工好的食品进行等级测量;④测量结果者符合本研究所需食品等级(1~4级),纳入食谱,若不符合,营养师重新调整食材配比;⑤通过对5名医护人员和5名吞咽障碍患者进行预实验,观察食品在吞咽过程中的安全性和有效性,最后剔除安全风险高、易在口咽部残留的燕麦类食品,形成了最终标准化食谱,见表2。
1.2.2.3 进食能力评估
护理人员对符合研究标准的患者在入院2 h内行进食能力评估,本研究选用某企业生产的舒食素S复配食用增稠剂(以下简称舒食素)制备试验食品,包括1级(100 mL温水+舒食素0.5 g)、2级(100 mL温 水+舒 食 素1 g)、3级(100 mL温 水+舒 食 素2 g)、4级(100 mL温水+舒食素3 g)试验食品。嘱患者采取端坐位或30~60°半坐卧位,头正中稍前屈或向健侧倾斜30°,偏瘫侧肩部以枕头垫起,喂食者站于患者健侧,按2级、1级、4级、3级食品的顺序,每一等级依次分别给予5 mL、10 mL、20 mL。①吞咽2级食品,如安全,让患者吞咽1级食品,如安全,则吞咽4级食品,如安全,结束试验,吞咽功能评定为“1级”;②吞咽2级食品,如安全,让患者吞咽1级食品,如不安全,即吞咽过程出现呛咳、音质改变、血氧饱和度下降≥3%、发绀、窒息任一症状则立即停止该级食品试验,直接进入吞咽4级食品,如安全,结束试验,吞咽功能评定为 “2级”;③吞咽2级食品,如不安全,则直接进入吞咽4级食品,如安全,进入吞咽3级食品,如安全,结束试验,吞咽功能评定为“3级”;④吞咽2级食品,如不安全,则直接进入吞咽4级食品,如安全,进入吞咽3级食品,如不安全,结束试验,吞咽功能评定为“4级”;⑤吞咽2级食品,如不安全,则直接进入吞咽4级食品,如不安全,结束试验,吞咽功能评定为“未通过”。
1.2.2.4 饮食制备
(1)建立吞咽小屋。吞咽小屋即吞咽障碍患者的配餐室。仪器设备:3台破壁机、3台小型电子秤、100 mL和500 mL量杯各5个、菜刀3把、菜板3块、温 度 计3根、餐叉和10 mL注射器若干。环境准备:吞咽障碍患者饮食食谱贴于小屋墙面,内容包括不同种类、等级食品的食材配比、破壁机的模式选择(推荐浓汤模式,此模式下制作的食品均质、顺滑、无渣)、增稠剂(舒食素和山药粉[11])的添加等。

?
(2)食品的选择与配制。营养师根据患者病情、进食能力评估结果结合患者的饮食喜好指导患者参照食谱选择食物。食品等级选择:①吞咽功能为1级患者,可选择1~4级任一食品;②吞咽功能评定为2级患者,可选择2~4级食品;③吞咽功能为3级患者,可选择3级、4级食品;④吞咽功能为4级患者,仅食用4级食品安全;⑤吞咽功能为未通过患者,建议管饲饮食。参考标准[12]估算摄入量:能量25~35 kcal/(kg·d)、蛋白质0.8~1.5 g/(kg·d)、液体30~35 mL/(kg·d)。家属 在营养师指导下在吞咽小屋参照食谱的材料配比将食物配制成患者所需的食品等级,责任护士对家属配制的食品等级进行监测。
1.2.2.5 进食护理
鼓励患者自行进食,进食时选端坐卧位或半卧位;根据进食能力评估结果、口咽部残留情况选择一口量和恰当的代偿策略;实时监测进食情况,包括进食量、种类以及进食过程中的相关进食症状;床旁备好吸引器,必要时吸引排出呼吸道食物残渣,做好急救准备;进行口腔卫生评估,餐前、餐后做好口腔护理。
1.3 评价指标
观察并记录患者连续3天每日三餐的进食情况。具体方法:患者进食过程中左手食指全程佩戴指脉氧监测仪,由经过统一培训并通过考核的责任护士对患者进餐情况进行观察、判断并记录。若以下任一症状出现≥1次即判断为吞咽安全性受损:吞咽中或吞咽后有刺激性呛咳,进食过程中音质改变,进食后血氧饱和度下降≥3%,面唇发绀、窒息。患者吞咽有效性受损:存在口腔食物残留、唇部闭合不全、分次吞咽、咽部食物残留任一症状。
1.4 统计学方法
采用SPSS19.0软件对数据进行统计分析,计量资料符合正态分布用均数±标准差,用t检验,不符合正态分布用中位数M(P25,P75)表示,用非参数检验;计数资料用例数和构成比表示,用卡方检验。以P<0.05为差异有统计学意义。
2 结果
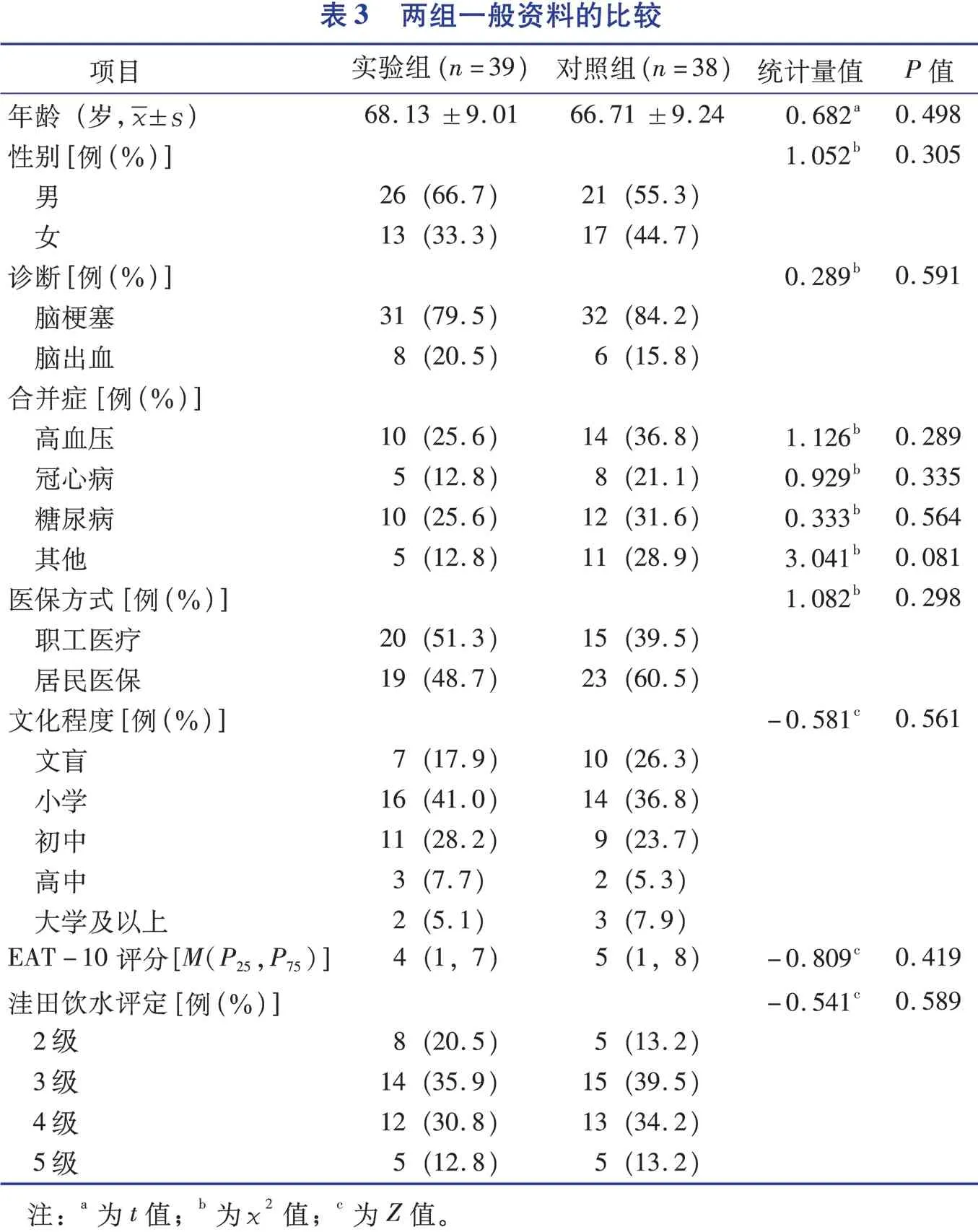
2.1 两组一般资料的比较
对照组有1例患者入院第2天因病情加重转至ICU治疗,被剔除研究。最终实验组39例、对照组38例完成本研究。两组一般资料比较见表3。
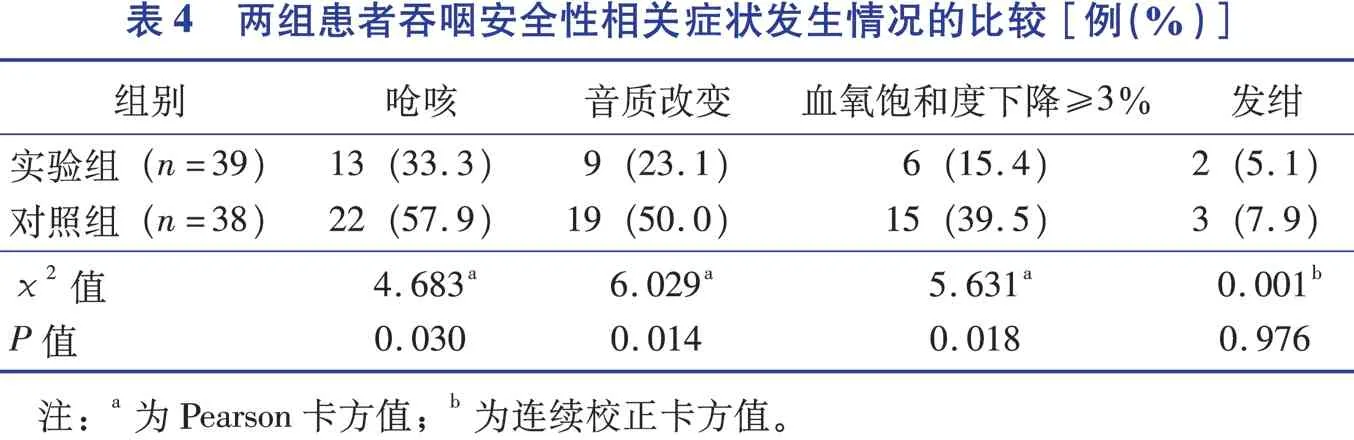
2.2 两组患者吞咽安全性相关症状发生率的比较
两组患者均未发生窒息,其余吞咽安全性症状发生率比较见表4。
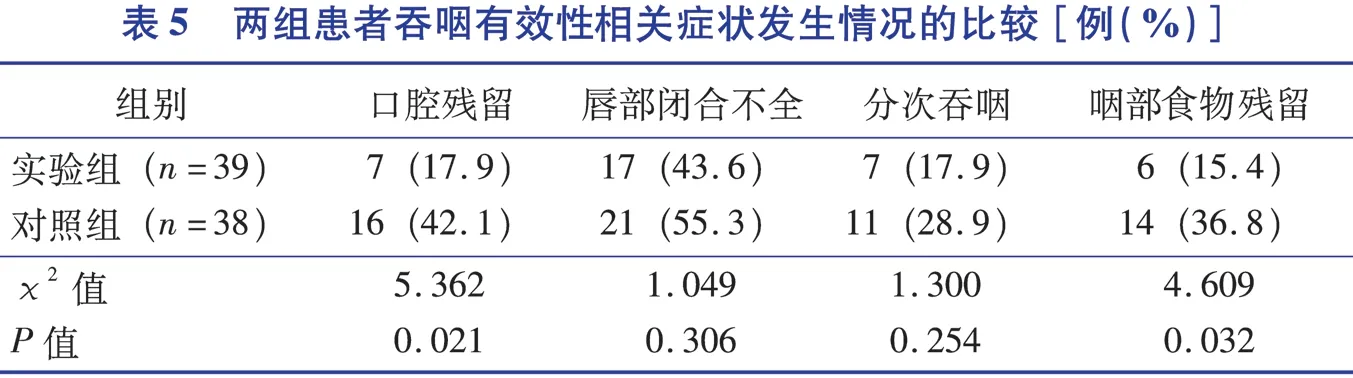
2.3 两组患者吞咽有效性相关症状发生率的比较(表5)
3 讨论
3.1 基于食品分级标准进行饮食改进可提高DAS患者的吞咽安全性
吞咽障碍患者在吞咽过程中因吞咽无力、吞咽反射能力下降、吞咽肌群不协调等导致食物和(或)液体通过喉前庭进入气道和(或)肺部,导致患者误吸,甚至引起吸入性肺炎[13]。吞咽障碍在卒中后3 d内的发生率为42%~67%,其中一半患者会出现误吸,约1/3的患者会发展为肺炎[14]。误吸作为DAS患者最常见的吞咽安全性问题,引起了临床医护人员广泛关注,也是DAS患者的研究重点。吞咽障碍患者存在误吸等安全性问题,不仅与吞咽障碍的病理机制有关,还与食团的物理性状有关,若食物过于稀薄,液体从口腔流入咽部的速度很快,吞咽障碍患者会厌软骨关闭气道的能力减弱,无法快速关闭,而增加误吸风险[15]。研究显示,改变食物的性状和黏度可以延长食团在整个吞咽过程中的运送时间,从而给吞咽肌群的协调运动提供充足时间[16-17];此外还可以促进软腭上抬,及时封闭喉和打开食管,防止误吸,提高吞咽的安全性。常红等[7]研究参照美国吞咽膳食指南制定的食物标准量化食物稠度减少了DAS患者的误吸的发生率。王晓娟等[18]的研究结果显示,改变食物性状可有效降低老年DAS患者呛咳、发音异常、血氧饱和度下降的发生率。但以上研究参考的食物黏度标准(布丁样、蜂蜜样等)不能客观量化,易受操作者主观影响,本研究在既往研究的基础上,参照可客观量化的IDDSI食品分级标准结合V-VST进行进食能力评估,根据评估结果进行饮食改进,结果显示此方法能有效降低患者进食过程中呛咳、音质改变、血氧饱和度下降≥3%的发生率。此方法与传统的V-VST相比,避免了操作者对食物黏度的主观影响,能更准确地为患者提供与其吞咽功能相匹配的食品等级的食物,促进患者吞咽安全。本研究两组患者发绀症状的发生率差异无统计学意义,可能与干预时间短,样本量相对较少有关,需要扩大样本量、延长研究时间进一步验证。本研究与既往研究的一致性表明,参照IDDSI分级标准结合V-VST对DAS患者所需食品等级进行精准量化,对不同程度吞咽障碍患者进行饮食改进和分级饮食干预可有效提高患者的吞咽安全。
?
?
?
3.2 基于食品分级标准进行饮食改进可改善DAS患者的吞咽有效性
研究表明不同黏度食物在口腔残留的程度不同,食物的剩余量与食品黏度呈正相关[19-20]。电视透视吞咽功能检查证实,调整食物质构和性状可降低吞咽难度,减少口腔食物滞留量[21]。必须给予吞咽障碍患者合适性状的食物才能保证顺利吞咽,若食品过于稀薄容易流出口腔,而过于浓稠或者过硬则不利于咀嚼、易使吞咽肌群疲劳、食物滞留口腔,直接导致吞咽有效性下降,影响患者营养摄入。目前国内很少有研究关注DAS患者吞咽有效性的直接症状(食品滞留、唇部闭合不全、分次吞咽),多数研究比较关注吞咽有效性下降带来的后期影响(营养不良)。本研究根据IDDSI食品分级标准结合V-VST的进食能力评估结果对实验组行饮食改进,结果发现实验组的口腔、咽部食物残留的发生率明显低于对照组(P<0.05),与翟蕴凤[22]的研究结果基本相似。通过依据IDDSI食品分级标准结合V-VST的进食能力评估结果进行饮食调整,为患者提供最佳食品等级的食物,降低患者咀嚼难度,既减少食物残留,也避免给予的食物过于稀薄流出口腔,此方法保证了患者吞咽的有效性,使DAS患者经口进食得以顺利进行;同时本研究食谱中食物种类是根据吞咽障碍患者所需食物特点选择,此类食物具有良好的内聚性、合适的黏着性、易变形、不易松散等特点,一定程度上促进了患者顺利吞咽。两组患者分次吞咽、唇部闭合不全的发生率比较,差异无统计学意义,这可能与吞咽次数受食物性状影响的同时,更大程度取决于吞咽障碍的病理生理机制;而唇部闭合不全是吞咽障碍的病理症状之一,不受食物性状影响,但唇部闭合不全的患者摄入过于稀薄食品会出现液体流出口腔;此外可能与本研究样本量少、干预时间短有关。
4 小结
本研究通过IDDSI分级标准结合V-VST对吞咽障碍患者行进食能力评估,根据评估结果进行饮食改进,给予患者吞咽功能分级饮食干预,一定程度上预防了食用不合适等级的食品带来的误吸、窒息等安全性问题,同时减少了口咽腔食物残留,提高了患者吞咽的有效性,值得临床进一步推广。本研究基于食品分级标准进行饮食改进,给予不同吞咽功能的患者分级饮食干预从理论角度科学可靠,但进食能力评估只能反映患者测试瞬间的吞咽功能;其次患者每日三餐食用饮食为天然食品,这些食品虽经过等级测量,但与试验食品舒食素比较,食物的内聚、顺滑特性稍差,同时食品等级也会受环境、温度等因素的影响,所以此方法在临床应用中仍需要关注吞咽安全性问题。同时本研究样本量较少,干预时间较短,存在一定的局限性。
