白细胞介素-6及血浆内毒素在新生儿败血症中的价值分析
2022-11-11庄健李文忠潘华王卿
庄健,李文忠,潘华,王卿
(赣州市妇幼保健院,江西 赣州 341000)
新生儿败血症是指新生儿血液系统内出现病原菌侵袭,且毒素在全身生产、形成和繁殖所诱发的一系列全身炎症反应综合征,临床常见的病原菌类型包括原虫、病毒或真菌等。以往研究结果证实,新生儿败血症在发达国家的发病率为0.1%~1.2%,而发展中国家发病率甚至达到20%~40%。随着临床医疗技术水平的提高及抗生素的广泛应用,新生儿败血症的临床治疗效果也有所改善,但患儿的病死率仍较高。针对不同胎龄患儿的疾病基本特征制订和实施针对性的治疗方案,对于降低新生儿败血症患者病死率具有重要意义。早期新生儿败血症患者通常缺乏明显的临床特征,因而需要根据血培养结果加以诊断,但是,血培养检查需3~5 d,时间相对较长,且存在一定的假阴性率和假阳性率风险,因而无法保证疾病诊断的准确性,也不能为疾病治疗方案的确定提供可靠的参考。研究证实,C 反应蛋白(C-reactionprotein,CRP)和白细胞计数等生物学指标用于新生儿败血症的诊断存在一定的局限性,而白细胞介素-6(interleukin-6,IL-6)或白细胞介素-8(interleukin-8,IL-8)等均是直接反映人体肝脏损害程度的实验室指标,将其用于新生儿败血症的检查和诊断效果较为理想,现报道如下。
1 资料与方法
1.1 临床资料 选取2020年10月至2021年3月本院新生儿科收治的45例新生儿作为研究对象,其中败血症患儿15 例(新生儿败血症组),男8 例,女7例;胎龄36~42周,平均(39.2±1.3)周;体质量2.5~4.1 kg,平均(3.4±0.6)kg。其他感染性疾病患儿15例(其他感染性疾病组),男9 例,女6 例;胎龄36~42 周,平均(39.5±1.6)周;体质量2.4~4.1 kg,平均(3.2±0.9)kg。非感染性疾病患儿15例(非感染性疾病),男7例,女8例;胎龄36~42周,平均(39.8±1.5)周;体质量2.4~4.0 kg,平均(3.1±0.7)kg。3组临床资料比较差异无统计学意义,具有可比性。本研究经本院医学伦理委员会审核批准,患者及家属对本研究知情同意并签署知情同意书。
诊断标准:均符合中华医学会儿科学分会新生儿学组2003 年制定的新生儿败血症诊断标准,符合下述任何一项即可确诊为新生儿败血症:①无菌体腔内培养或血培养可见致病菌;②血培养标本培养可见致病菌,且导管头或无菌体腔内与另次(份)血培养均可见相同的致病菌。其他感染性疾病诊断标准,符合下述任何一项即可确诊,包括:①DNA或血标本病原菌抗原检测结果为阳性;②特异性检查2条以上,主要疾病类型包括化脓性脑膜炎、新生儿感染性腹泻、新生儿肺炎等感染性疾病。
纳入标准:血培养检查确诊为新生儿败血症,且符合《新生儿败血症诊断及治疗专家共识(2019年版)》的相关标准;血培养C反应蛋白结果为阳性;实验室检查结果证实免疫因子和炎症因子水平异常。排除标准:合并免疫系统疾病者;合并先天性心脏病者;过敏体质者;病例资料不完整;中途退出本研究者。
1.2 方法 3 组患儿入院后均抽取2~3 ml 桡动脉血液,以3 000 r/min 离心15 min,留取上层清液置于-20 ℃冰箱中保存待测。通过采用酶化学法测定患者的血乳酸水平,采用日本日立7600 全自动生化分析仪和浙江宁波美康生物公司试剂,经免疫比浊法测定患者CRP 水平,采用深圳金准生物医学工程公司AFS-1000 免疫分析仪和试剂,经免疫荧光层析法测定患者的IL-6 和降钙素原(procalcitonin,PCT)水平,利用厦门鳌试剂生物生物公司ELX808IULALXH测定仪和试剂,经鳌试验法测定患者的血浆内毒素水平。采用天津丹娜生物科技有限公司生产的内毒素检测试剂盒(ELISA法)检测内毒素(endotoxin)水平。所有操作均严格按照试剂盒说明书操作。
1.3 统计学方法 采用SPSS 22.0统计学软件进行数据分析,计量资料以“”表示,采用t检验,多组间比较采用F检验,计数资料以[n(%)]表示,采用χ2检验,以P<0.05为差异有统计学意义。
2 结果
2.1 3 组观察指标比较 新生儿败血症组内毒素、血乳酸、CRP、PCT和IL-6水平均明显高于其他感染性疾病组和非感染性疾病组,且其他感染性疾病组明显高于非感染性疾病组,比较差异有统计学意义(P<0.05),见表1。
表1 3组观察指标比较()

表1 3组观察指标比较()
注:CRP,C-反应蛋白;PCT,降钙素原;IL-6,白细胞介素-6。与其他感染性疾病组比较,aP<0.05;与非感染性疾病组比较,bP<0.05
组别新生儿败血症组其他感染性疾病组非感染性疾病组F值P值IL-6(μg/L)119.12±8.34ab 27.23±2.31 12.01±1.44 1 963.350<0.001例数15 15 15内毒素(EU/ml)1.31±0.23ab 0.93±0.12 0.56±0.11 79.704<0.001血乳酸(mmol/L)21.23±4.52ab 15.65±3.66 2.65±1.33 114.908<0.001 CRP(mg/L)24.85±3.66ab 17.64±3.12 4.64±0.66 195.509<0.001 PCT(ng/L)17.05±2.35ab 6.95±1.52 0.38±0.07 404.830<0.001
2.2 新生儿败血症组治疗前后观察指标比较 治疗后,新生儿败血症组血乳酸、CRP、PCT 和IL-6 水平均明显低于治疗前,差异有统计学意义(P<0.05),见表2。
表2 新生儿败血症组治疗前后观察指标比较()
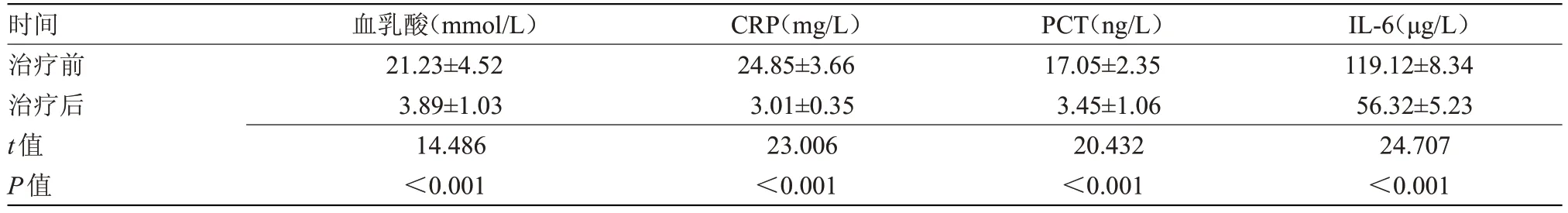
表2 新生儿败血症组治疗前后观察指标比较()
注:CRP,C-反应蛋白;PCT,降钙素原;IL-6,白细胞介素-6
时间治疗前治疗后t值P值IL-6(μg/L)119.12±8.34 56.32±5.23 24.707<0.001血乳酸(mmol/L)21.23±4.52 3.89±1.03 14.486<0.001 CRP(mg/L)24.85±3.66 3.01±0.35 23.006<0.001 PCT(ng/L)17.05±2.35 3.45±1.06 20.432<0.001
2.3 不同指标单独及联合检测新生儿败血症诊断的价值 CRP 和PCT 单独检测对于新生儿败血症诊断的灵敏度和特异度较高,而血乳酸的误诊率和漏诊率相对较高,4 项指标联合检测的诊断结果灵敏度和特异度最高,且显著高于任一指标的单独检测,差异有统计学意义(P<0.05),见表3。
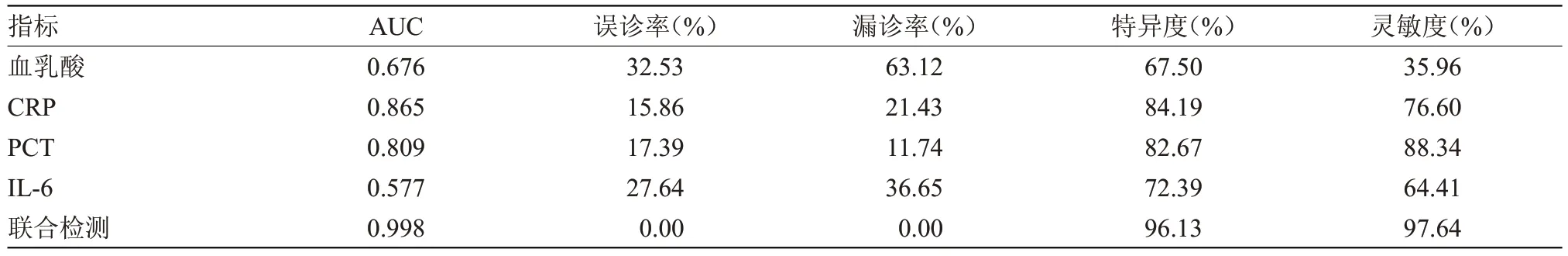
表3 不同指标单独和联合检测用于新生儿败血症诊断的价值
3 讨论
新生儿败血症是新生儿阶段常见的一种综合征,也是导致新生儿死亡的主要危险因素,相关医学研究结果证实,早产儿败血症发生率普遍更高,随着患儿生长发育到学龄期阶段,其智商水平也会明显低于正常儿童,且注意力和记忆力受损严重,因而针对新生儿败血症患儿实施早期准确的诊断和治疗,对其预后改善具有重要意义[1-2],常见病原体检测、实验室检查和临床症状分析均为新生儿败血症常用的检查和诊断技术,整体可靠性较高[3-4]。败血症患儿常见临床表现包括胃功能紊乱、低血压、喂养困难、呼吸困难、心动过速或心动过缓、黄疸、嗜睡、体温变化等[5-6]。
内毒素是一种对机体有刺激作用的脂多糖,可引起炎症反应,该物质主要由革兰氏阴性菌迅速生长、繁殖或死亡时产生,当其进入机体后,可导致患者出现高热、发炎及脓毒血症等症状,甚至导致组织器官快速衰亡。以往研究结果证实,新生儿败血症患者早期普遍存在IL-6、IL-8 水平异常,其中,IL-6 属于一种促炎细胞因子,在正常新生儿体内含量相对较低,而发生细菌感染后,其指标水平会明显提升,并激活炎症反应过程[7-8]。IL-6中包括活化的内皮细胞、T 细胞、单核细胞等,会促进杂交瘤细胞、B 细胞、T 细胞的增殖过程,进而增加B 细胞的免疫球蛋白含量,提高巨核细胞和细胞毒性T 细胞的分化速度,并诱导CRP 等相反应蛋白的生成[9-10]。IL-8 属于趋化因子的乙类,主要含量为上皮细胞和单核-巨噬细胞等,新生儿发生感染症状后,其体内的IL-8 水平会快速升高,且直接受患儿感染严重程度的影响[11-12]。
本研究结果显示,新生儿败血症组内毒素、血乳酸、CRP、PCT和IL-6水平均高于其他感染性疾病组和非感染性疾病组,且其他感染性疾病组明显高于非感染性疾病组(P<0.05);治疗后,新生儿败血症组血乳酸、CRP、PCT和IL-6水平均明显低于治疗前(P<0.05);在检测结果方面,4 项指标联合检测的诊断结果可靠性最高,且显著高于任一指标的单独检测(P<0.05)。
综上所述,血乳酸、CRP、PCT 和 IL-6 均为新生儿败血症检查和诊断的可靠指标,但单一指标的诊断结果准确性有限,可实施多种指标联合检测,以提高结果的可靠性。
