基于团队的竞赛机制应用于麻醉学住院医师教学的效果
2022-11-08崔博群林多茂
崔博群 林多茂 马 骏
(首都医科大学附属北京安贞医院麻醉中心,北京 100029)
目前,我国麻醉医生人才紧缺,扩大、加速对麻醉住院医师的培养,并提高培训质量则是当前医学教育的重中之重[1]。在这种背景下,需要住院医师在培训期间越来越多地积极参与临床实践及临床培训,不断提高临床管理能力,才能有效提高临床诊疗质量、减低围术期相关并发症发生率。提高住院医师参与度的一个潜在方法是使用基于团队的竞赛机制,团队协作力及奖励机制的应用能够推动参与者学习行为的改变[2]。然而,尚未有相关研究将基于团队的竞赛机制引入麻醉学住院医教学中。为了探讨这一问题,笔者假设一个竞争的环境会增加参与者的主动性和积极性并创建了一套适合于麻醉住院医师理论学习课程,通过一个答题平台设立相关考题,来评估基于团队教学法联合竞赛机制能否提高被培训者的参与率,以及能否提高被培训者的培训效果。
1 资料与方法
1.1 一般资料
选取2019年9月-2021年4月在首都医科大学附属北京安贞医院麻醉科进行规范化培训的60名住院医师作为研究对象。将所有学生按照组间均衡匹配的原则结合随机数字表法分为团队组和个人组,每组30人。团队组男性9人,女性21人;平均年龄24±4岁。个人组男性11人,女性19人;平均年龄24±5岁。一般资料比较,两组差异无统计学意义(P>0.05)。
1.2 方法
试验开始前,对每个研究对象以理论试卷的形式统一进行基础水平测试。试验开始后,每周一次由10位具有住院医师带教资格的老师对所有研究对象通过网络进行10次麻醉相关理论知识的授课,课后通过问卷星系统向所有研究对象发布10道与本次授课内容相关的选择题,答题要求24 h内完成,完成后会收到每道题的正确答案,超时未提交者不会收的正确答案,正确率为0。由3位具有北京市住院医师规范化培训考官资格的专家对授课内容及考核内容进行质量验证。在进行10次理论授课后,对所有参与者采用阶段性理论试卷形式考核。除阶段性考核外,我们没有监督也没有要求研究对象避免与队友或其他个人讨论试题答案。
1.2.1 团队组
团队组的30名对象随机组成5个战队并建立一个队名,选出一名队长。每次随堂测试后会向团队成员发布团队的答题完成率及所在团队排名,队长需要督促每个队员完成每次课后答题,但不进行强制要求。
1.2.2 个人组
个人组的30名对象只收到本次答题中个人的排名情况。
1.2.3 奖励规则
在研究结束时,团队组中10次课程总答题率最高的小组以及阶段考核成绩总分最高的小组获得奖励。个人组中,答题率与阶段考核成绩排名前6的成员获得奖励。提供给两组对象的奖励金额是相似的。
1.3 观察指标
比较两组研究对象每次随堂测试答题率(答题率=答题人数/30×100%)与总答题率(总答题率=每次答题率总和/10)。对比两组研究对象阶段性理论考核成绩。
1.4 统计学方法
采用 SPSS 24.0 软件对数据进行统计学分析,正态分布的计量资料以±s表示,组件间均数比较采用t检验。计数资料组间率比较采用χ2检验。以P<0.05为差异具有统计学意义。
2 结 果
2.1 答题率
团队组研究对象在课程6~10阶段的答题正确率高于个人组,总答题率团队组高于个人组,且差异有统计学意义(P<0.05)(表1)。
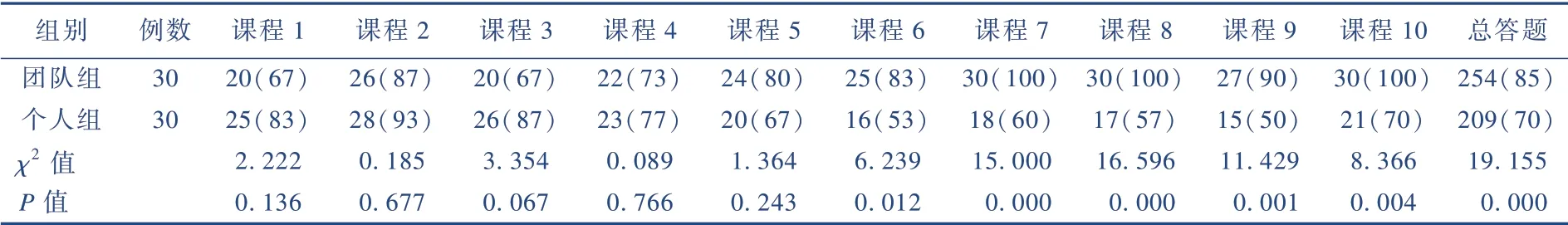
表1 对比两组研究对象答题率 [n(%)]
2.2 阶段性考核成绩
两组的阶段性成绩均高于基础成绩,且团队组研究对象在阶段性理论考核中的平均得分要高于个人组平均得分,差异有统计学意义(P<0.001)(表2)。
表2 对比两组研究对象阶段考核成绩 ( ±s)

表2 对比两组研究对象阶段考核成绩 ( ±s)
组别 例数 基础成绩 阶段成绩团队组 30 77±3 87±4个人组 30 76±5 80±3 t值 0.939 7.668 P值 0.352 0.000
3 讨 论
当代医生擅长使用新媒体技术,通过新媒体技术享受学习,经常使用虚拟平台进行学习、娱乐。以团队为基础的竞赛机制麻醉学教学模式通过对学生进行组队在线答题,利用答题正确率进行团队积分排名,对获胜团队进行奖励的反馈机制,增强学生参与、师生互动,提供即时反馈和个性化的学习娱乐环境[3]。基于团队竞赛机制的教学方法为学生提供了一个有趣的学习视角,并在麻醉学教学方面取得了成功。本研究表明,基于团队的竞赛机制增加了住院医生主动进行学习的参与率。团队竞赛各环节的设计和组织、教学内容以及对学生医学训练的适应性都得到了师生们极大地认可。同时,这个团队比赛可能被认为是麻醉学教育系列课程的强制性活动,但是当个人参加比赛是强制性时,学生就会对参加比赛的自愿性下降,对医学知识点的接受度和掌握度就会下降,个人赛的分数也就会随之下降。反之,当个人参加比赛是自愿性时,其对医学知识点的接受度和掌握度就会上升,个人赛的分数就会上升,团队总分也就会随之上升。在本研究的测试中,暴露在团队组竞赛环境中的住院医师参与程度更高,并且受剂量依赖效应影响,即在团队组暴露时间越长,其答题率越高且后期课程中明显高于个人组。因此,本研究认为,基于团队的竞赛机制在增加麻醉住院医参与临床教学中起到了杠杆作用。
团队教学法是2002年由美国Oklahoma大学的 Larry michaelsen等学者正式提出,随后这种在商界团队运行的模式被应用到了医学课堂教学中[4]。它非常适合那些有必要让学生为“高强度的基于工作的学习”做好准备的职业,这种学习通常在高强度环境中,需要对团队合作等多个能力领域的关注。团队学习是以学生为中心和自我导向的学习模式,即学习发生在同伴群体中,他们有共同的经历,他们需要共同解决同一个难题。团队教学让学生有机会通过对等教学应用所学知识。基于团队的学习是一种积极的学习方法,学生以团队形式参与个人工作并应用所学的理论知识来解决问题。从而使学生从被动学习转化为主动学习,更容易使他们对自己的学习负责,并确保自己掌握所有的学习内容,提高批判性思维和信息的长期记忆能力,提高学习效率与质量[4]。有研究证实团队教学法在基于知识的评估中可显著提高参与者分数[5]。本研究结果与之相似,团队组学生的阶段性考核成绩高于个人组,且较基础成绩也有所提高。
竞争学习曾经与传统的课堂和学生的竞争行为联系在一起,成为批评的对象[6]。尽管如今它仍然是一个争论的话题,通过在线答题积分的学习形式是一个强大的工具,可以形成有利的学习结果[7]。游戏竞赛的机制具有强大的激励作用,而排名的设置为参与者创造了一种实时更新的社会竞争动态,这可能会影响参与者的奖励处理神经系统[8]。此外,排名还提供了一种地位感,这能够推动“玩家”的参与程度[9]。将这些游戏元素融入我们的麻醉学住院医师课程设计中,可以提高参与者的答题率、积极主动性以及趣味性,削减了学习过程导致的负面影响。其次,我们选择使用在线平台对住院医师进行随堂测试,应用的是心理学中的测试效应进行干预。测试效应表明,测试过程会改变学习过程,从而更好地保留新知识[10]。因此,本研究结果显示所有住院医师的课后随堂测试答题率都超过了我们的预期。
学生团队竞争的游戏机制被认为是结合了团队奖励和个人责任的合作学习技术模式,即合作与竞争将团队与竞赛机制相结合,也就是本研究的基于团队的竞赛机制教学模式。这一教学模式可以融合二者的优点,能营造一个宽松和自主的学习环境,能培养学生相互学习、相互帮助、相互指导、相互鼓励的学习氛围,活跃了教学气氛,增加学生学习的主动性和积极性,促进学生更好地掌握理论知识。同时运用奖励机制,及时对参与者进行心理反馈。参与者被鼓励在他们的集体工作中承担各自的责任,即完成每期的测试答题,因为如果他们中的任何一个成员得到很低的答题正确率或不参加测试,这将意味着他们的团队排名将在总排行榜中下降,所得奖励等级也将随之降低。本研究参与者的其他激励因素是对比赛设计与组织的认可和良好的评价,以及对教学内容的认同,认为这是适合他们医学教育的学习强化。这将是教师跟踪这些学生,以确定他们对知识掌握程度的一个全新且有趣的教学反馈模式。与此同时,基于团队的竞赛机制教学模式也是团队合作学习的模式,但各小组成员的技术水平和能力存在差异,教师根据不同学生采取不同的方法加以引导,让学生发挥潜在的竞争意识,激励他们加倍努力,刻苦练习,对那些表现突出的团队加以肯定,使学生在学习中取长补短,在学习中相互竞争,共同提高理论水平。本项随机对照试验中,团队教学法联合竞赛机制增加了住院医师的答题率。基于团队间的竞争在实现主动参与的行为结果方面非常有效。有研究表明,基于团队的激励和社会影响可以成功地增强患者的减肥和戒烟干预[11]。这些数据表明,整合游戏竞赛机制可能是一种可行的干预手段,可以推动住院医师进行主动的学习行为并增加学习质量。本研究中,团队组住院医师阶段考核成绩高于对照组,这进一步证明了基于团队的竞赛机制的推动作用。团队组中融入了团队理念和团队力量,在奖励机制及排名效应的刺激下,使得小组组长在不同程度上鼓励组内成员参与答题测试,这种督促和相互帮助作用也起到了额外推动的作用。
综上所述,在麻醉学住院医师的日常学习环境中融入团队竞赛的机制是让住院医师参与在线学习的有效方式。这种方法可以更好地培养学生的记忆力、学习能力,以及“软技能”优势,包括沟通能力、团队意识等,这些对未来的临床诊疗及医患沟通尤为重要。未来的工作应该着眼于设计和评估包含团队教学联合竞赛机制的更多教育项目,以提高住院医师的学习效率,增加教学与医疗质量。
利益冲突所有作者均声明不存在利益冲突
作者贡献声明崔博群:课题设计,计划实施监督,数据整理,论文撰写;林多茂:计划实施监督,数据整理;马骏:课题设计,计划实施监督,审订论文
