伴阔韧带缺损的腹内小肠疝影像学体会
2022-11-07孙卓杨波
孙卓 杨波
1 资料与方法
1.1 一般资料 回顾性分析2020 年1 月~2021 年1 月3例伴阔韧带缺损的腹内小肠疝患者的临床资料及影像学改变,患者均为女性。患者均在发病后经过CT 检查,发现异常后经手术后证实。患者均为经产妇,年龄40~68 岁,平均年龄53 岁,自发生症状到初次CT检查时间1~2 年。患者在术前均进行了包括胃肠减压在内的保守治疗,部分患者保守治疗效果较好,但后来症状渐渐恶化。在 CT 检查后就立刻进行急诊手术。
1.2 主要临床症状 无特异性腹部症状,可伴有腹痛、恶心、腹胀、压痛、肠鸣音异常、恶心、呕吐及可扪及包块,若发生嵌顿,则出现急性肠梗阻表现。住院前,患者的症状持续时间最短1 h,最长24 个月。
1.3 实验室检查 无特异性异常表现。有患者出现:①血红蛋白及红细胞压积可因缺水、血液浓缩而升高;②白细胞计数和中性粒细胞明显升高时考虑发生肠绞窄;③血清电解质(K+、Na+、Cl-)、血气分析等测定可反映水、电解质与酸碱平衡情况。
1.4 影像学检查 普通平片或腹部透视:除一般肠梗阻征象外,在腹腔内可见某一部位有异常积气,有一团小肠袢聚在一起,不易被推移,似装在一个袋内样,而腹内其他部位的小肠袢则少见。3例患者均依据CT 下影像表现考虑腹内小肠疝。
1.5 扫描方法 患者均使用GE 128 层螺旋CT 机行轴位薄层容积扫描。患者取仰卧位,扫描范围从膈顶至耻骨联合下缘。扫描参数为管电压120 kV,管电流333 mA,层厚0.625 mm,螺距1.1,探测器组合选择64 mm×0.625 mm,平扫3例,增强2例,其中,增强扫描要求:采用高压注射器,静脉团注碘佛醇350 注射液80 ml,流速3 ml/s,行动脉期(40 s)、门静脉期(100 s)、平衡期(180 s)三期扫描。将图像的原始数据进行重建,层厚2 mm,间隔2 mm,并进行多平面重建(MPR),结合MPR 观察。
2 结果
2.1 病例1 患者,40 岁,出现周期性下腹疼痛,伴有恶心和呕吐。查体发现下腹有压痛,有既往剖宫产留下的手术瘢痕。实验室检查未见明确异常。CT 检查发现从肚脐水平到道格拉斯窝尾部极端的小肠袢和气液平面。见图1。扩张的袢使子宫腹侧移位,直肠背侧移位。CT 示扩张的小肠袢,在道格拉斯窝内见气液平面(箭头)。子宫(UT)向腹侧移位,直肠(RS)向背侧移位。患者术中证实:左侧阔韧带有一个局限性缺损,局部小肠疝出。疝出的肠管被绞窄,呈紫色。
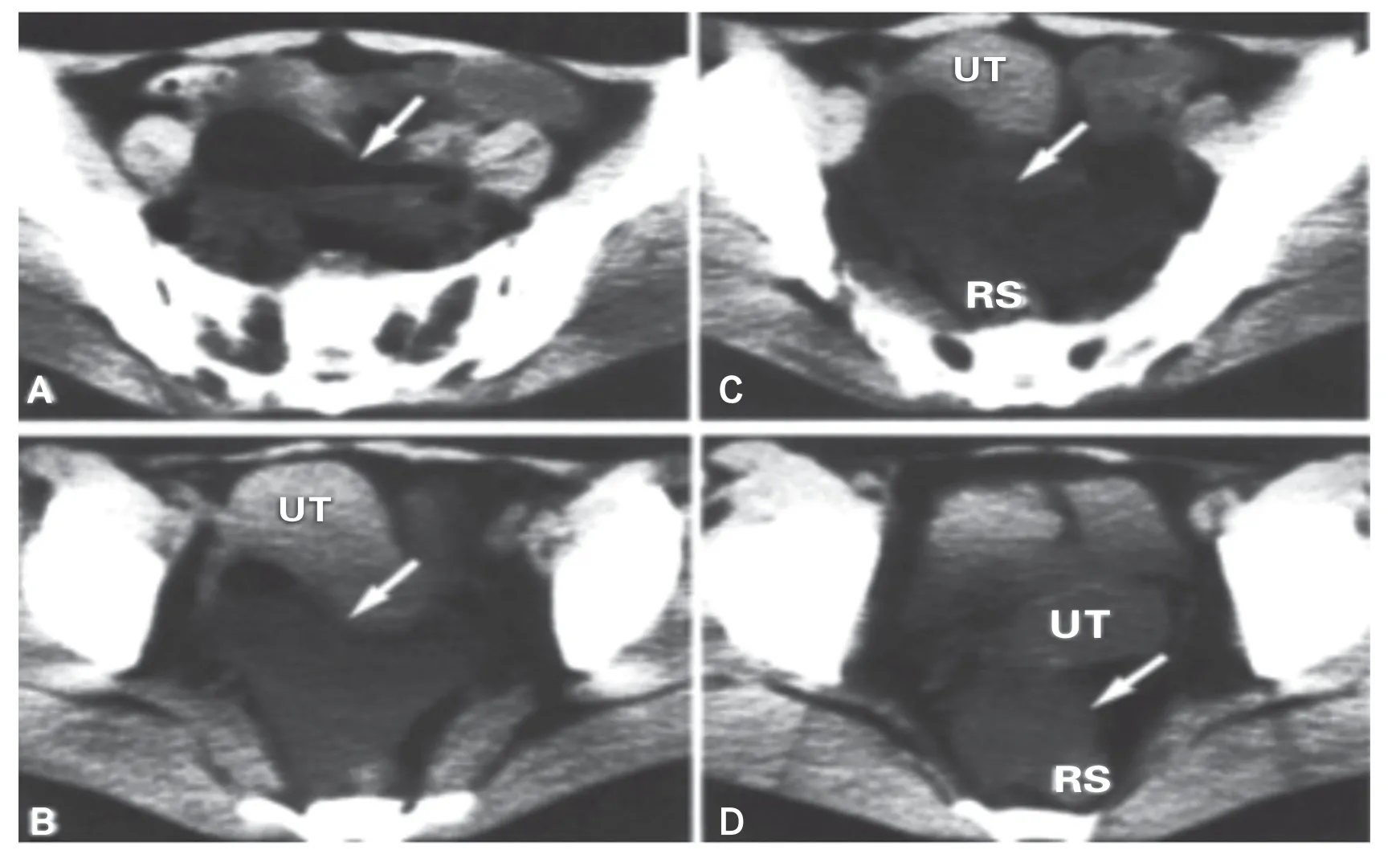
图1 CT 示扩张的小肠袢和气液平面
2.2 病例2 患者,68 岁,出现上腹部疼痛和呕吐发作1 周,便秘5 d。见图2。术后证实有扩张的小肠袢通过3 cm 左侧阔韧带缺损疝入。

图2 CT 示小肠梗阻征象
2.3 病例3 患者,52 岁,2 d 前无明显诱因下突发进食后腹痛伴腹胀,呈持续性疼痛,恶心、呕吐,呕吐物为胃内容物,期间曾出现便血1 次。CT 检查发现扩张小肠(S)和直肠(R)间扩张的小肠袢,可见嵌顿性肠袢梗阻,C 型肠袢结构提示闭袢梗阻。见图3。术后证实:左侧附件与乙状结肠粘连处1.5 cm 孔径,小肠管疝出,崁顿肠管壁呈紫红色。

图3 CT 示嵌顿性肠袢梗阻
3 讨论
腹内脏器自其原来的位置,经过腹腔内一个正常或异常的孔道或裂隙脱位到一个异常的腔隙者称为腹内疝(intraperitoneal hernias),疝内容物主要是胃和肠管,若胃肠进入腹膜囊内(如腹膜隐窝疝),使疝出物具有疝囊,则为典型的腹内疝,反之没有疝囊者为非典型腹内疝,二者的临床症状一致,均以空腔脏器梗阻为主要症状[1,2]。据统计,腹内疝引起的机械性肠梗阻占急性肠梗阻的0.22%~3.50%,是除粘连性肠梗阻、腹外疝嵌顿导致的机械肠梗阻以外的又一常见原因,术前常规诊断相当困难[3]。当大量肠系膜或肠管疝入孔隙不能自行复位,即可并发肠绞窄,此时肠腔内容物通过及肠壁血液循环均发生障碍,患者肠胀气明显,出现水电解质代谢紊乱和酸碱平衡失调、严重的腹膜炎和毒血症表现,当肠坏死时,中毒性休克更为明显。
肠内疝是引起肠梗阻一种非常罕见的原因,占肠梗阻的不到7%,50%以上的肠内疝为十二指肠旁型;其他类型包括通过肠系膜缺损疝出、膀胱上或膀胱周围疝出、乙状结肠间疝出、通过温斯洛孔疝出和经网膜疝出[4,5]。常见腹内疝影像学表现为:①闭袢形成是腹内疝的病理特点之一。肠内容物进入闭袢端,又不能呕吐逆出,以致闭袢肠管在短期内迅速扩张,引起绞窄性肠梗阻;②肠系膜及其血管绞窄表现。肠系膜水肿,呈云雾状表现,在上述疝囊内表现尤为明显,同时肠系膜血管增多、增粗、聚集成束,并有向疝囊方向伸展趋势,囊内血管呈粗细不一点状、条状,如肠管疝入囊内呈扭转形式,尚有可能见到“旋涡”征;③腹内疝发生的特征性部位。由于发病部位大致分上腹部、中腹部和下腹部,因此受累肠管也因受局部疝囊限制,成堆肠管大致也局限在上、中、下3 个不同区域,此一特征性表现有助于提示发生腹内疝的可能,特别是有上述闭袢型肠梗阻和肠系膜及其血管绞窄表现,诊断就更为可靠[6]。
阔韧带缺损引起的肠内疝约占肠梗阻的0.2%~0.9%。有学者将阔韧带内疝分为两种主要类型:①开窗型:即在阔韧带上有一个完整的开口;②育儿袋型:在阔韧带中有一个育儿袋,可能在周围的肠管会疝出[7,8]。大多数阔韧带缺损患者的临床表现为绞窄性梗阻。大多数患者为产妇。一些学者已经讨论了阔韧带缺损的原因,常认为阔韧带缺损分先天性的和获得性,先天性缺损患者其胚胎学基础是子宫周围的腹膜发育缺损;获得性缺损患者则是由外伤、妊娠、产伤、阴道手术的穿孔和盆腔炎症性疾病引起。根据阔韧带缺损解剖位置的不同分成3 种类型:Ⅰ型为圆韧带尾侧缺损,Ⅱ型为圆韧带上部缺损,Ⅲ型为圆韧带和阔韧带残余部分之间缺损。简单归纳3 种情况:先天性异常、既往感染和外伤。怀孕期间对阔韧带的创伤会导致撕裂,愈合后留下缺陷,这似乎适用于大多数患者,很可能是妊娠期间的创伤导致了阔韧带缺陷。阔韧带缺损可为单侧或双侧,由于罕见,术前诊断通常困难。大多数阔韧带缺损的嵌顿疝患者中,嵌顿的器官是小肠,乙状结肠的嵌顿比较少见的,因为结肠壁较小肠厚,与腹膜后和短肠系膜固定,流动性较低。然而,如果乙状结肠腹膜后固定薄弱,且乙状结肠较长,则乙状结肠有可能通过阔韧带缺损嵌顿,特别是通过左侧。想要更好的了解阔韧带疝的影像学改变,首先需要熟悉女性骨盆的解剖结构[9-11]。女性骨盆的解剖结构为:直肠周围有旁隐窝和膀胱旁隐窝,在膀胱旁隐窝的侧方腹膜包绕输卵管系膜、子宫圆韧带和阔韧带。直肠膀胱陷凹被子宫和阴道分成膀胱子宫陷凹和直肠子宫陷凹(道格拉斯窝)。阔韧带从子宫一侧向骨盆侧延伸。阔韧带向上包绕输卵管。输卵管内下方,前后腹膜皱襞汇合形成输卵管系膜。输卵管系膜位于输卵管上方、子宫外侧、卵巢侧方及卵巢韧带上方。阔韧带侧方区域有卵巢血管,形成漏斗骨盆韧带,供应卵巢。阔韧带前叶覆盖有子宫圆韧带形成系膜韧带圆肌。最新文献研究发现,有部分阔韧带疝患者,卵巢静脉在CT 观察下出现了弯曲和扩张的改变,可能为诊断阔韧带缺损内疝提供了新的诊断依据。卵巢静脉曲张的病因可能为:①解剖因素:由于右侧卵巢静脉在右肾静脉下方直接汇入下腔静脉,左侧卵巢静脉行程长,汇入左肾静脉处呈直角,因而不利于静脉回流;②多次怀孕:生育后卵巢静脉血容量约为正常的60 倍,静脉重度扩张,对静脉瓣功能构成不可逆损害;③疝囊的机械性压迫也影响卵巢静脉的回流[12-15]。
腹内疝影像学主要表现为小肠移位或排列紊乱,肠袢囊状或团块,不同程度或不完全性肠梗阻,引起的节段性扩张和瘀血,这些表现通常见于十二指肠旁疝和温斯洛孔疝患者。然而,在伴阔韧带缺损的腹内疝中,却没有这样的表现,远端肠梗阻的放射学特征最多见[16-20]。CT 显示盆腔内道格拉斯窝或子宫附近有一个扩张的小肠袢和气液平面。该环向背外侧压迫直肠乙状肌,向腹侧压迫子宫,提示绞窄性环从前向后通过阔韧带缺损疝出,拥挤的肠系膜收敛阔韧带,子宫与其中一个卵巢之间距离增大,因肠扩张导致盆腔脏器偏曲、靠近阔韧带的肠管汇聚或充血的肠系膜、阔韧带伸展偏曲等。有部分患者增强扫描后可显示卵巢静脉曲张,表现为子宫旁静脉扩张、纡曲,重者可呈瘤样曲张,向上可一直追溯到接近肾静脉水平。正常卵巢静脉直径≤5 mm,如直径≥7 mm,可提示诊断。伴子宫阔韧带腹内疝影像鉴别诊断依据主要是小肠扭转,常见征象为三角征、涡团征改变。
综上所述,当女性经产妇出现肠梗阻时,应考虑伴阔韧带缺损的腹内疝的可能性,并通过CT 扫描提供相关影像学依据,以免误诊。
