TSP联合OSCE教学模式在创伤骨科学规范化培训中的应用效果评价
2022-11-04王照东官建中
吴 敏,王照东,官建中,张 培
近年来,标准化病人(standardized patient,SP)在结构化医学教育中发挥着重要作用,越来越多的医学学科将其应用在实际临床教学中以提高医学生的临床技能[1]。其中,教师标准化病人(teachers standardized patient,TSP)是由具有丰富经验的临床教师,经过系统、标准的专科培训后,模拟SP而参与教学[2]。客观结构化临床考试(objective structured clinical examination,OSCE)是一种新兴的医学考核形式,通过设置逼真的临床情境并结合SP,从而对医学生的专业技能进行综合考核[3]。创伤骨科学因其学科特殊性,通常要求医学生具备较高的临床思维和动手能力。而传统的教学模式往往偏重理论输入,无法达到预期的教学效果。本研究将TSP教学与OSCE相结合应用于骨科规范化培训带教中,评价其教学质量及效果。现作报道。
1 资料与方法
1.1 研究对象及分组 选取我院2019级住院医师规范化培训学生共85名,年龄22~32岁。根据随机数字法分为观察组41名和对照组44名,观察组男23名,女18名,实施TSP结合OSCE教学模式;对照组男25名,女19名,实施传统教学模式。2组学生一般资料具有可比性。
1.2 培训方案 2组学生均参加3轮培训,采用相同的培训教师及培训大纲。
1.2.1 对照组 每轮培训内容包括:理论知识培训(包括常见疾病症状、体征、诊断、鉴别诊断、手术方式等)、病情模拟(教师播放多媒体视频)、组内考核(教师根据教学大纲进行口试)。教师根据口试中发现的问题,在下一轮培训中进行强化指导。
1.2.2 观察组 每轮培训内容包括:理论知识培训(常见疾病症状、体征、诊断、鉴别诊断、手术方式等)、病情模拟(采用TSP进行实景模拟,模拟过程严格参照SP脚本进行)、组内考核(利用OSCE对学生进行站点式考核)。教师根据OSCE考核中发现的问题,在下一轮培训中进行强化指导。
1.2.3 TSP+OSCE教学模式
1.2.3.1 TSP的遴选 在我院骨科选拔SP教师(硕士研究生以上学历、相关专业工作时间≥10年),经过同质化培训及模拟质量考核,最终遴选出5名TSP。
1.2.3.2 TSP模型 严格参照《外科学》第9版,并结合骨外科学教学大纲,采用德尔菲法收集专家意见,撰写SP脚本,根据科室情况拟定以下6个疾病模型:尺桡骨骨折、桡骨远端骨折、肱骨干骨折、股骨颈骨折、股骨转子间骨折、踝关节骨折。
1.2.3.3 OSCE考核站点设置 根据创伤骨科学科特点,采用德尔菲法最终设置3个站点。第一站为病例书写:学生采集SP病史、进行体格检查,根据辅助检查结果,得出疾病诊断,拟定治疗方案,完成病例书写。第二站为基本技能操作:进行与该疾病相关的技能操作如:体格检查、骨牵引/皮牵引制动、手法复位石膏外固定等.第三站为辅助检查结果判读:考核常见疾病CT/MRI/X线片的判读能力。
1.3 评价方式 规范化培训结束后,2组学生均统一接受出科理论考试及临床技能考核。理论考试为100分制,包括基本理论知识考核和典型病例分析考核(重点考核病史采集、病情分析、诊断及鉴别诊断、治疗方案拟定4项能力)。由教研室组长参照教学大纲进行命题,着重考核学生对创伤骨科常见疾病的理论知识掌握情况(40分)及病例分析能力(每项15分,共60分);临床技能考核重点考核学生的专业技能操作水平,包括体格检查、骨牵引制动、复位石膏固定。由教研室组长根据学生的实际操作情况评定各项考核成绩(100分)。此外,向所有学生进行教学满意度问卷调查,重点了解学生在学习兴趣、解决问题能力、沟通能力、团队协作能力、教学互动、自学能力几方面对2种教学方式的主观感受。
1.4 统计学方法 采用t检验和χ2检验。
2 结果
2.1 2组理论成绩比较 观察组学生理论成绩总分明显高于对照组(P<0.01),2组学生基本知识考核成绩差异无统计学意义(P>0.05),观察组学生病例分析成绩明显高于对照组(P<0.01)(见表1)。

表1 2组学生理论成绩比较分)
2.2 2组临床技能考核成绩比较 观察组学生在体格检查、骨牵引制动、复位石膏固定方面的考核成绩均明显高于对照组(P<0.01)(见表2)。

表2 2组学生技能成绩比较分)
2.3 2组教学满意度比较 观察组学生在提高学习兴趣、解决问题能力、沟通能力、团队协作能力、教学互动、自学能力方面的教学满意度均明显高于对照组(P<0.01)(见表3)。
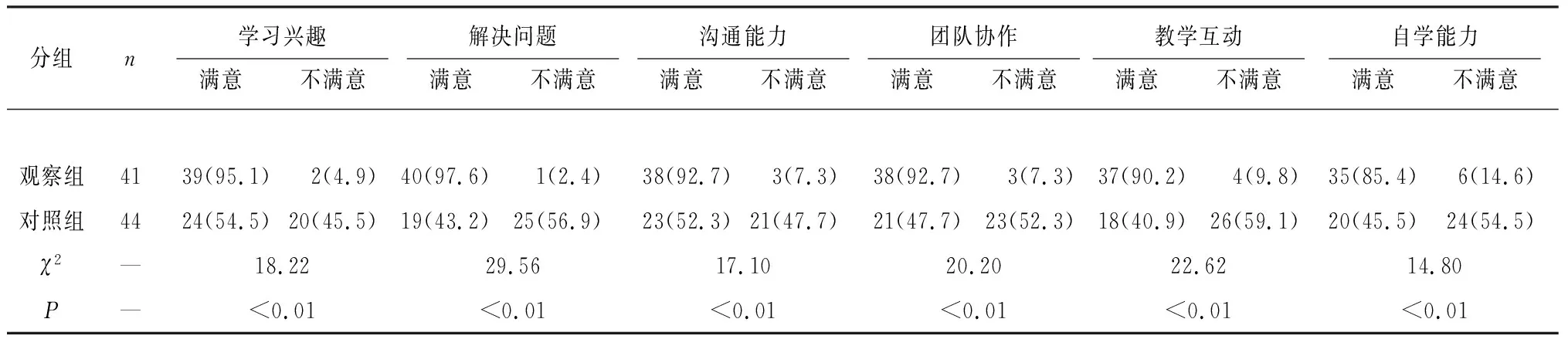
表3 2组教学满意度比较[n;百分率(%)]
3 讨论
住院医师规范化培训是培养医学生临床思维的重要阶段,通过规范化系统性的学习,医学生的理论基础知识及临床动手能力得以夯实[4]。骨外科学涉及亚专业较多,其中创伤骨科学的教学难度最大。为提高培训效果,在传统的教学方法中,突破固有思维,选择更科学合理的培训模式,才能达到预期的教学效果。
SP又称为模拟病人,是令正常人接受标准化培训后从而能够逼真地模拟某特定疾病的临床症状及体征,SP通过扮演不同角色,达到不同疾病的教学目的[5]。SP这一理念源于二十世纪六十年代,在国外医学教育中,SP贯穿在整个教学过程中,起着基础性作用。将SP应用在医学相关领域的培训中,可以有效缓解由于受地区或医院等级影响而导致临床病例不典型或病源受限的问题,也可避免因真实病人情绪抵触、主观不愿意配合教学等情况。越来越多的研究[6]证实,将SP纳入医学生专业培训中的益处,不仅能够增强学生的学习能力,还能锻炼有效的医患沟通技巧。TSP是指由专业教师充当SP参与教学,是由SP演变而来的新型教学模式[7]。研究[8]发现,使用TSP教学能更好地保证教学实施的专业化和统一性。
目前认为,OSCE可以全面、可靠地评估医学生的临床实践能力和沟通能力。在世界各国各个医学学科的本科、研究生和执业资格考试中,OSCE已被广泛采用作为临床技能考试[9]。通过设置不同的考试站点,结合SP,OSCE实施过程中可以直观显示出学生理论方面的差距及技能操作上的不足,从而有助于教师进行针对性的教学。SACEDA-CORRALO等[10]报道显示,OSCE是显著提高皮肤科医生各项临床技能的有用工具。YU等[11]研究表明,在教学过程中实施OSCE,临床实习生获得了更优秀的岗位胜任力。OSCE真实模拟疾病的诊疗过程,通过考核问诊、体格检查、诊断、诊疗计划等方面,直接暴露学生的能力薄弱环节,进一步全方位提升医学生地临床分析能力、技能操作及医患沟通能力。
本研究结果显示,观察组学生理论成绩总分明显高于对照组,尤其体现在病例分析方面,观察组学生成绩均分高于对照组均分10分以上,体现出TSP联合OSCE教学模式在创伤骨科学规范化培训中能够显著的提高学生在学习过程中的临床思维。在TSP背景下,医学生能更直观地参与到临床实践中。对于各种创伤骨科病例,医学生通过TSP教学直接接触该疾病的典型症状及体征,而非在传统教学模式下,被动输入理论知识。进一步研究发现,TSP联合OSCE教学模式下,医学生体格检查、骨牵引/皮牵引制动、手法复位石膏外固定3项操作成绩均明显高于对照组。TSP与OSCE结合的教学模式,为医学生创造了更多思考和操作的机会。医学生接受培训后,进入OSCE站点进行技能考核。教师根据OSCE考核中发现的问题,在下一轮培训中进行强化指导。这种培训-评估-考核三者相结合的带教模式,使得教学内容更加符合临床实际工作的需要,大大提高了教学效果,也明显提高了医学生的临床动手能力。本研究满意度调查显示,观察组学生认为TSP与OSCE结合的教学模式更能提高学生的学习兴趣、解决问题能力、沟通能力、团队协作能力、教学互动能力及自学能力。
综上,TSP联合OSCE教学应用在创伤骨科学带教中,可以有效建立并持续提升学生的临床思维分析及临床动手能力,提高学生对教学方法的满意度。今后可进一步完善教学方法,并尝试在骨科学其他亚专业中推广及应用,满足本科和研究生医学教育的需求。
