经尿道逆行超声造影诊断膀胱破裂二例
2022-11-03李盈盈张明博
张 超,李盈盈,张明博
中国人民解放军总医院第一医学中心超声诊断科,北京 100853
膀胱破裂是指膀胱壁出现损伤,尿液和血液流入腹腔引起的以排尿障碍、腹膜炎、尿毒症和休克为特征的一类膀胱疾患,早期诊断对治疗及预后有着重要的临床价值。该类疾病临床较少见,尚未有统一的诊疗指南及共识,极易误诊、漏诊。本文报道2例经尿道逆行超声造影诊断膀胱破裂的病例,为临床诊治提供参考。
临床资料
病例1患者男,64岁,因重物砸伤胸腹部收入急诊科。临床诊断:多发伤(连枷胸和纵隔损伤、闭合性腹部损伤、骨盆骨折、泌尿系损伤)、失血性休克。床旁腹部超声检查示:腹腔未见游离积液。腹部实质脏器超声造影检查示:肝、胆、胰、脾、双肾未见明显破裂及活动性出血征象。后因患者导尿管引出持续性血尿,行床旁二维超声检查示:膀胱左前壁疑似连续性中断,可见低回声区,不除外膀胱破裂。
为进一步明确诊断,行床旁经尿道逆行超声造影检查。经导尿管注入六氟化硫微泡溶液0.5 ml,随后注入生理盐水10 ml,超声造影检查示:造影剂即刻迅速填充膀胱,膀胱左前壁耻骨联合后方可见造影剂明显外溢,宽约1.12 cm;外溢液体经耻骨联合上方流向双侧腹股沟区皮下;膀胱底部腔内可见小块状充盈缺损,大小为2.3 cm×2.3 cm×2.0 cm(图1);腹腔内未见明显造影剂外溢。超声造影提示膀胱左前壁破裂伴腔内凝血块形成。考虑患者生命体征不稳定,手术风险较高,暂不行手术修补,选择保守治疗。1个月后患者尿液颜色恢复正常,再次行经尿道逆行超声造影检查未见造影剂外溢,患者出院前导尿管已拔除,出院后排尿正常。超声造影结果结合临床综合评估,考虑患者膀胱破裂口已愈合。
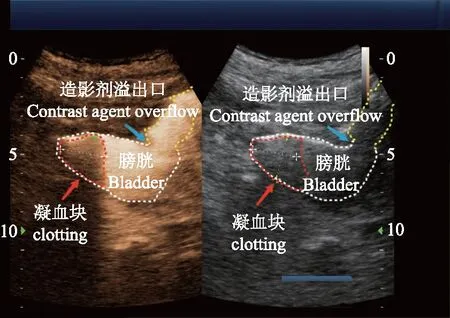
图1 经尿道逆行超声造影检查示造影剂填充膀胱(白色虚线圈),并从破裂口(蓝色箭头)向外溢出,瘘口宽约1.12 cm;膀胱内凝血块表现为无增强区,大小为2.3 cm×2.3 cm×2.0 cm(红色箭头)Fig 1 Retrograde transurethral contrast-enhanced ultrasonography showed that the contrast agent filled the bladder (white dotted line) and overflowed outside the bladder through the fistula with the width of 1.12 cm (blue arrow);the clot in the bladder appeared as a non-enhanced area,with the size of 2.3 cm×2.3 cm×2.0 cm (red arrow)
病例2患者女,79岁,因查体发现膀胱肿物2周入院。MRI示膀胱右后壁富血供实性肿块,侵犯肌壁全层并凸向腔内生长。患者接受经尿道膀胱肿瘤电切术,术中切除直径约5 cm的球形肿块。术后病理诊断:(膀胱)高级别浸润性尿路上皮癌,肿瘤浸润肌层。术后2周患者出现腹痛,以下腹部为主,排尿、排便前较为明显,排尿、排便、排气后稍缓解,偶有尿频、尿急,无血尿。尿常规:白细胞镜检10~15/HPF,红细胞镜检阴性。二维超声检查示:膀胱壁明显增厚,约1.1 cm;膀胱体积偏小,容量约20~30 ml,内透声差;经导尿管逆行注入100 ml液体后膀胱容量未见明显增加,过程中膀胱内可见细密点状回声漂浮;腹腔可见大量积液。
为进一步明确诊断,行床旁经尿道逆行超声造影检查。经导尿管缓慢注入1 ml六氟化硫微泡溶液与60 ml生理盐水混合液,超声造影检查示:造影剂即刻自膀胱右后壁外渗至膀胱周围,并进入腹腔内,瘘口内径约0.68 cm,溢出范围约4.2 cm×3.1 cm×6.5 cm(图2),提示膀胱腹腔瘘。但该患者X线碘油膀胱造影未见明显破裂口,与超声造影结果不一致。经多学科会诊及综合评估,考虑X线碘油造影为假阴性可能性大。后行超声引导下腹腔置管,腹腔引流液送检示:大量纤维素样物及大量的急、慢性炎细胞浸润,见个别可疑的肿瘤细胞。由于患者病情重,保守治疗效果不佳,后因感染加重死亡。
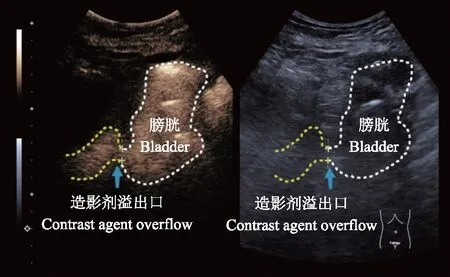
图2 经尿道逆行超声造影检查示造影剂填充膀胱(白色虚线圈),并从破裂口(蓝色箭头)向外溢出,瘘口宽约0.68 cmFig 2 Retrograde transurethral contrast-enhanced ultrasonography showed that the contrast agent filled the bladder (white dotted line) and overflowed outside the bladder through the fistula with the width of 0.68 cm (blue arrow)
讨 论
膀胱破裂是一种相对罕见的疾病,大多数与骨盆骨折有关[1],多数患者有肉眼血尿、排尿困难、耻骨上疼痛[2]。通常膀胱排空时位于骨盆内,不易受到损伤,而当膀胱充盈顶部超出耻骨联合,失去骨盆的保护,容易受钝性损伤[3]。1.6%的钝性腹盆腔损伤病例出现膀胱破裂[1,4]。
膀胱破裂根据破裂口与腹膜的关系可分为腹膜内型、腹膜外型和混合型[5]。腹膜内型(intraperitoneal,IP):破裂口一般在膀胱顶部,与腹腔相通;腹膜外型(extraperitoneal,EP):破裂口一般在膀胱颈部或前壁,尿液通过破裂口漏到膀胱前及周围间隙,腹水少见;混合型是两种类型均存在[5]。由于不同类型膀胱破裂的治疗方式不同,故准确判断其分型对患者的治疗及预后具有重要意义。对于EP,若患者无其他需手术处理的严重合并伤,且生命体征平稳,可在严密监测下采取保守治疗;而对于IP和混合型膀胱破裂,原则上均应尽早手术治疗[6]。
IP通常是由于盆腔或耻骨联合上方遭受直接暴力或挤压,膀胱内压力升高,致最薄弱、腹膜覆盖的膀胱顶部破裂[6],尿液自破裂口进入腹腔。尿液中如存在脱落的肿瘤细胞,可种植转移至腹腔;如存在感染源,可引起腹膜炎。病例2患者膀胱肿瘤术后,膀胱壁薄弱,膀胱破裂后患者出现腹膜炎症状,腹腔引流液出现大量炎细胞浸润;后期腹腔内长时间炎症刺激致网膜饼形成,并黏连肠道致肠梗阻、肠麻痹。该患者X线碘油造影为假阴性,其原因可能是由于膀胱未充分充盈,破裂口小,以及碘油总量少、黏稠,导致未见明显溢出。超声造影具有可实时动态观察膀胱壁结构的优势,因此,此类患者行经尿道逆行超声造影优于X线碘油膀胱镜造影。
EP较IP更为常见,通常是由各种因素导致骨盆骨折后,骨折断端或碎骨片直接刺破膀胱壁而引起膀胱破裂[6]。病例1患者为骨盆骨折后出现膀胱破裂,该患者经尿道逆行超声造影明确破裂部位、破裂口大小及破裂的类型,为明确诊断EP提供了依据。此外,EP患者膀胱破裂后液体未进入腹腔,因此一般不会出现感染性腹膜炎、肠梗阻、肠麻痹等临床表现。
由于EP和IP的诊断关乎患者的治疗方式及预后的评估,所以明确诊断至关重要。病例1患者为骨盆骨折后引起的EP,临床首选保守治疗,破裂口为1.12 cm,1个月后复查造影膀胱破裂口愈合良好。病例2患者为膀胱癌术后半个月出现膀胱破裂,大量腹水,由于患者病情重,亦选择保守治疗,虽然破裂口仅为0.68 cm,但预后差。综合考虑,膀胱破裂的预后不仅与破裂口大小有关,与破裂类型、患者一般情况等均密切相关。因此,经尿道逆行超声造影对膀胱破裂的明确诊断和分型有着重要的诊断价值。
此外,经尿道逆行超声造影还可明确诊断膀胱腔内是否存在凝血块及其范围,有助于临床医生对病情的精准把控,进而制订下一步的诊疗计划。病例1由于膀胱充盈不佳,二维超声对早期形成的凝血块显示并不明显,而经尿道逆行超声造影则可以及时帮助诊断,为临床膀胱冲洗及保守治疗方案的选择提供依据。
膀胱破裂临床诊断有多种方法:(1)常规超声检查:外伤患者如发现腹腔内、膀胱周围积液及膀胱壁连续性中断,结合病史及相关检查可辅助诊断膀胱破裂[7],但诊断准确性较低。(2)膀胱注水实验[8]:经导尿管注水,常规超声观察膀胱壁的连续性和腔内液体量,该方法易于操作,但易受多种因素干扰,可出现假阴性或假阳性结果,故此种方法现已少用。(3)经尿道逆行膀胱造影:美国泌尿外科协会指南建议有明显血尿和/或骨盆骨折或其他怀疑膀胱损伤的患者需经尿道逆行膀胱造影检查[9],此方法适用于可行导尿管导尿的患者,分为X线造影及超声造影。经尿道逆行X线造影通过导尿管向膀胱注入碘油造影剂,拍摄前后位片,根据造影剂外漏情况诊断膀胱破裂,但此法由于造影剂黏稠以及非实时动态显像等原因,仍不能除外假阴性的结果。经尿道逆行超声造影通过导尿管逆行注入稀释后的超声造影剂,通过超声观察造影剂在膀胱内弥散及外溢的范围来判断患者膀胱壁损伤及膀胱腔内凝血块情况,具有实时动态观察、无辐射、可床旁进行、诊断准确性高等优势。
膀胱超声造影检查一般可采用经静脉造影和经尿道逆行造影两种方式,但其成像部位、诊断疾病、用法及剂量均不同。首先,造影剂成像部位不同,经静脉造影为血池显像,造影剂进入组织器官的微循环;而经尿道逆行超声造影,造影剂进入膀胱腔内。其次,诊断疾病不同,经静脉造影主要通过膀胱壁和肿物的微循环灌注特征诊断膀胱肿物的良恶性;而经尿道逆行超声造影通过观察造影剂向腹腔的溢出来诊断膀胱壁破裂及腔内凝血块的形成。另外,造影剂的用法和剂量不同,经静脉造影一般使用团注造影剂,剂量为1.5~2.5 ml,而经尿道逆行超声造影选用稀释的造影剂,可参考经胆管逆行超声造影剂量,使用极少量的造影剂就可达到良好的显影效果[10]。本文病例1患者造影剂浓度较高,膀胱腔内造影剂后方声衰减较明显,后壁病变易漏诊;而病例2用量为1 ml造影剂混合60 ml生理盐水,浓度明显稀释,衰减明显减轻,故逆行膀胱超声造影检查可采用病例2造影剂的浓度。本文这两例患者的膀胱耐受性差,均未完全充盈,若行经静脉造影,膀胱壁增强后破裂口处可因重叠效应显示不佳,易出现假阴性,因此采用经尿道逆行超声造影检查方法。
膀胱破裂的治疗方法包括外科手术、保守治疗。对于不能手术的IP患者,可行超声引导下腹腔置管引流。病例2膀胱破裂口不能自行愈合,尿液持续漏入腹腔,引发并进一步加重腹膜炎、肠梗阻、肠麻痹等并发症,可通过超声引导下腹腔置管引出腹腔内液体缓解症状。故腹腔置管引流也是该类患者的一种有效的辅助治疗手段。
综上,膀胱破裂相对罕见,如果误诊或处理不当,可导致严重后果。因此,早期诊断及积极、合理、正确的治疗对降低膀胱破裂的并发症发生率和病死率至关重要。经尿道逆行超声造影可初步诊断破裂口位置、大小、类型及有无凝血块等,给临床提供有价值的诊疗依据,在诊断膀胱破裂方面具有重要的临床应用价值。
