周围神经病理性疼痛新学说:全神经损伤*
2022-11-01安建雄张建峰
安建雄张建峰
(1 潍坊医学院麻醉学院,潍坊医学院附属院麻醉、疼痛与睡眠医学中心,潍坊 261035;2 中国科学院大学存济医学院,北京 101408;3 Department of Anesthesiology, University of Pittsburgh School of Medicine, 15213 Pittsburgh, PA, USA)
一、神经病理性疼痛的治疗需要新的理论指导
神经病理性疼痛 (neuropathic pain, NP) 是由躯体感觉神经系统的损伤或疾病而直接造成的疼痛[1],发病率为7%~10%,且呈逐年增加趋势[2]。据统计,美国每年因NP 导致的直接医疗支出为100 亿美元[3]。我国学者也对因疼痛而导致的医疗支出进行调查发现,我国每年疼痛相关医疗支出为1.4 万亿元,且呈逐年增加趋势[4]。不仅给病人带来极大的痛苦,也严重增加家庭和社会的经济负担。依据损伤部位临床上将NP 分为中枢性和周围性,中枢性NP主要指丘脑痛,周围性神经病理性疼痛 (peripheral neuropathic pain, pNP) 则包括三叉神经痛 (trigeminal neuralgia, TN)、带状疱疹后神经痛 (postherpetic neuralgia, PHN)、幻肢痛 (phantom pain) 及复杂性区域疼痛综合征(complex regional pain syndrome, CRPS)等[5,6]。流行病学数据表明,丘脑痛在人群中发病率为0.012%~0.13%[7],而pNP 发病率为11%[8],因此临床上pNP 比中枢性NP 常见[9]。很多NP 并非单一疾病,而是由许多疾病或损伤引起的综合征,有文献报道可涵盖100 多种临床疾病[10],这也是此类疼痛难治性的重要原因。研究显示,经过各种治疗后,仍有60%病人的疼痛得不到有效缓解(邹志鑫等. 2022),且持续性疼痛还可以进一步引起焦虑、抑郁、失眠、甚至自杀倾向。
NP疗效不佳的主要原因之一是发病机制不清,历史上虽然有诸多疼痛学说,但迄今只有“闸门控制学说”被普遍接受,然而随着时间的推移,人们发现这一理论并不能完全解释NP 复杂的临床表现和疗效的不确定性。NP 的诊疗迫切需要新的理论(学说)指导。
二、疼痛医学理论研究历史回顾
疼痛是人类最古老和常见的症状之一。为了更有效地控制广泛存在的疼痛,疼痛相关学者相继提出一些疼痛机制的学说,主要包括特异性学说、强度学说、模式学说、中枢敏化学说和闸门控制学说等,其中闸门控制学说被普遍接受。然而,随着神经科学和临床疼痛研究的深入,闸门控制学说的不足之处也逐渐显现:①我国学者认为,脊髓痛觉调控机制可能远比闸门控制学说所描述的复杂,且至今尚缺乏任何形态学和电生理学证据支持闸门控制学说的成立[11,12];②英国神经病学家Nathan 认为随着生理学和组织学的发展,人们认识到疼痛发生发展机制远比闸门控制学说所描述的复杂得多(Nathan. 1976);③Moayedi 等也认为闸门控制学说对于脊髓神经结构描述过于简单且存在一定缺陷,粗纤维抑制或调节C 纤维的位置和模式也未明确阐明。Moayedi 进一步提出,特异性学说和闸门控制学说一方面是仅关注体表疼痛,未对深层组织、内脏和肌骨疼痛进行解释;另一方面,这两种学说仅专注于急性疼痛,并不能解释慢性疼痛的发生机制(Moayedi 等. 2013);④Marineo 则认为闸门控制学说难以解释新兴疼痛治疗技术,如扰频器疗法(scrambler therapy)。扰频器疗法是一种针对pNP 和癌痛治疗的无创电刺激疗法,其原理是通过刺激C纤维受体合成并传输“无痛”信号达到镇痛效果。而闸门控制学说认为刺激较粗的Aβ 纤维控制“闸门”开关是镇痛的关键(如经皮神经电刺激疗法),直接刺激C 纤维必然引起疼痛。显然,扰频器疗法镇痛原理与闸门控制学说相反 (Marineo. 2019)。在现实临床工作中也发现,闸门控制学说很难解释以CRPS 和幻肢痛为代表的千奇百怪的pNP 现象。
三、pNP 治疗方法名目繁多,效果差强人意
pNP 治疗目前主要集中在药物和介入技术,外科神经切断术已基本弃用。国际疼痛学会神经病理性疼痛委员会发表的一项荟萃分析显示(Finnerup等. 2015),治疗NP 的一线药物包括三环类抗抑郁药、普瑞巴林、加巴喷丁和5-羟色胺去甲肾上腺素再摄取抑制剂;二线药物为肉毒杆菌毒素A、曲马多、辣椒素和利多卡因。但即使使用大量药物,临床上仍有半数病人的疼痛得不到有效缓解,如抗惊厥药普瑞巴林或加巴喷丁仅可使30% NP 病人疼痛缓解50%[13,14]。用于治疗pNP 另一类常用药三环类抗抑郁药的疗效研究也大相径庭,即使经典药物阿米替林对pNP 的疗效也被认为缺乏一级和二级证据[15]。
值得注意的是,上述药物的不良反应、耐药性和戒断反应等都会给病人带来进一步危害(Finnerup等. 2015)。另一个不容忽视的现象是,药物对pNP疗效的不确定性,导致临床医师无法预判和选择药物种类和剂量,只能盲目地重复着 “试错 (try &error)” 的痛苦过程 (Baron 等. 2010)。药物治疗pNP 总体疗效令人失望。
介入治疗已经成为疼痛治疗的核心技术。外科医师曾经尝试用周围神经切断方式治疗pNP,因效果不佳和痛性麻木等严重并发症,现已基本弃用。然而在相当长时期内,临床医师除外用局部麻醉药和糖皮质激素外,曾探索采用多种神经损毁术缓解pNP,包括经典的乙醇、石炭酸和近年来使用阿霉素进行化学性神经损毁,机械性压迫及射频热凝术等物理神经损毁(Quliti 等. 2015)等。随着时间的推移,神经损毁术的弊端逐步显现,尽管神经损毁后90%的病人疼痛得到不同程度的缓解,但近40%病人在1 年内会复发(Bick 等. 2017),且复发后的疼痛治疗较原发病更为棘手(Quliti 等. 2015)。Geurts 等在Lancet 杂志发表的一项随机双盲对照临床研究发现,背根神经节射频热凝损毁术对慢性腰骶神经根性疼痛的缓解率仅16%,而局部麻醉药注射对照组的疼痛缓解率高达25%,表明射频热凝损毁治疗慢性腰骶神经根性疼痛效果欠佳(Geurts等. 2003)。事实上,神经损毁术给病人带来感觉缺失、感觉异常,特别是痛性麻木等并发症往往比原发疼痛更为可怕,治疗难度也大幅增加(安建雄.2020)。虽然临床上部分病人愿意接受麻木和肌力下降等功能障碍来换取疼痛缓解,但医学的目的和境界是修复和重建,绝不是简单地切除和损毁!同样,众多中枢神经损毁方法如脊髓背根入髓区毁损(lesioning of the dorsal root entry zone, DREZ) 和大脑核团损毁术也表现出治疗效果不确定及不良反应较大的缺陷,因此中枢损毁较多适用于其他治疗无效和癌症晚期病人使用(Tasker 等. 2001, Konrad 等.2014)。
四、中枢神经系统结构损伤和功能障碍可能是pNP 形成的重要原因
1. pNP 影响中枢神经结构和功能的临床影像学证据
临床上pNP 症状千奇百怪、变化多端、令人费解。已有较多影像学证据表明,pNP 病人中枢神经系统各脑区均有不同程度的结构改变与功能障碍。Obermann 等通过核磁共振对比60 例TN 病人和49例健康志愿者大脑各区域灰质容量发现,TN 病人初级躯体感觉区、次级躯体感觉区、眶额皮质、前扣带、背外侧前额叶、颞叶、海马、岛叶、丘脑和小脑的灰质体积较健康志愿者相比显著减小,且前扣带、海马和颞叶灰质体积减小与三叉神经痛病程持续时间呈正相关 (Obermann 等. 2013)。Chen等也在PHN 病人中发现类似的结果,即较正常志愿者相比,疼痛病人脑岛、枕叶、小脑下方白质轴向扩散系数及部分各向异性均降低,提示中枢可能出现不同程度的神经元水肿、轴突变性和胶质细胞增殖等(Chen 等. 2017)。而CRPS 病人也表现出大脑轴突厚度和髓鞘纤维密度降低;脑岛、右侧前额叶皮质、右侧伏隔核灰质明显萎缩;扣带-胼胝体纤维束各向异性分数降低等异常改变。同样,有大量神经影像学研究也证实,周围神经损伤会导致中枢神经系统发生重组,包括大脑皮质、中继核、丘脑、脑干和脊髓,以及支配受损神经的感觉皮质,同时相应脑区功能降低[16~18]。Holmes 等[19]观察了24 例胫或腓神经损伤所致的pNP 病人,发现不仅周围神经存在脱髓鞘改变,初级运动和躯体感觉脑区以及与疼痛处理相关的高级中枢出现结构改变和功能障碍,且炎症相关通路也被大量激活,暗示pNP 是包括中枢和周围神经系统共同参与的过程。
2.神经调控与周围神经修复的镇痛效果优于神经损毁,提示中枢神经参与了pNP 的形成和发展
越来越多的临床研究发现,与传统的激素注射和神经损毁相比,经皮神经电刺激、脊髓电刺激(spinal cord stimulation, SCS)、脑深部电刺激 (deep brain stimulation, DBS)、非侵入性脑刺激、超声波、激光等神经调控疗法以及三氧注射等神经修复疗法治疗pNP,在疗效和并发症方面具有显著优越性。
(1)中枢神经(包括脑和脊髓)调控可有效缓解pNP:非侵入性脑刺激是利用电或磁等非侵入手段对中枢特定脑区进行刺激的一种新兴技术,包括经颅磁刺激 (transcranial magnetic stimulation,TMS) 和经颅直流电刺激 (transcranial direct current stimulation, tDCS)。有报道显示,TMS 可使近半数NP 病人疼痛缓解超过50%[20]。同样,tDCS 对pNP 也有积极的治疗作用。与TMS 相比,tDCS 更加适用于脊髓损伤、丘脑痛以及多发性硬化等中枢性NP 和TN 等颅神经所致的pNP[21]。SCS 的作用机制主要是刺激Aβ纤维调节脊髓背角的“闸门”,从而抑制伤害性刺激信号传入,但也有影像学证据表明,SCS 在缓解CRPS 病人疼痛的同时,还可使前端脑岛、初级感觉区、次级感觉区等躯体感觉相关脑区与楔前叶等默认模式网络之间的连接强度增加,但与边缘系统之间连接强度降低[22]。而CRPS病人初级感觉区、次级感觉区、扣带回、顶叶、岛叶、运动皮质等脑区被广泛过度激活,视觉、前庭和颞叶皮质等脑区活动性被抑制[23]。Groote 等对SCS 用于腰椎术后疼痛综合征的研究也得出相似结论(Groote 等. 2018)。DBS 对缓解慢性顽固性pNP 也有较为理想的应用前景,有研究表明DBS对pNP 的缓解率为50%。尽管如此,由于DBS 创伤性较大,用于慢性疼痛在欧美均未被美国食品药品监督管理局(Food and Drug Administration, FDA)获批[24]。综上所述,以中枢为靶点的神经调控对于周围神经损伤导致的pNP 治疗效果显著,进一步提示pNP 可导致中枢病变。
(2)周围神经调控可有效缓解pNP:经皮神经电刺激疗法 (transcutaneous electrical nerve stimulation, TENS) 由于简便、安全和经济等特点,常被用于治疗pNP。闸门控制学说创始人早在1967 年就发现TENS 可缓解pNP(Wall 等. 1967),此后韩济生实验室证实TENS 与电针的作用机制和疗效相似,并发现TENS 可使25%的三叉神经痛病人疼痛完全缓解,总有效率可达75%,研究对象包括开颅手术复发后的病例(罗非等. 1997)。Mokhtari 等报道TENS 对pNP 的良好效果,并认为其作用机制可能是通过调节脊髓、脑干和大脑皮质等相关脑区神经递质释放(Mokhtari 等. 2020)。基础研究表明电针(TENS 的一种形式)有抑制神经炎症、缓解中枢神经系统细胞凋亡及自噬的作用(Wang 等.2016)。遗憾的是,研究发现TENS 对神经损毁后再复发的PHN[25]及TN(安建雄. 2020)病人治疗效果均较差。提示周围与中枢神经联系被阻断后,通过修复周围神经逆转中枢改变的机制也被切断。激光疗法是一种通过光辐射作用于神经损伤处引起相应生物学反应从而治疗pNP 的技术[26]。同样,超声波疗法也可通过热效应和机械效应来达到镇痛作用[27]。已有临床和基础研究发现两者均可通过抑制损伤部位炎症因子、促进组织修复作用治疗pNP[27,28]。
(3)三氧可以通过修复周围神经缓解pNP:早在20 世纪初,Lancet 就报告三氧在促进战伤愈合方面有令人惊喜的效果(Stoker 等. 1916),三氧有效控制CRPS[29]、纤维肌痛[30]、椎间盘源性腰痛[31]等顽固性疼痛也被陆续报道。新近研究发现,三氧可能通过促进神经修复(再生)缓解pNP。本团队率先发现三氧进行半月神经节注射可缓解近90%的三叉神经痛,不仅鲜有不良反应和并发症,而且可恢复病人皮肤感觉异常(An 等. 2018),提示对周围神经功能的良好修复作用。这一发现随后被一项多中心研究验证明(Gao 等. 2020)。Lin 等报告背根神经节周围三氧注射用于治疗PHN 获得满意效果,并发现使用三氧进行对脊神经损伤也有修复作用(Lin 等. 2018)。上述研究中另外一个值得注意的共同现象是接受过神经损毁后的病人进行三氧注射后效果均不理想,成为预后不佳的独立危险因素。该结论验证了我们关于TENS 无法缓解神经损毁后复发痛的猜测,即中枢和周围神经系统的联系中断加大了pNP 的治疗难度。提示周围与中枢神经联系被阻断后,通过修复周围神经逆转中枢改变的机制也被切断,但确切机制仍需进一步探索。对电休克和幻肢神经残端神经瘤切除或化学损毁都无法缓解的幻肢痛病人残端神经进行三氧注射后,多数病人疼痛得以缓解,成为周围神经修复治疗中枢参与的pNP 的强有力证据。令人鼓舞的是,已有动物实验证实三氧确有良好的神经修复和再生作用(Sagai 等.2011)。通过神经修复治疗疼痛具有重大临床意义,无疑是未来研究的主要方向。
综上所述,与神经损毁相比,神经调控和周围神经修复更有利于缓解pNP。这些临床现象提示,中枢神经系统不仅参与了pNP 形成,在逆转机制中也扮演重要角色,理想的pNP 治疗方案应考虑中枢和周围神经的共同修复,在制订治疗pNP 策略时,应重视对中枢神经的干预措施。
3.周围神经调控逆转pNP 病人中枢及周围神经结构和功能改变的实验室证据
(1) pNP 病人往往伴有脑和脊髓结构改变和功能障碍:研究表明,周围神经损伤可导致病人包括前额叶皮质、海马、杏仁核、丘脑、导水管周围灰质等部位神经系统炎症以及细胞凋亡[32~35]。周围神经损伤后伤害性传入纤维还可与脊髓背角不同板层间形成异常的突触联系,脊髓背角神经元被广泛激活,并伴随神经兴奋性增加,胶质细胞增生及活性增强,抑制性神经元广泛凋亡等,从而促进慢性疼痛发展[36]。除离子通道改变和受体密度改变,周围神经损伤及炎症还可导致脊髓背角神经元树突超微结构改变,表现为颗粒性物质增多,以及广泛脱髓鞘改变(Sharif 等. 2005, Almarestani 等. 2007)。原本绝缘的神经纤维脱髓鞘后会影响相邻神经纤维兴奋性,推测其可能是中枢敏化的原因。中枢敏化是指中枢神经系统在痛觉形成过程中表现出来的一种可塑性变化,表现为由周围神经系统持续异常放电导致的脊髓反应性升高,从而更加促进慢性疼痛的发展。同时,神经纤维广泛脱髓鞘改变也能解释为何传入神经纤维与脊髓背角不同板层投射对应关系发生紊乱。
(2)pNP 伴有脊髓背根神经节损伤:除大脑和脊髓水平外,脊髓背根神经节在pNP 发展过程中也扮有重要角色。背根神经节是周围感觉传入第一级神经元胞体所在位置,是疼痛传导的重要中继站[37]。既往研究均将重点放在背根神经节中神经元兴奋性异常和炎症反应对慢性疼痛的促进作用,即传入神经元细胞膜膜电位和离子通道异常以及炎症因子释放是慢性疼痛的促进因素,但很少有其病理学改变的证据。周围神经损伤后,受损神经末梢及神经元周围胶质细胞激活释放的炎症因子会侵犯背根神经节造成细胞超微结构改变甚至凋亡,结构的改变影响膜电位功能,从而导致持续疼痛。背根神经节现已成为缓解慢性疼痛的重要刺激靶点[38]。
(3)pNP 动物模型的镜像痛现象:早在20 世纪80 年代,研究人员已经发现一侧pNP 引起对侧同源神经结构损伤的现象并对其可能原因进行了探索。Koltzenburg 等提出单侧神经损伤导致双侧神经结构改变的两个可能原因:一是循环因素介导的对侧神经损伤,即单侧神经损伤后,来自失去神经支配的组织和受损神经的分解产物会引起对侧同源神经群发生改变;二是跨中线出芽介导的对侧神经损伤,单侧神经损伤可能导致神经出芽生长,这种生长会导致对侧神经元的结构改变(Koltzenburg 等.1999)。尽管单侧神经损伤后会导致对侧同源神经超微结构损伤现象已被大量研究所证实,但对侧疼痛是否发生也不乏争议,原因是同一种神经病理性疼痛大鼠模型,有的表现为单侧神经损伤后会出现双侧疼痛,而另外一些研究却发现仅有术侧疼痛,确切原因并不明确。
(4)周围神经调控治疗可逆转pNP 诱发的中枢及周围神经结构损伤和功能障碍:近20 年来,本团队实验室利用经典或新型脊神经和脑神经pNP动物模型研究发现,慢性三叉神经痛大鼠前额叶皮质、海马、延髓以及术侧三叉神经和半月神经节均出现神经细胞核肿胀和脱髓鞘等不同程度的超微结构损伤(见图1);在臂丛神经痛大鼠模型不仅观察到术侧臂丛神经损伤,还观察到脊髓(C8-T1水平)有严重脱髓鞘损伤(Liu 等. 2016);在坐骨神经痛大鼠模型中发现慢性pNP 会导致中枢神经系统广泛损伤,表现为大脑结构如前额叶皮质、海马、丘脑、延髓等组织内质网和高尔基体等细胞器损伤,脊髓水平则表现为广泛脱髓鞘改变(Lu 等. 2018)。为排除蛇毒因子(上述pNP 模型制作方法)损伤周围及中枢神经系统形态的可能性,还选用经典SNI 坐骨神经痛模型验证了上述发现,进一步证实周围神经损伤导致的pNP 存在中枢神经系统结构广泛破坏的病理现象(Gao 等. 2021),见图2。更有趣的是,利用经典的神经调控手段电针与NP 治疗一线药物普瑞巴林对上述pNP 疼痛模型干预后发现,电针和普瑞巴林都可有效缓解pNP,区别在于电针可以逆转模型从中枢到周围神经的所有结构损伤和认知障碍,而抗惊厥药普瑞巴林只能缓解较低级中枢和周围神经损伤,对大脑皮质则没有任何修复作用,与此相对应的认知功能障碍也未能得以纠正(Chen 等.2017)。周围神经调控广泛而强大的神经修复作用得以充分体现。
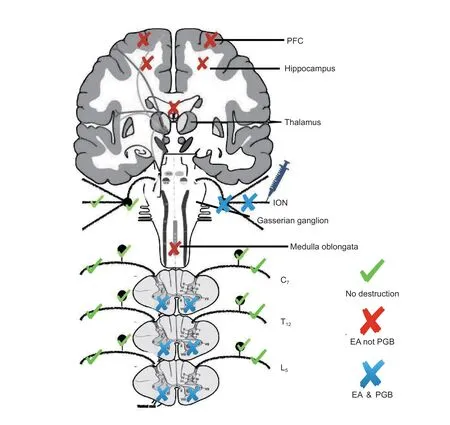
图1 颅神经损伤(三叉神经痛)对全神经造成的超微结构损伤[39]三叉神经痛的大鼠可在不同水平的神经系统中观察到超微结构的改变,包括双侧前额叶皮质、海马、丘脑、延髓、颈、胸、腰髓及同侧半月神经节和眶下神经。电针治疗可修复全部结构损伤,而普瑞巴林仅能修复脊髓和周围神经水平结构损伤。绿色:表示此部位无结构损伤;红色:表示三叉神经痛模型中被电针而非普瑞巴林治疗修复的结构;蓝色:表示三叉神经痛模型中被电针和普瑞巴林治疗共同修复的结构。EA:电针;ION:眶下神经;PFC:前额叶皮质;PGB:普瑞巴林;Hippocampus:海马;Thalamus:丘脑;Gasserian ganglion:半月神经节;Medulla oblongata:延髓Fig. 1 The structural and functional alterations of total nerves induced by cranial nerve injury (trigeminal neuralgia)Systemic ultrastructural changes were observed at different levels of the nervous system including bilateral PFC,hippocampus, thalamus, medulla oblongata, different levels of the spinal cord, and ipsilateral gasserian ganglion and infraorbital nerve in rats with trigeminal neuralgia. EA treatment significantly restore normal structures of the brain tissues that were damaged by trigeminal neuralgia. Whereas PGB can only restore the various levels of the spinal cord, ipsilateral infraorbital nerve and gasserian ganglion.Green check mark means no ultrastructural changes. Red cross means the ultrastructure damaged by peripheral neuropathic pain could be restored by EA but not PGB treatment. Blue cross means the ultrastructure damaged by peripheral neuropathic pain could be restored by both EA and PGB treatment.EA: electroacupuncture; ION: infraorbital nerve; PFC: prefrontal cortex; PGB: pregabalin.

图2 周围神经损伤(坐骨神经痛)对全神经造成的超微结构损伤坐骨神经痛可导致大鼠双侧前额叶皮质、海马、丘脑、延髓、颈、胸、腰髓及背根神经节和坐骨神经均出现超微结构损伤。电针治疗可修复上述结构损伤,但普瑞巴林对结构无任何修复作用。黄色椭圆:表示坐骨神经结扎;红色:表示SNI 模型中该部位出现超微结构损伤,上述损伤均可被电针治疗修复,而普瑞巴林对上述结构无修复作用。EA:电针;PFC:前额叶皮质;PGB:普瑞巴林;Hippocampus:海马;Thalamus:丘脑;Sciatic nerve:坐骨神经Fig. 2 The structural and functional alterations of total nerves induced by peripheral nerve injury (sciatica)Systemic ultrastructural changes were observed at different levels of the nervous system including bilateral PFC,hippocampus, thalamus, medulla oblongata, different levels of the spinal cord, dorsal root ganglia and sciatic nerve in rats with sciatica. EA but not PGB can restore the normal structure of neurons damage by sciatica.Yellow ovals represent the sciatic nerve ligation. Red cross means the ultrastructure damaged by peripheral neuropathic pain could be restored by EA but not PGB treatment.EA: electroacupuncture; PFC: prefrontal cortex; PGB: pregabalin.
五、“全神经损伤假说”可以较好地解释pNP临床现象
基于大量文献复习和分析,结合自己的临床实践和实验研究,本团队提出pNP 全神经损伤假说(comprehensive neural insult theory of pNP)。我们认为,全神经损伤学说是指周围神经损伤引起的pNP 可引起包括大脑、脊髓、神经节和对侧周围神经在内的广泛结构改变和功能障碍。其核心内容是:临床实践显示,一方面幻肢痛、PHN 和CRPS 等为代表的周围神经损伤性pNP 症状千奇百怪,变化多端,常令人难以理解;另一方面,这类病人的周围神经被切断或损毁后,结果并非期望的“疼痛上传信号通路被阻断后便不会感到疼痛”,而是无效或症状经过一段时间缓解后再复发,甚至出现麻木等疼痛以外的不适症状,此时神经调控和其他修复措施常效果不佳。然而未经神经损毁的pNP 如果选择神经调控或者修复措施,多数病人可以得到缓解甚至痊愈(见图3)。对上述现象一个合理的解释是,当周围神经损伤后,中枢神经参与了pNP 的形成。有关pNP 功能核磁共振观测脑容量的研究结果支持这种假设;更重要的是周围神经损毁后病人预后并不符合我们期盼的方向,甚至伴有新的并发症,而神经调控和修复常可有效缓解疼痛的现象为中枢神经参与pNP 形成机制提供了更有力佐证。
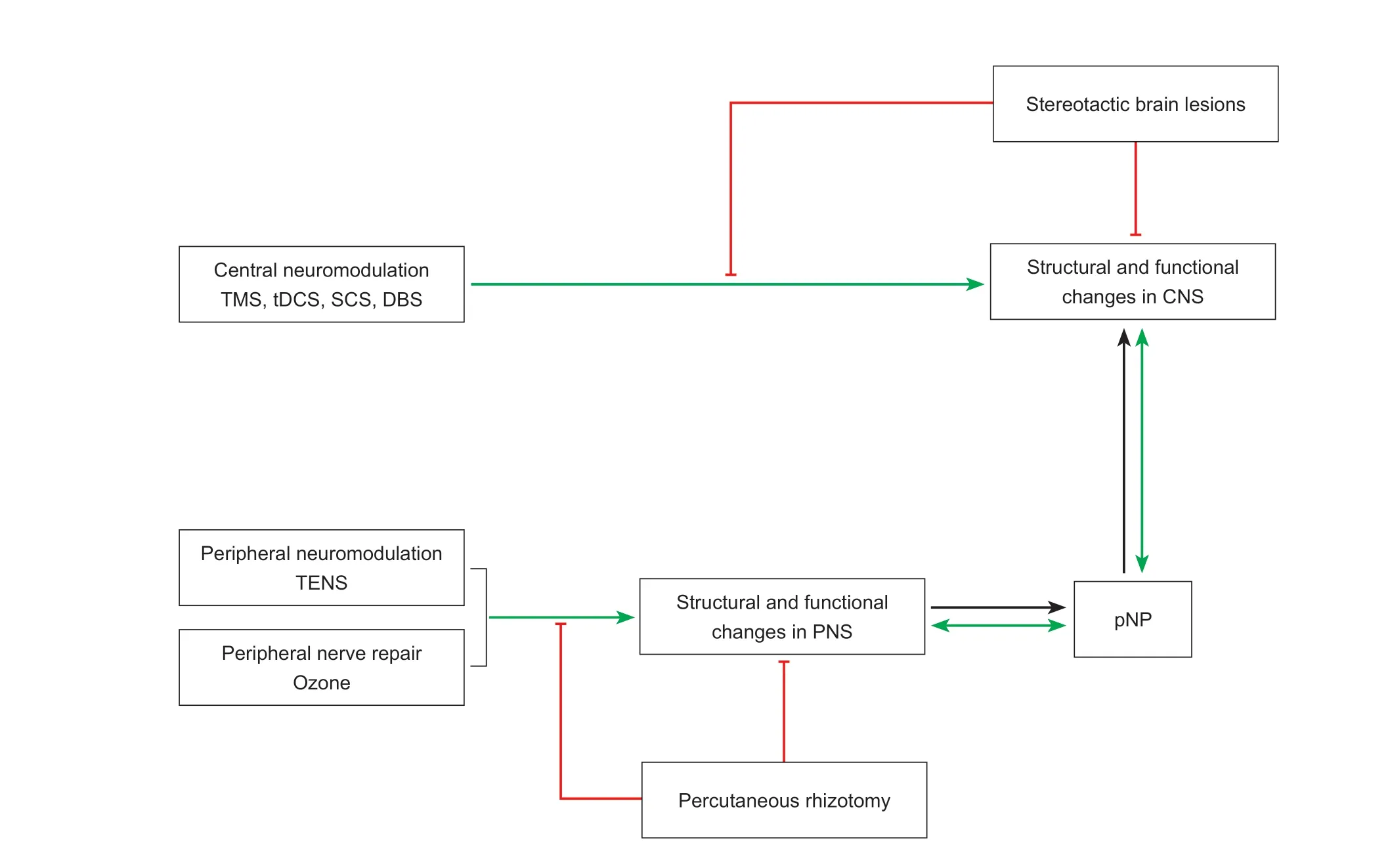
图3 周围神经病理性疼痛全神经损伤学说模式图周围神经损伤或功能障碍可引起周围神经病理性疼痛,进而导致中枢神经结构和功能广泛损伤(黑色箭头所示过程)。周围神经调控、周围神经修复以及中枢神经调控均可缓解疼痛并修复周围及中枢(全神经)结构和功能损伤(绿色箭头所示过程),但经过神经损毁后上述修复机制不复存在(红色线条)。CNS:中枢神经系统;DBS:脑深部电刺激;pNP:周围神经病理性疼痛;PNS:周围神经系统;SCS:脊髓电刺激;tDCS:经颅直流电刺激; TENS:经皮神经电刺激;TMS:经颅磁刺激Fig. 3 Schematic diagrams comprehensive neural insult theory Injuries to peripheral nervous can result in neuropathic pain, which contribute to the structural and functional alterations in central nervous system (the process is indicated by the black arrows). Peripheral neuromodulation, peripheral nerve repair,and central neuromodulation can provide excellent pain relief and repair the structural and functional changes mentioned above (the process is indicated by the green arrows). If the patient has had prior treatment with neurosurgery such as percutaneous rhizotomy, stereotactic brain lesions or the lesioning of the dorsal root entry zone, the repair effects of such neuromodulation are no longer evident (red lines indicate the inhibitory effects).CNS: central nervous system; DBS: deep brain stimulation; pNP: peripheral neuropathic pain; PNS: peripheral nervous system; SCS: spinal cord stimulation; tDCS: transcranial direct current stimulation; TENS: transcutaneous electrical nerve stimulation; TMS: transcranial magnetic stimulation.
需要指出的是,虽然在本假说中使用了“全神经”一词,但主要集中在感觉神经系统,并未涵盖pNP 涉及所有神经改变。例如有疼痛学者认为,周围运动神经损伤(Liu 等. 2016)和自主神经损伤(Nahman 等. 2014)均可以导致pNP。此外,全神经学说旨在解释pNP 的发生发展机制,中枢神经损伤引起的NP 是否也具有全神经损伤病理过程尚不清楚。既往报道丘脑痛大鼠模型外,皮质和海马有胶质细胞激活、细胞凋亡以及细胞自噬增加等病理学改变(Tian 等. 2016, Zheng 等. 2020)。上述矛盾结论表明中枢损伤引起的NP 发病机制是否符合全神经假说有待进一步探索。最后,本假说主要试图用生物学机制解释pNP 部分发病机制,并未涉及情感、认知等精神心理因素。
六、小结
由于时代的局限性,既往理论很难解释所有疼痛的临床现象。以pNP 为代表的疑难疼痛疾病的解决方案需要新的理论指导。全神经学说就是在这种背景下产生的,所谓全神经学说,是指周围神经损伤后引起的包括大脑皮质、脊髓、神经节及周围神经在内全神经损伤的结果。pNP 难以解释的临床表现,机械、物理和化学性神经切断术疗效的不确定性,以及神经调控和修复的有效性等现象均可以用全神经损伤合理解释;而动物实验研究初步结果也基本可以验证pNP 全神经损伤假设。针对pNP 的全神经损伤学说是基于闸门控制学说以及对近年来临床和实验室证据的思考而提出。然而,作为一种假说,全神经损伤学说尚需进一步完善,未来将通过影像学、分子生物学及神经回路等系列研究验证。虽然全神经损伤学说有待进一步深入研究和实践检验,但我们认为当下对pNP 的治疗策略有积极指导意义。我们并不否认神经损伤为主的镇痛治疗对三叉神经痛等顽固性pNP曾经发挥的作用,但希望更多地采用神经调控和修复替代神经损毁, 从而让pNP 病人更多获益。
致谢:本工作得到方七五、马宝丰、唐元章、陈婵、李天佐、熊利泽、刘进、韩松平、John P.Williams 等教授的大力帮助,在此表示衷心感谢!
利益冲突声明:作者声明本文无利益冲突。
