高血压病合并脑小血管病的危险因素及与认知功能的关系☆
2022-10-31王维维申致远李凡孙云闯孙葳
王维维 申致远 李凡 孙云闯 孙葳○☆
脑小血管病(cerebral small vessel disease,CSVD)作为一种动态的全脑疾病,指由多种不同病因造成的脑内小动脉、微动脉、毛细血管、微静脉和小静脉病变,进而所致包括临床表现、影像及病理改变等在内的一组综合征,具有发病率高、起病隐匿、进展缓慢的特点[1]。CSVD 总负荷评分可以对其脑白质病变(white matter lesions,WML)、扩大的血管周围间隙(enlarged peripheral vascular space,EPVS)、腔隙性脑梗死(lacunar infarction,LI)和脑微出血(cerebral microbleeds,CMBs)4 种神经影像学表现进行全面、简单、标准的量化评估,可以反映整体脑功能损害[2-3]。高血压病具有发病率高、知晓率低及控制率低的特征,其与CSVD各亚型的发生发展均密切相关,因此本研究旨在为高血压病合并CSVD 的早发现、早干预以及预防认知功能障碍提供更多依据。
1 资料与方法
1.1 对象与分组回顾性分析2018 年1 月至2021年8 月就诊于北京大学第一医院的高血压病合并CSVD 患者临床资料。纳入标准:①年龄≥18 岁,性别不限;②确诊高血压病,参照《中国高血压防治指南(2018 年修订版)》制定的诊断标准[4];③CSVD 参照《中国脑小血管病诊治专家共识2021》诊断标准[1],且经头颅MRI检查证实。排除标准:①合并有大动脉粥样硬化性脑梗死或心源性脑栓塞等其他病因所致的脑卒中、脑创伤、脑出血或者颅内占位等其他脑部病变患者;②存在多脏器功能衰竭、血液系统疾病、系统性恶性肿瘤晚期的患者;③不能耐受或配合本研究相关检查,如头颅MRI、认知功能评分等。本研究已通过所在医院伦理委员会审批(2017[1395]),患者及家属知晓并且签署知情同意书。根据CSVD 总负荷评分结果,将患者分为轻度组(0~1分),中度组(2分),重度组(3~4分)。
1.2 方法
1.2.1病史和血液指标采集 收集资料包括一般人口学特征、相关既往病史和家族史、吸烟史、饮酒史等,测量收缩压、舒张压、心率,血液检测指标包括肝功能、肾功能、空腹血糖、超敏C 反应蛋白、血脂以及血同型半胱氨酸(homocysteine,Hcy)等。其中血液标本检测指标以空腹8 h后晨采血化验结果为准。糖尿病和高脂血症的诊断分别参考《中国2 型糖尿病防治指南(2020 年版)》[5]及《中国成人血脂异常防治指南(2016 年修订版)》[6]中制定的标准。吸烟史和饮酒史分别定义为连续吸烟>6 个月且平均超过10 支/d,饮酒时间>6 个月,平均摄入酒精量超过30 g/d或210 g/周[7]。
1.2.2头颅MRI 的影像学评估[1,8]①WML 在T1WI呈等信号或低信号,而T2WI、T2FLAIR 呈高信号改变。②EPVS定义为包绕血管、沿血管走形的间隙,影像学上表现为平行血管走形时呈线形、垂直血管走形时呈圆形或卵圆形,宽度<3 mm,在T1WI 为低信号,T2WI 为高信号,在T2FLAIR 为低信号且无高信号边缘。③腔隙为直径3~15 mm 的囊性病灶,在T1WI 为低信号,T2WI 为高信号,T2FLAIR 为中心低且外周包绕高信号环。④CMBs 在SWI 呈直径为2~10 mm 的圆形或椭圆形、均质、边界清楚的低信号或者信号缺失,其周围无水肿,且相应的部位在T1WI 及T2WI 没有显示出高信号。头颅MRI 的CSVD 总负荷评分由经过培训的2 位中级职称以上神经内科医师独立完成,如两人评定结果不一致则经讨论确定。
1.2.3CVSD 总负 荷 的评 估[2]①WML 评分 采 用Fazekas 量表[9],其中脑室旁高信号:无病变记为0 分,帽状或者铅笔样薄层病变记为1 分,病变呈光滑的晕圈记为2 分,不规则的脑室旁高信号、延伸到深部白质记为3 分;深部白质高信号:无病变记为0 分,点状病变记为1 分,病变开始融合记为2 分,大面积融合记为3 分。②EPVS 评分计算基底节层面的数量,其中无EPVS 记为0 级,EPVS 数量≤10 个记为1 级,11~20 个记为2 级,21~40 个记为3级,>40个记为4级。③CVSD总负荷评分:脑室旁白质高信号Fazekas 评分3 分和/或深部白质高信号2-3 分记为1 分;腔隙≥1 个记为1 分;基底节区中到重度EPVS(2-4 级)记为1 分;CMBs≥1 个记为1 分;以上4项相加即为CSVD总负荷评分,范围0~4分。
1.2.4认知功能的评估[10]使用简易智力状态检查(mini-mental state examination,MMSE)和蒙特利尔认 知 评 估 量 表(Montreal cognitive assessment,MoCA)评估患者认知功能,总分均为30 分,分数越高,认知功能越好。MoCA 具体包括视空间与执行能力、命名、注意力与计算力、语言能力、抽象、延迟记忆及定向能力,对于受教育年限≤12 年的受试者,MoCA 得分须在评估基础上加1 分,但总分不超过30分。
1.3 统计学方法使用SPSS 25.0 进行数据分析,正态分布的计量资料用±s描述,采取单因素方差分析,两两比较用LSD-t检验;非正态分布的计量资料用M(QL,QU)描述,采取Kruskal-WallisH非参数检验,两两比较使用Nemenyi 法;计数资料均以例数和百分率[例(%)]描述,采取χ2检验;采用Spearman 相关分析CSVD 总负荷与MMSE 评分、MoCA 评分之间的相关性;用多因素有序logistic 回归分析CSVD 总负荷的危险因素。检验水准α=0.05。
2 结果
2.1 一般资料共纳入患者127 例,其中轻度组28例,中度组31例,重度组68例。患者的一般人口学特征、糖尿病、高脂血症及偏头痛既往病史、吸烟及饮酒史、脑梗死及痴呆家族史、心率、肝肾功能、超敏C 反应蛋白及血脂各项,3 组比较差异均无统计学意义(P>0.05);而重度组的收缩压、舒张压、血浆Hcy 高于轻、中度组(P<0.05),重度组的MMSE 评分、MoCA 评分低于轻、中度组(P<0.05),中度组的空腹血糖高于轻度组(P<0.05)。见表1。
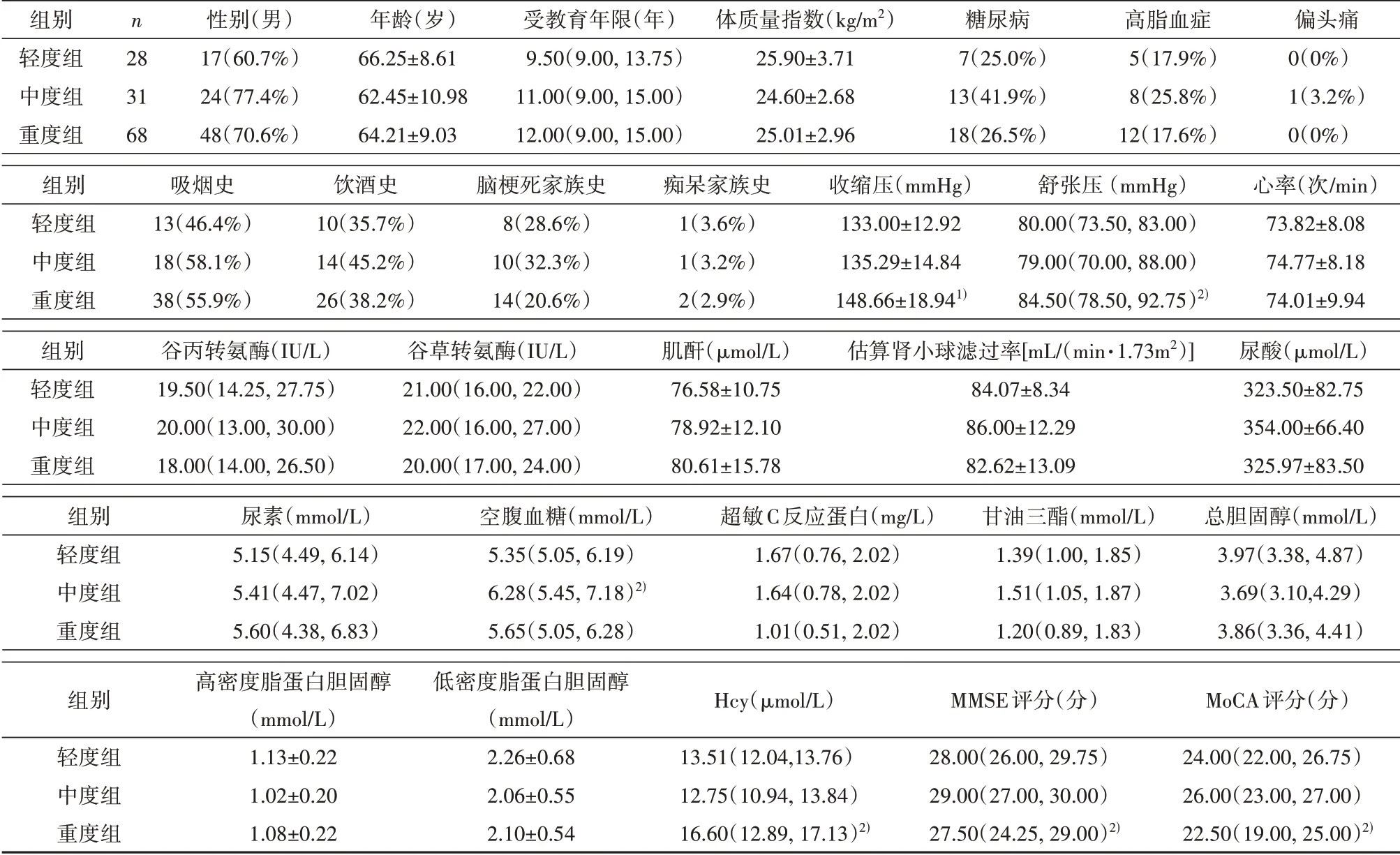
表1 一般资料
2.2 CSVD 总负荷的危险因素分析以CSVD 总负荷评分为因变量,以收缩压、舒张压、空腹血糖、血浆Hcy 水平为自变量,多因素有序logistic 回归分析发现,高收缩压和高血浆Hcy 水平是高血压病合并CSVD总负荷评分高的独立危险因素。见表2。

表2 CSVD总负荷的危险因素分析
2.3 CSVD 总负荷评分与认知功能的相关性分析Spearman 相关分析显示CSVD 总负荷评分与MMSE评分(r=-0.272,P=0.002)、MoCA 评分(r=-0.256,P=0.004)、视空间与执行功能(r=-0.231,P=0.009)、注意力与计算力(r=-0.259,P=0.003)、语言(r=-0.192,P=0.031)、延迟回忆(r=-0.269,P=0.002)均呈负相关。CSVD 总负荷评分与命名、抽象及定向力无统计学相关性(P>0.05)。见表3。

表3 CSVD总负荷评分与认知功能的相关性
3 讨论
高血压病是散发性CSVD 最主要的可控制病因。长期高血压可以造成人体脑小动脉硬化,病理改变为脑小动脉脂质透明样变、玻璃样变或者纤维素样坏死,小动脉管壁僵硬管腔狭窄,收缩舒张调节功能障碍,导致脑组织慢性或者急性缺血,可表现为缺血性白质病变和腔梗;而另一方面,小动脉破裂可以表现为微出血和脑出血。因此高血压病合并脑血管病具有脑缺血和脑出血双重风险,如何评估双重风险对于预防及治疗方案的选择尤其是评估抗栓治疗的风险和获益,具有重要临床意义。
磁共振成像是目前临床评估脑小血管病的主要手段,既可以显示缺血改变如脑白质病变、近期皮质下小梗死、腔隙,又可以显示出血改变如微出血和脑出血。既往针对单一影像指标如脑白质病变、腔梗、微出血或血管周围间隙的研究,不足之处在于不能更全面评估患者整体风险[11-14]。CSVD 总负荷评分的优点在于总结了多种影像学表现的特点,可以反映整体脑功能损害,而且对脑卒中复发[15]及卒中后远期死亡率[16]有预测价值,是非常实用并且有效的神经影像学评估方法。STAALS 等[2]研究表明CSVD 总负荷与血压具有相关性,SHIM等[17]调查了患有认知功能障碍老年人的动态血压监测和磁共振成像,发现较高的血压,特别是较高的收缩压对CSVD 影响最重要,国内也有学者报告高血压是青年缺血性卒中患者CSVD 总负荷评分的独立危险因素[18]。但既往缺乏针对高血压性CSVD 患者的研究,本研究表明CVSD 总负荷重度组的收缩压、舒张压高于轻、中度组,logistic 回归分析显示高收缩压是CSVD 总负荷评分高的独立危险因素,反映了收缩压对CSVD 的影响更为突出,提示临床高血压病合并CSVD 患者的降压治疗尤其要关注收缩压的控制。NAM 等[19]研究发现,血总Hcy 水平升高与CSVD 的发展独立相关,而且在传统认为的总Hcy 正常范围内,也观测到总Hcy 与CSVD 的发展具有剂量依赖性。也有研究表明总Hcy 水平与CSVD 总负荷相关,对于具有风险遗传倾向的个体,可能需要降低Hcy 以降低CSVD 的风险和进展[20]。国内亦有研究发现血Hcy 是CSVD 总负荷的独立危险因素[21]。另有研究发现高血压和高Hcy 对CSVD 总负荷具有协同作用,H 型高血压是CSVD 的危险因素[22]。本研究发现高血浆Hcy 水平为高血压病合并CSVD 总负荷升高的独立危险因素,这和以往研究报道一致。因此根据本研究我们可以推测,对于高血压患者监测控制Hcy 水平可能有助于预防CVSD 的发生发展,有待于未来进一步研究。
既往关于CVSD 单一影像指标与认知关系的研究表明[23-26],反复LI 后可出现阶梯式认知功能下降,以执行功能减退为主;WML 主要累及脑室旁白质和深部脑白质,与执行、记忆力等认知相关;CMBs 的认知损害程度取决于病灶的数量和部位;EPVS则可以使信息处理速度降低、执行功能降低、血管性痴呆风险增加。而合并高血压的CVSD 患者颅脑广泛损害,通常多种影像学特征共存,引起更为广泛且严重的认知功能下降。UITERWIJK等[27]对130 例高血压患者进行了随访4 年的队列研究,发现CSVD 总负荷可以预测高血压患者4 年以上的认知功能下降,特别是执行功能下降。本研究表明重度组的MMSE 评分及MoCA 评分低于轻、中度组,进一步行相关分析显示CSVD 总负荷评分与MMSE 评分、MoCA 评分、视空间与执行功能、注意力与计算力、语言、延迟回忆呈负相关,说明CSVD总负荷与认知功能,特别是总体认知功能、视空间与执行功能、注意力与计算力、语言、延迟回忆的受损相关,因此推测CSVD 总负荷是高血压病合并CSVD患者认知功能障碍的预测因素。
综上所述,对于高血压病合并CSVD 患者,高收缩压和高血浆Hcy水平为CSVD总负荷升高的独立危险因素,CSVD 总负荷越高,认知功能越差,早期有效控制血压尤其是收缩压和血浆Hcy 水平,对预防高血压病合并CSVD 的发生发展、防治认知功能障碍、改善预后具有重要的临床价值。本研究的不足之处在于这是一项单中心、小样本的回顾性分析,且临床医师对于头颅MRI 的CSVD 总负荷评估存在一定主观性,有待于以后多中心且影像分析更客观的大型临床研究进一步探讨、验证。
