基于外科手术的肌瘤密闭旋切袋预防子宫肌瘤剔除术所致的组织播散种植效果及并发症研究*
2022-10-27卢淑芳欧阳晓玲
卢淑芳 欧阳晓玲 陈 晓
江西省安远县人民医院妇科 342100
子宫肌瘤是一种良性肿瘤,其中30~50岁女性发病率较高,由于该病早期无明显症状,若未及时发现并治疗,其在后续治疗过程中可能对患者的日常生活及身体健康造成一定影响[1-2]。目前子宫肌瘤发病机制不明确,性激素、正常肌层细胞病变等均会诱发子宫肌瘤[3]。现临床上以手术为主要治疗方式,传统开腹下行子宫肌瘤剔除术等均为主要手术方式,其中腹腔镜下行子宫肌瘤剔除术具有创伤小、出血较少等优点,但仍会出现并发症等情况,影响患者预后[4-5]。基于腹腔镜手术及自制肌瘤密闭旋切袋辅助下行子宫肌瘤剔除术则是将需要切除肌瘤置于自制密闭旋切袋内,形成一个密封环境,并借助粉碎机粉碎肌瘤组织,达到完整清除肌瘤组织的目的,但该手术预后效果、安全性等方面仍需行相关研究。基于此,本研究旨在观察基于外科手术的肌瘤密闭旋切袋预防子宫肌瘤剔除术所致的组织播散种植效果及并发症情况,现报道如下。
1 资料与方法
1.1 一般资料 选取本院2019年6月—2021年6月收治的子宫肌瘤患者60例为研究对象。纳入标准:(1)均符合《子宫肌瘤的诊治中国专家共识》[6]中相关诊断标准,并经盆腔超声等检查确诊为子宫肌瘤的患者;(2)均接受腹腔镜下治疗;(3)均意识清楚,无精神障碍类疾病者;(4)患者及家属均自愿并签署手术同意书。排除标准:(1)伴有肝肾或其他重大器官障碍者;(2)凝血功能障碍者;(3)伴有严重心脏类疾病导致手术不耐受者;(4)术中同时行子宫肌瘤剔除术以外的手术操作者;(5)患者处于妊娠或哺乳期;(6)伴有其他恶性肿瘤的患者;(7)患者无法坚持随访;(8)存在子宫手术史的患者。随机数表法将其分为观察组和对照组,每组30例。其中观察组患者年龄27~44岁,平均年龄(35.56±3.46)岁;病程4~18个月,平均病程(15.89±6.73)个月;肌瘤直径3.14~9.07cm,平均肌瘤直径(5.78±1.19)cm;肌瘤数目2.12~6.37个,平均肌瘤数目(4.14±1.33)个;肌瘤部位:浆膜下肌瘤10例、肌壁间肌瘤13例、黏膜下肌瘤7例。对照组患者年龄28~46岁,平均年龄(36.21±3.13)岁;病程3~20个月,平均病程(16.01±6.57)个月;肌瘤直径3.47~9.28cm,平均肌瘤直径(5.92±1.03)cm;肌瘤数目2.24~7.09个,平均肌瘤数目(4.24±1.54)个;肌瘤部位:浆膜下肌瘤9例、肌壁间肌瘤15例、黏膜下肌瘤6例。两组一般资料比较均无明显差异(P>0.05),有可比性。本研究经医院伦理委员会批准。
1.2 方法 两组患者均在饮食指导下控制饮食,告知患者术中会使用粉碎机进行肌瘤粉碎术,术后可能存在良性或恶性瘤体在腹盆腔内播散或种植危险及相关健康宣教,术前均行常规检查,清理患者阴道,并在术前30min置入导尿管。
对照组给予常规腹腔镜下行子宫肌瘤剔除术治疗,其具体步骤为:(1)协助患者取截石位,保持头底脚高的姿势,常规全麻后,在患者脐周部位做长度为1.0cm左右的切口,置入腹气针,建立压力为10~12mmHg(1mmHg=0.133kPa)的二氧化碳(CO2)气腹,采用四孔法的方式置入腹腔镜,结合术前超声等检查结果在镜下观察盆腔情况,确定肌瘤位置和数目,在患者下腹部的右侧麦氏点及左侧相对应位置取0.5cm切口进行穿刺,在左侧穿刺孔上8cm再取1cm穿刺孔,之后放入相应器械,仔细观察肌瘤大小、数量与子宫粘连情况,在子宫肌瘤周围部分注射垂体后叶素2U,使用单极电凝钩在肌瘤最明显部位进行切开分离,同时使用肌瘤钻将肌瘤牵引出来,并及时将部分肌瘤组织送往病理科进行病理学检查。完整切除肌瘤组织后,使用双极电凝钳对子宫创面行局部止血,使用可吸收线对瘤腔肌层、浆肌层行连续缝合。(2)子宫切口缝合完毕后,将左下腹上切口扩大至1.5~2cm,放置肌瘤粉碎器,在腹腔内粉碎肌瘤取出。观察手术创面是否存在渗血、出血等情况并进行相应处理,观察完毕,为患者置入引流管进行引流。常规缝合皮肤切口并结束手术。
观察组基于腹腔镜手术及自制肌瘤密闭旋切袋辅助下行子宫肌瘤剔除术治疗,其具体步骤为:(1)首先将橡胶手套的拇指、中指的指尖端用1-0丝线缝合留线待用。(2)协助患者取膀胱截石位,常规麻醉消毒铺巾后,同对照组采用四孔法进行穿刺,建立气腹,镜下观察盆腔内具体情况。在子宫肌层肌瘤底部注入2U垂体后叶素,后使单极电凝钩在肌瘤最突出的表面行纵向同等长度切口,依次切开子宫浆膜层、肌层,直至肌瘤假包膜,分离浆肌层至部分瘤体露出,使用子宫肌瘤钻对肌瘤组织进行牵拉,完整分离肌瘤组织后局部止血,缝合等步骤同对照组。(3)子宫切口缝合完毕后,左下腹上切口扩大至1.5~2.0cm,放入合适大小的鞘壳,将自制密闭旋切袋从左下腹上切口处置入腹腔内,将所有切除的肌瘤组织从袖口处放置于袋内,在该切口处将袖口牵拉出并套上肌瘤粉碎器,粉碎时利用丝线固定袖口和粉碎机接口处,防止粉碎时袖口脱落、漏气等情况发生。分别在右下腹和脐部切口处牵拉橡胶手套的中指、拇指的指尖端直至拉出腹腔外,使用剪刀横向剪掉指尖端1.0cm,分别将2个切口处的鞘壳套入指套内,用丝线将其固定在鞘壳上,防止脱落、漏气等情况发生,从而建立手套内再造密闭取瘤空间。(4)手套内气压仍维持在10~12mmHg,放入合适器械后,依次旋转、切割并取出橡胶套内的肌瘤组织标本。标本完全取出后,撤离腹腔镜和鞘壳,将右下腹和脐部自制密闭旋切袋封闭后,从左下腹将其取出。自制密闭旋切袋取出完毕后,再次放入腹腔镜,观察手术创面是否存在渗血、出血等情况并进行相应的处理,观察完毕,常规缝合切口处并结束手术。
1.3 观察指标 (1)围术期指标:观察并记录两组患者手术时间、术中出血量、肌瘤标本取出时间、术后排气时间及术后住院时间。(2)并发症发生情况:观察并记录两组患者术中周围脏器损伤及术后肠梗阻、切口感染、腹膜炎、尿潴留发生情况。(3)随访指标:患者于术后3个月、6个月时进行门诊随访,随访时患者进行常规妇科B超及相关妇科检查,统计患者肌瘤残留率、肌瘤复发率、肌瘤组织播散率及种植率。其中肌瘤残留率判定标准:术后超声检查次数有2次及以上并发现子宫处存在肿瘤的患者为肌瘤残留;肌瘤复发率判定标准:术后3个月行B超检查时未发现肌瘤存在,但术后6个月行B超检查时发现肌瘤存在的患者为肌瘤复发;肌瘤组织播散率及种植率:术后3个月行B超检查时未发现子宫其他部位存在肌瘤组织,但在术后6个月行B超检查时发现肌瘤组织不均匀散落在腹腔各个部位。
2 结果
2.1 围术期指标 两组患者手术时间、术中出血量、肌瘤标本取出时间、术后排气时间及术后住院时间比较,差异无统计学意义(P>0.05),见表1。
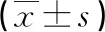
表1两组患者围术期指标比较
2.2 并发症发生情况 观察组患者术中周围脏器损伤发生率略低于对照组,但差异无统计学意义(χ2=0.268,P=0.301>0.05);观察组患者术后并发症发生率明显低于对照组,差异有统计学意义(χ2=5.455,P=0.020<0.05),见表2。

表2两组患者并发症发生情况比较[n(%)]
2.3 随访指标 观察组患者肌瘤残留率及肌瘤复发率均略低于对照组,但差异无统计学意义(P>0.05);观察组患者肌瘤组织播散率及种植率均明显低于对照组,差异具有统计学意义(P<0.05),见表3。

表3两组患者随访指标比较[n(%)]
3 讨论
子宫肌瘤属于临床上常见且多发的女性生殖系统疾病,该病以经量增多、经期延长、贫血等为其主要临床表现,近几年子宫肌瘤发病率不断增加,并呈现年轻化趋势,对患者生命安全具有一定威胁[7-8]。手术是这类患者首选治疗方法,但常规肌瘤剔除术后患者病情易反复,复发率较高,因此寻找新的手术方式对改善患者预后十分重要。本研究选择的手术方式则是在自制肌瘤密闭旋切袋辅助下进行常规手术操作,但由于该手术模式是一种新型手术方式,故仍需进行一些相关研究,了解该手术治疗效果及安全性。
本研究结果表明,两组患者手术时间、术中出血量、肌瘤标本取出时间、术后排气时间及术后住院时间比较无明显差异(P>0.05),提示常规腹腔镜手术与基于腹腔镜手术及子宫肌瘤剔除术治疗效果相当,均有利于患者术后恢复。究其原因在于观察组采用的手术方式借助了自制肌瘤密闭旋切袋辅助治疗,在使用过程中,需形成一个密闭环境,再对肌瘤组织进行切割粉碎,但对照组是在镜下直接对肌瘤组织进行切割粉碎,故观察组患者所用时间要多于对照组;而两组手术方法并无太大差异,故伤口大小也无太大差异,术中出血量及术后护理均也无明显差异,故两组术后排气时间及术后住院时间无明显差异。本研究结果显示,观察组患者术中周围脏器损伤发生率略低于对照组,但并无明显差异(P>0.05),而术后并发症发生率明显低于对照组(P<0.05)。这提示了基于腹腔镜手术及自制肌瘤密闭旋切袋辅助下行子宫肌瘤剔除术能明显减少患者并发症的发生,促进患者恢复。这是由于观察组自制密闭旋切袋内不仅可以粉碎肌瘤组织,密闭旋切袋外部也可保护无须切割的部位,减少术中周围脏器损伤,术中并发症也随之减少;而对照组是在镜下一边观察一边切割,主刀医师技术不熟练等原因会导致切割部位不准确,术中周围脏器损伤风险增加,切口创伤及局部感染风险增加,术后并发症也随之增加。本研究结果显示,观察组患者肌瘤组织播散率及种植率均明显低于对照组(P<0.05),表明基于腹腔镜手术及自制肌瘤密闭旋切袋辅助下行子宫肌瘤剔除术能有效降低肌瘤组织播散率及种植率,提高患者的生活质量。这是由于对照组使用手术方法在对肌瘤组织进行切割和取出标本时均可能存在遗漏,导致有细小肌瘤组织残存,促进肌瘤组织的扩散和播种。有研究表明[9-10],粉碎术治疗子宫肌瘤患者时,由于部分组织粉碎较小,遗留在患者腹腔内,会促进肌瘤组织在腹盆腔内播散和种植,导致患者复发。而观察组则借助自制密闭旋切袋,让粉碎组织全部保留在袋内,不易遗留在腹盆腔内,从而降低了肌瘤组织播散率、种植率,有利于患者预后和身体健康。
综上所述,基于外科手术的肌瘤密闭旋切袋预防子宫肌瘤剔除术所致的肌瘤播散种植能有效治疗子宫肌瘤患者,减少并发症的发生,降低肌瘤组织播散率及种植率,具有一定安全性,具有临床推广使用价值。
