青少年特发性脊柱侧凸矫形术后双下肢不等长的改善及风险因素
2022-10-26王庆雷
王庆雷
(郑州市骨科医院小儿骨科Ⅱ脊柱侧弯科,河南郑州 450000)
青少年特发性脊柱侧凸(adolescent idiopathic scoliosis,AIS)患者不仅有脊柱弯曲、胸廓畸形,同时可伴有双肩不等高和双下肢不等长(leg length discrepancy,LLD)等症状[1]。当AIS患者伴有LLD表现时,其站立、行走和外观形象均受到严重影响[2]。近年来,学术界关于AIS的讨论热点,集中于保守治疗、矫形手术方案、内植物材料等方面[3-5];但关于AIS患者行手术后双下肢LLD的改善情况及其风险因素,则少见临床报道。为此,本研究回顾性分析2015年1月-2018年1月收治的62例AIS患者临床和随访资料,目的在于:探讨AIS患者中LLD的发生情况和临床特征,并对矫形手术前后的LLD改善情况及其影响因素进行分析。
1 资料与方法
1.1 临床资料
此62例患者均符合以下纳入标准:①手术时年龄10~18岁;②予以一期全椎弓根钉后路三维矫正术;③术后随访不少于2年;④其手术前后及随访期间均有全脊柱X线片资料留存。排除标准:①有骨盆畸形或先天性髋关节畸形、下肢肿瘤或骨缺损等非脊柱侧凸原因导致的LLD;②有临床数据的重大缺失。62例中,男15例,女47例;年龄10~18岁,平均13.70岁;Risser征为0级8例,1级3例,2级3例,3级11例,4级22例,5级15例;Lenke分型:Ⅰ~Ⅲ型39例,Ⅳ型3例,Ⅴ~Ⅵ型20例。
1.2 手术方法
62例均接受后路全椎弓根螺钉系统行矫形内固定手术,具体的置钉策略参照侧凸类型、角度和脊柱柔韧度来制定。按标准术式置入椎弓根螺钉,待所有螺钉置入牢固后,装棒做矫形固定。若患者为胸椎过度后凸,先于凸侧置棒,以加压、旋棒进行矫形;若患者为平背型胸椎侧凸,先于凹侧置棒,以旋棒、顶椎椎体去旋转、原位平移校正、加压、撑开等方式,校正侧凸畸形并同时对胸椎后凸不足进行矫形。矫形棒安置良好、锁定后,植入对侧的支撑棒。双棒安装完毕,安置横向连接器,以增加双棒的稳定性。剪除棘突,椎板去皮质、制备植骨床,将剪除的棘突修整成骨粒并植入,若植骨量不足可混入人工骨。术后留置负压引流管,逐层缝合切口。术后3~5 d可佩戴支具尝试下地活动,支具佩戴时间为3个月。术后1年内不得从事剧烈活动。
1.3 研究方法
1.3.1 数据资料
统计62例患者的性别、年龄、Risser征、Lenke分型等临床资料;同时,测量其术前和术后2年的以下影像学参数:近胸弯、主胸弯和胸腰弯/腰弯Cobb角,冠状位平衡,躯干偏移,影像学双肩高度差(radiographic shoulder height,RSH),双侧股骨头高度差(height difference of bilateral femoral head,HDBFH)。其中,冠状位平衡:C7椎体重点垂线与骶骨中心垂线的距离;RSH:双肩部软组织影与经肩锁关节垂线交点水平线的高度差;躯干偏移:胸弯顶椎至相应胸廓平面中点的距离;HDBFH:双侧股骨头上缘水平切线高度差,若右腿>左腿,则记为负值,该指标主要用于评估LLD情况(以HDBFH≥5 mm为LLD的判定标准)。
1.3.2 研究方法
对62例AIS患者的临床资料、术前和术后2年的HDBFH数值变化进行分析;将手术前和术后2年的HDBFH变化值与患者年龄、Risser征,近胸弯和主胸弯、腰弯矫正度,冠状位平衡、躯干偏移等指标进行相关性分析,以探讨其影响因素。
1.4 统计学处理
所有数据均以SPSS 19.0统计学软件进行处理,计数资料采用卡方检验;等级资料采用秩和检验;计量资料以“均数±标准差”表示,采用t检验;相关度采用Pearson相关性分析或秩相关分析。P<0.05为差异有统计学意义。
2 结果
2.1 LLD的发生情况和临床特征
62例中,22例伴有LLD,发生率为35.48%;此22例中,12例左腿长于右腿,10例右腿长于左腿;其中HDBFH为5~9 mm者16例,≥10 mm者6例。将此22例列为LLD组;另40例列为非LLD组。表1可见:LLD组与非LLD组AIS患者的各项临床特征均未见显著的统计学差异(P>0.05),提示AIS伴LLD患者的临床特征与普通AIS患者并无明显区别。
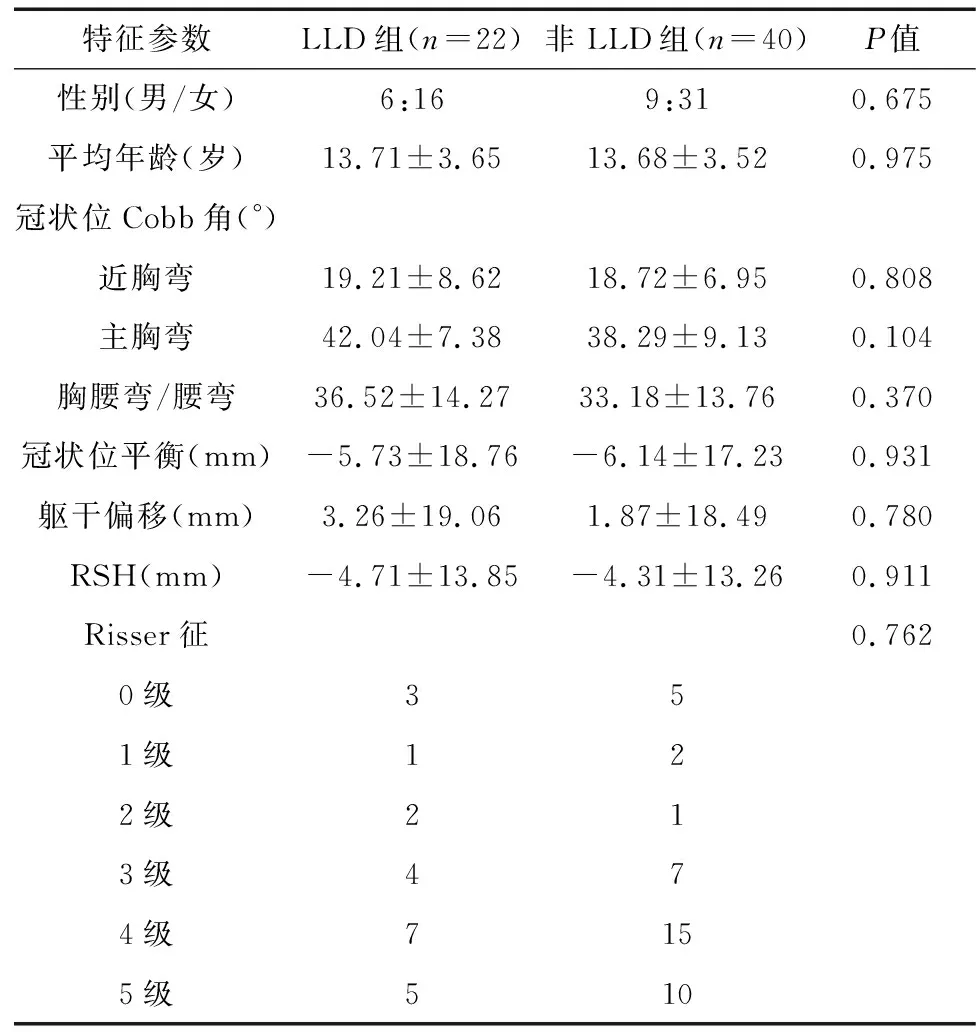
表1 LLD组与非LLD组AIS患者的临床特征分析
2.2 AIS患者术后的HDBFH矫正情况
表2可见:与术前相比,术后2年时62例患者的总体改善度、LLD组和非LLD组的改善度均有统计学意义(P<0.05),提示后路全椎弓根螺钉系统行矫形内固定手术有助于改善AIS患者的HDBFH数值,对AIS伴LLD患者具有良好的矫正效果。

表2 62例AIS患者术后的HDBFH矫正情况(mm)
2.3 影响LLD矫正度的风险因素
将LLD组患者手术前后的HDBFH差值作为矫正度数值,如表3所示:患者腰弯Cobb角的矫形程度和Risser征与其LLD矫正度明显相关(r=-0.617,-0.508;P=0.019,0.023);而年龄、近胸弯和主胸弯Cobb角矫正度、冠状位平衡、躯干偏移和术前RSH均与之无显著相关性(P>0.05)。
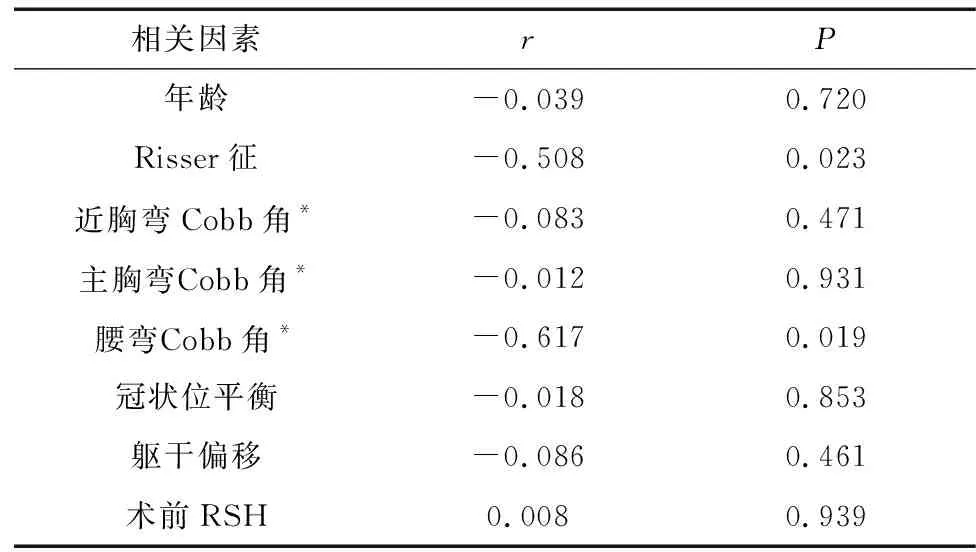
表3 影响AIS患者LLD矫正度的各项因素相关系数
3 讨论
AIS患者伴LLD时,因其姿势和步态的变化,导致其整体形象和自我认知均受到明显影响,不利于身心健康[2]。此外,若LLD未得到及时矫正,可引起脊柱应力分布异常,引发腰腿痛等不良结局。目前,LLD与脊柱侧凸的关系仍处于争论阶段,关于AIS患者伴LLD的临床特征分析、矫形术后LLD的改善情况及其风险因素分析,尚少见文献涉及。本研究的结论在有一定的临床参考价值。
本研究将LLD患者与非LLD的患者进行临床特征对比,两组的年龄、性别、Risser征、Lenke分型和侧弯角度、冠状位平衡、躯干偏移、RSH等资料均未见显著差异(P>0.05),说明上述因素对于AIS患者LLD的发生并无显著影响。此外,对比62例术前和术后2年的HDBFH变化情况,发现所有患者术后的HDBFH均得到了显著的矫正(P<0.05),这可能提示,AIS患者的LLD是由脊柱侧凸所引起的。骨盆倾斜可能是其关键原因。刘辉等[6]对重度成人特发性脊柱侧凸的骨盆形态学观察发现,患者骨盆已发生明显的狭长水平形态改变。由此可见,脊柱侧凸对骨盆的生物力学环境造成了显著影响,在AIS患者中可能尚未出现明显的骨盆形态变化,但其骨盆平衡度等指标或已有所改变。叶峰等[7]对36例AIS患者手术前后的脊柱-骨盆参数变化进行分析,发现骨盆入射角(PI)和骨盆倾斜角(PT)均得到了良好矫正,患者术后可通过PT的补偿,从而改善脊柱骨盆的平衡状态。在本研究62例AIS患者在矫形手术后,可能是通过改变骨盆倾斜状态等指标,从而使HDBFH得到了良好矫正。
本研究发现,腰弯矫正度和Risser征与患者术后LLD矫正度有密切相关性(P=0.019,0.023)。Risser征是判断脊柱侧凸患者骨骼生长潜能的重要指标,与LLD矫正度之间的r=-0.508,表明AIS患者手术后LLD的矫正效果可能与其骨骼生长潜能有负相关关系,当患者年龄增加、骨骼生长潜能逐渐丧失后,手术对LLD的矫正可能更为艰难。而关于腰弯矫正度所致的影响,r=0.617,呈显著的正相关关系。分析认为,当脊柱侧凸尤其是腰弯获得良好矫正后,有助于改善双下肢负荷的不对称性,减轻其负荷差异性,从而使LLD获得一定程度的改善。游国鹏等[8]对AIS患者步态运动学和足底压力特征分析的研究也证实,患者的双下肢负荷存在明显不对称性,主弯凹侧下肢支撑时的足底最大压力明显高于以主弯凸侧下肢支撑时(P<0.05)。
综上所述,AIS伴LLD患者的临床特征在总体上不具备特殊性,接受后路椎弓根钉棒矫正手术后,其LLD可获得良好的矫正。但其矫正度受到Risser征和腰弯矫正度的明显影响。
