术中细节护理对于髋关节置换患者下肢深静脉血栓形成的影响作用观察
2022-10-26任树凤
任树凤
( 天津市天津医院门急诊手术室,天津 300222 )
下肢深静脉血栓(DVT)指的是下肢静脉血管中的血液出现异常凝结,影响静脉回流,从而出现静脉血管阻塞。DVT是外科手术后发生率较高的一种术后并发症,术后患者可能会需要长期卧床,进而导致血液的高凝状态[1]。当DVT发生后,患者静脉回流会受到阻碍,从而引起患肢肿胀、感染、疼痛等临床症状表现,血栓脱落后会随着血液流动进入肺动脉、冠状动脉、主动脉、肾血管、脑血管等重要器官,易导致缺血性疾病的出现,从而增加患者死亡的风险[2]。髋关节置换术是临床上治疗股骨颈骨折、髋关节骨关节病等疾病的主要手术方式,但由于手术时间长、对患者造成的创伤大、术后恢复时间长,成为导致DVT形成的重要原因之一[3]。本研究旨在观察研究术中细节护理对于髋关节置换患者下肢深静脉血栓形成的影响作用,选取了2019年2月-2020年12月在我院行髋关节置换术的患者90例,分别给予一般性护理与术中细节护理方式辅助其治疗,现报告如下。
临床资料
1 一般资料:本研究选取了2019年2月-2020年12月在我院行髋关节置换术的患者90例,采用随机的方法将其分为观察组和对照组,每组45例患者。其中对照组男性患者有25例,女性患者有20例;年龄29-65岁,平均年龄为(34.95±4.41)岁;患病类型:髋关节骨折、股骨颈骨折、髋关节骨关节炎分别为16例、12例、17例;病程在1-5年,平均病程为(2.81±0.63)年;手术类型:全髋关节置换术、半髋关节置换术分别为20例、25例。观察组男性患者有26例,女性患者有19例;年龄28-66岁,平均年龄为(35.13±3.97)岁;患病类型:髋关节骨折、股骨颈骨折、髋关节骨关节炎分别为15例、12例、18例;病程1-4年,平均病程为(2.66±0.59)年;手术类型:全髋关节置换术、半髋关节置换术分别为19例、26例。患者均知情同意本研究且经过本院伦理委员会批准,对2组患者年龄、性别比例、患病类型、手术类型、病程等基本资料进行分析,发现2组差异无统计学意义(P>0.05)。(1)纳入标准:①于我院行全髋关节或半髋关节置换术;②术前患者各项生命体征正常;③临床资料完整,自愿签署知情同意书。(2)排除标准:①合并严重的心血管类疾病;②合并恶性肿瘤;③凝血功能、免疫功能系统出现异常;④意识模糊或合并精神疾病;⑤合并认知功能障碍或语言功能障碍,无法良好配合研究。
2 方法:给予对照组患者髋关节置换术中的常规护理[4],具体包括:①保持室内恒温25℃左右,湿度保持在55%左右;②手术过程中协助手术医生摆放患者手术体位,保证患者处于较为舒适、方便的体位;③术中注意对患者下肢温度的观察,采取必要的保暖措施;④随时注意患者手术过程中血压、心跳、脉搏、呼吸等生命体征的情况。对于DVT的预防在手术结束后开始采取相关措施。观察组在对照组常规护理的基础上给予观察组患者髋关节置换术中细节护理。(1)术前护理:患者入院后对其进行肾功能、血细胞沉降、血液黏度、凝血功能等术前常规检查,若发现异常情况则需及时报告医生并采取相应治疗措施;评估患者病情和心理状态,基于评估结果制定针对性的护理干预方案,术前对患者进行访视,向患者及其家属详细讲解疾病相关知识、手术的基本流程和手术目的、需要注意的相关问题以及术后护理流程,在缓解患者对于手术的紧张焦虑等心理压力的同时尽量提高患者及其家属对治疗和护理的重视度和配合度;对于接受皮牵引的患者,应尽量注意减少因牵拉过度导致的皮肤压迫,以预防压疮出现;对于接受骨牵引的患者,应鼓励患者在牵引中被动或主动进行踝关节和股四头肌运动,以预防下肢血液瘀滞导致的DVT出现;叮嘱患者术前8小时禁止饮食[5-6]。(2)术中护理:设置适宜的手术室温度和湿度,准备好保温杯、体位垫和复温毯放置在手术床下,术中用温热毛毯覆盖住患者身体,特别是下肢,防止患者身体热量流失过快,从而引发静脉淤堵;在患者上肢血管处建立静脉通路,从而预防输液不畅、渗漏、高渗糖输注等情况出现;如需开放下肢静脉通道,术前需进行留置针处理,如要行上肢静脉穿刺技术,须尽量降低穿刺损害患者血管管壁的可能性[7],须由相对有经验的医护人员操作,如有必要进行刺激性药物的注射,则须将药物与生理盐水配比之后缓慢注射进入其血管;保证术中各仪器设备、药物等配备齐全,做好各项安排,保证手术各环节中医护人员配合效率,进而防止因手术耗时过长导致其HR降低,并在手术进行的过程中对病人的各项身体指标采取实时的监控措施,特别是防止D-二聚体水平的骤然升高[8];及时帮助患者根据手术需要进行体位的调整,减少神经压迫,减少手术出现创伤情况;保证手术无菌的环境和操作技术,进一步维护患者的血管组织,避免下肢深静脉血栓形成;当进行股骨头修整、扩髓、髓臼等手术操作过程中患者出现出血量增多时,需要及时进行血容量补充,当进行骨水泥操作中患者出现血压下降时,需要及时且充分给氧,尽可能避免下肢深静脉血栓的出现。(3)术后护理:术后密切观察患者血压、心跳、脉搏、呼吸等生命体征的变化情况,帮助患者患者保持30°的外展中立位并保证引流管的通畅;仔细观察患者术后患肢的肿胀情况、皮肤颜色和感觉运动情况,定期测量患者体表温度,若发现患者有患肢肿胀、浅静脉曲张、下肢疼痛等现象出现时,需及时报告主治医生并进行对症处理;鼓励患者术后早期下床活动,帮助患者循序渐进地进行肢体功能康复锻炼,叮嘱患者定期回院复查,注意髋关节功能的康复情况。
3 护理效果评价指标:本研究针对2组患者,观察其术后下肢深静脉血栓形成情况,并对比分析其术后发生不良反应的概率、术后感染率及中重度水肿发生率。其中下肢水肿的诊断标准如下:患者患肢无疼痛,膝下10cm处增粗范围<20mm,下肢肤色和皮肤温度均正常为无水肿;患者患肢轻微疼痛,膝下10cm处增粗范围在21-40mm,下肢肤色和皮肤温度均正常为轻度水肿;患者患肢明显疼痛,膝下10cm处增粗范围在41-80mm,下肢肤色略微改变,下肢皮肤温度略微升高为中度水肿;患者患肢严重疼痛,膝下10cm处增粗范围>80mm,下肢肤色明显改变,下肢皮肤温度明显升高为重度水肿。
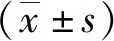
5 结果
5.1 2组患者在术中及术后下肢深静脉血栓形成情况对比:针对观察组和对照组在术中以及术后发生DVT 的情况进行统计,发现观察组患者在术中及术后的DVT 的总形成率为4.44%,对照组患者在术中及术后的DVT 的总形成率为26.67%,观察组明显较对照组低,其P值<0.05,差异具有统计学意义。详见表1。
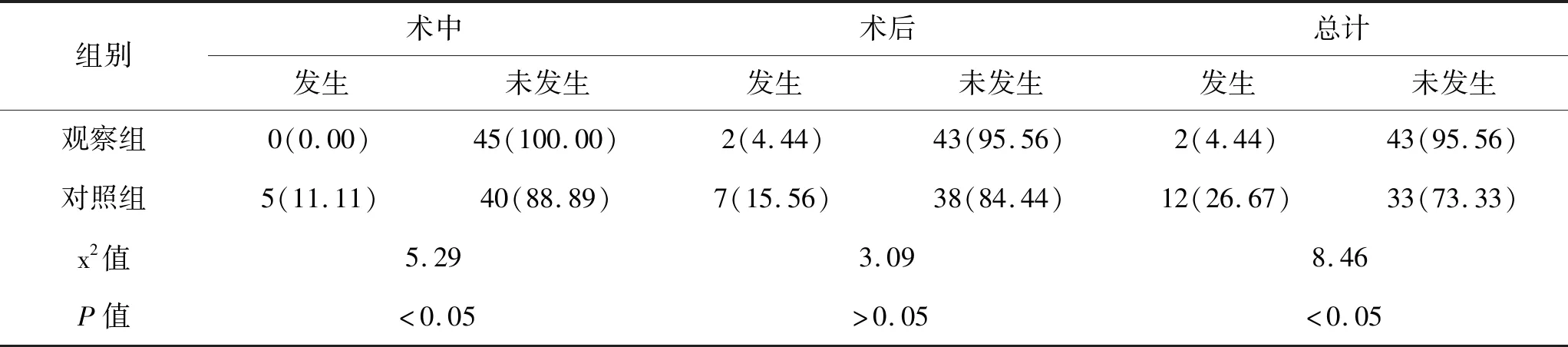
表1 2组患者下肢深静脉血栓形成情况对比(n,%,n=45)
5.2 2组患者术后发生不良反应的概率、在术后的感染率及中重度水肿的发生概率对比:对比分析观察组和对照组在术后发生不良反应的概率、在术后的感染率及中重度水肿的发生概率,发现观察组术后发生不良反应的概率和中重度水肿的发生概率分别为6.67%和0.00%,对照组术后发生不良反应的概率和中重度水肿的发生概率分别为26.67%和13.33%,观察组发生不良反应的概率和中重度水肿的发生概率均明显低于对照组,其P值<0.05,差异具有统计学意义;观察组术后感染发生率为2.22%,对照组术后感染发生率为11.11%,观察组和对照组在术后感染情况方面,无明显差异(其P值>0.05)。详见表2。
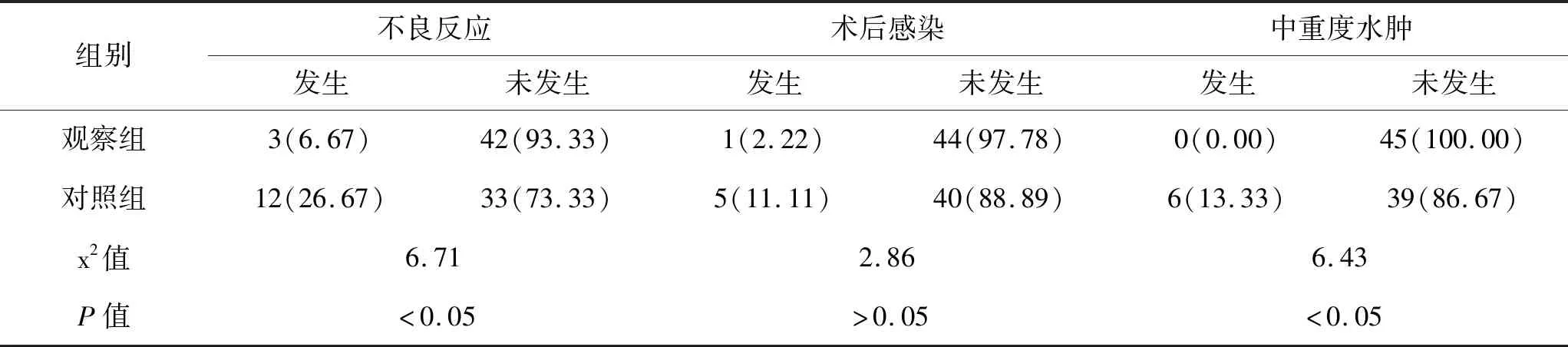
表3 2组患者术后不良反应、术后感染及中重度水肿的发生概率对比(n,%,n=45)
5.3 2组手术情况的比较:观察组患者平均手术时间为(130.48±23.59)分钟,术中平均出血量为(133.58±30.46)ml,术中平均输液量为(1415.67±46.82)ml,术中平均输血量为(125.76±20.45)ml;对照组患者平均手术时间为(142.31±28.76)分钟,术中平均出血量为(200.42±31.76)ml,术中平均输液量为(1420.81±43.47)ml,术中平均输血量为(202.69±23.66)ml,2组患者平均术中输液量差异无统计学意义(t=0.540,P=0.591),观察组患者平均手术时间、术中平均出血量和输血量明显少于对照组患者(t=2.133、10.189、16.502,P=0.036、0.000、0.000),差异显著具有统计学意义。
讨 论
髋关节置换术属于现代医学中骨科治疗较为成熟的一种方式,其手术全程相对而言较为安全可靠,能够及时针对髋关节的病灶进行治疗,使得病人较快地恢复其关节的运动功能,同时能够有效地减轻病人的关节痛,矫正病人的关节部位的畸形,是临床上应用极广的治疗手段[9]。但是在进行髋关节置换术后,有一部分的患者会出现D -二聚体水平的上升情况,也容易出现手术过程中因麻醉不当或者因手术相关操作失误,而引发的血管壁损伤、静脉血流堵塞乃至深静脉血栓[10],影响了患者手术完成后的治疗的效果,降低其生活水平和生活质量,也不利于患者的预后[11]。术后导致下肢深静脉血栓出现的原因主要有身体创伤、血液状态变化、外界刺激等,有资料显示髋关节置换术后患者出现下肢深静脉血栓的概率可达40%。因此在髋关节置换术中应做好护理预防工作,尽可能减少术后患者下肢深静脉血栓的发生风险。手术前后护理人员应随时注意液体输入量,尽量避免患者出现身体脱水导致的血液黏度提高的情况出现。对于外伤患者和骨折患者来说,其凝血因子不仅会出现异常的活跃,患者不良的心理情绪也会对其凝血功能产生影响,如果血液无法正常循环则会引起血小板和红细胞的大量聚集,再加上外界刺激和血管创伤的影响,极大的增加了患者出现深静脉血栓的危险。有研究表明,近期减少高脂肪食物的摄入虽然与患者血脂无关,但能够减少患者血液中脂肪的含量,所以术前2天需叮嘱患者避免使用脂肪含量较高的食物。另外,术前8小时由于需要禁食禁水,这也会导致患者血液浓稠度的增加,所以除此时间段外要叮嘱患者需大量饮水。手术室中的护理需重点关注室内温度、血管损伤和出血控制等方面,保证手术室温度并加强对患者体温的维持,可以起到预防患者血管急剧扩张或收缩等情况的出现;熟练掌握手术的流程才能配合好医生的工作,从而保证手术的顺利进行;手术结束后医护人员的注意力可能会稍微放松,但患者此时刚经历了长时间的手术,血液粘稠度上升、血液流动速度减慢,易出现深静脉血栓,而血栓一旦脱落则可能会对患者的生命安全造成极为严重的威胁。所以,对于髋关节置换术患者来说,要加强术前、术中及术后的细节护理,才能充分预防术后下肢深静脉血栓的形成,从而保证患者的治疗效果和预后生活质量。
本次研究旨在观察研究术中细节护理对于髋关节置换患者下肢深静脉血栓形成的影响作用,选取了2019年2月-2020年12月在我院行髋关节置换术的患者90例,分别给予一般性护理与术中细节护理方式辅助其治疗。特别是观察组的手术病人,还针对各方面进行术中细节护理:如适时安慰和鼓励患者,防止患者应激反应,及时对患者进行心理方面的辅导教育,缓解其焦虑紧张情绪,掌控其心理趋势,从而有利于手术的良性进行;做好患者在手术期间的保暖工作,注重人体温度保护,给予温热毛毯覆盖住患者身体,特别是下肢,防止患者身体热量流失过快,从而引发静脉淤堵;加强体位调整,减少神经压迫,减少手术出现创伤情况;保证术中各仪器设备、药物等配备齐全,做好各项安排,保证手术各环节中医护人员配合效率;保证无菌操作,减少手术失误,进而防止患者出现因血液黏性过高等状态引发的下肢深静脉血栓现象[12]
研究发现观察组患者在术中及术后的DVT 的总形成率为4.44%,观察组患者在术中及术后的DVT 的总形成率为26.67%,观察组明显较对照组低,其P值<0.05,差异具有统计学意义。此结果表明,术中细节护理能够有效减少因麻醉不当或者因手术相关操作失误,而引发的DVT现象。另外,观察组在手术完成后发生不良反应的概率和中重度水肿的概率分别为6.67%和0.00%,对照组在手术完成后发生不良反应的概率和中重度水肿的概率分别为26.67%和13.33%,观察组发生不良反应的概率和中重度水肿的概率均明显低于对照组,其P值<0.05,差异具有统计学意义;观察组术后感染发生率为2.22%,对照组术后感染发生率为11.11%,观察组和对照组在术后感染情况方面,无明显差异(其P值>0.05)。观察组患者平均手术时间为(130.48±23.59)分钟,术中平均出血量为(133.58±30.46)ml,术中平均输液量为(1415.67±46.82)ml,术中平均输血量为(125.76±20.45)ml;对照组患者平均手术时间为(142.31±28.76)分钟,术中平均出血量为(200.42±31.76)ml,术中平均输液量为(1420.81±43.47)ml,术中平均输血量为(202.69±23.66)ml,2组患者平均术中输液量差异无统计学意义(t=0.540,P=0.591),观察组患者平均手术时间、术中平均出血量和输血量明显少于对照组患者(t=2.133、10.189、16.502,P=0.036、0.000、0.000),差异显著具有统计学意义。此结果表明一般性的常规护理方式相较于术中细节护理方式,难以降低病例的术后不良反应及中重度水肿发生率,包括皮炎、溃疡、色素沉淀等现象。此类不良反应不利于患者的预后发展,导致患者恢复期延长和滞后,降低了其生活质量,无形中增加了患者及其家属的各方面负担。术中细节护理通过各方面的预防措施,有效降低了患者术后下肢深静脉血栓的发生率并减轻了下肢水肿的严重程度,同时通过减少手术时间和术中出血量还能有效降低术后下肢深静脉血栓的发生风险。所以,应在临床进一步推广术中细节护理辅助治疗,进而及时有效地减少患者术中及术后痛苦,减少治疗时间,提升治疗满意度,促进医患关系的和谐正向发展。
综上所述,在手术期间采取细节护理能够有效地减少行髋关节置换术的患者形成下肢深静脉血栓的可能性,降低患者在术后发生不良反应的概率,尽量避免术后中重度水肿情况的发生,提升患者术后生活质量,缩短术后恢复期,预后效果优良,对骨科治疗具有积极意义,值得临床上进一步推广和应用。
