分析早期营养支持策略对早产儿神经行为发育、体格发育的影响
2022-10-26刘杨天津市滨海新区塘沽妇产医院儿科天津300450
刘杨(天津市滨海新区塘沽妇产医院儿科,天津 300450)
早产儿是指妊娠28 周至不满37 周期间分娩的新生儿,其病因与孕妇年龄、不良生活方式、羊水过多等因素相关。早产儿与足月儿相比,各个器官尚未发育成熟,容易发生胃容量小、吸吮力差,往往有哺乳困难等表现,极有可能因营养摄取不足造成神经行为发育、体格发育迟缓[1]。因此,早产儿娩出后给予营养支持对于促进早产儿生长发育至关重要。通常情况下,临床多采用常规营养支持策略为患儿补充营养,包括母乳喂养、补充早产配方奶等,当肠内营养效果欠佳时才会选择肠外静脉营养,此时早产儿可能已出现生理性体重下降,干预效果并不理想。早期营养支持策略指在早产儿出生后早期采取静脉营养支持,满足早产儿营养需要,从而促进其生长发育的干预方式[2]。为探析早期营养支持策略对于早产儿的应用价值,本研究选择2019 年5 月至2021 年5 月92 例患儿予以分组干预。报道如下。
1 资料与方法
1.1 一般资料 选取2019 年5 月至2021 年5 月于本院就诊的92 例早产儿,按营养支持时间的不同将其分为观察组和对照组各46 例。本研究经本院医学伦理委员会审批通过。观察组中男26 例、女20 例;胎龄28~35(31.41±2.10)周;分娩方式:顺产28 例、剖宫产18 例。对照组中男25 例、女21 例;胎龄28~36(31.63±2.12)周;分娩方式:顺产29 例、剖宫产17 例。两组一般资料比较,无显著差异(P>0.05),具有可比性。
1.2 纳入与排除标准(1)纳入标准:①胎龄≥28 周,且<37 周;②皮肤绛红、水肿,且耳壳软、耳舟不清;③指(趾)甲未达指(趾)端,足纹不清并≤足掌1/3;④胎儿娩出后24h 内就诊。(2)排除标准:①先天性消化道畸形;②出生后不能建立有效自主呼吸,有紧急复苏治疗史;③血培养分离出致病细菌。
1.3 方法
1.3.1 对照组 给予常规营养支持策略:入院完善各项检查后,在病情允许的情况下,尽早进行肠内营养支持,对于吸吮、吞咽与呼吸功能协调的早产儿,营养支持以母乳为首选,新生儿科护士应为乳母提供饮食指导,嘱其注意膳食均衡;无法母乳喂养或母乳分泌量不足时,可选择早产儿配方奶粉;对吞咽功能不协调、吸吮能力差的早产儿,可由母亲挤出乳汁,存放于储奶袋中,经管饲喂养;肠道喂养无法满足早产儿营养需求时,可为早产儿提供静脉营养支持,注意与早产儿出生时间间隔3 天。均持续干预至矫正胎龄8 周。
1.3.2 观察组 给予早期营养支持策略,即早产儿出生后12 h 给予静脉营养支持,静脉营养方案量为氨基酸、脂肪乳、葡萄糖三联方案,根据早产儿体重决定注射剂量,具体如下(1)小儿专用氨基酸:起始剂量1.5~2.0 g/(kg·min),以0.5 g/(kg·min)速度适当增加,最大剂量不超过3.5~4.0 g/(kg·min)。(2)20%脂肪乳:起始剂量1.0 g/(kg·min),以0.5 g/(kg·min)速度适当增加,最大剂量不超过3.0 g/(kg·min)。(3)葡萄糖:起始剂量4~8 mg/(kg·min)以1~2 mg/(kg·min)速度适当增加,最大剂量不超过11~14 mg/(kg·min)。上述静脉营养支持均为1 次/d,控制肠外营养支持的热量为80~100 kcal/(kg·d),确保输注的营养液能够满足早产儿代谢、生长发育需要的营养。均持续干预至矫正胎龄8 周。
1.4 临床观察指标 分别于干预前(出生当日)、干预后(矫正胎龄8 周)对两组进行如下评估:(1)神经行为发育,采用新生儿行为神经测定(NBNA)予以评估,该表有行为能力、被动肌张力、主动肌张力、原始反射和一般估价5 个项目20 个条目,每条目均以0~2 分计分,评分越低提示神经行为发育越差[3]。(2)体格发育,记录两组身长、体重(空腹)、头围。(3)并发症:记录两组干预期间发生的并发症,包括呼吸窘迫综合征、坏死性小肠结肠炎、肺出血、低血糖,统计总发生率。
1.5 统计学处理 采用SPSS 22.0 统计学软件进行数据处理。计量资料符合正态分布,采用()表示,行t 检验;计数资料采用例(百分率)表示,行χ2检验。P<0.05 表示差异有统计学意义。
2 结果
2.1 两组干预前后NBNA 评分比较 干预前,两组NBNA 各项评分比较,差异无统计学意义(P>0.05);干预后,观察组NBNA 中行为能力、被动肌张力、主动肌张力、原始反射和一般估价评分均高于对照组,差异有统计学意义(P<0.05)。见表1。
表1 两组干预前后NBNA 评分比较(,分)
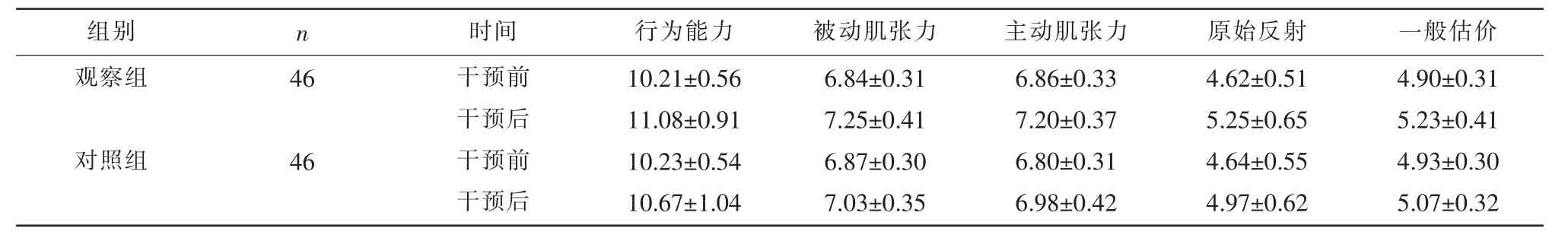
表1 两组干预前后NBNA 评分比较(,分)
2.2 两组体格发育情况比较 干预前,两组身长、体重、头围比较,差异无统计学意义(P>0.05);干预后,观察组身长长于对照组,体重重于对照组,差异有统计学意义(P<0.05);干预后,两组头围均大于干预前,但组间比较,差异无统计学意义(P>0.05)。见表2。
表2 两组体格发育情况比较()

表2 两组体格发育情况比较()
2.3 两组干预期间并发症发生情况比较 观察组并发症发生率低于对照组低,但差异无统计学意义(P>0.05)。见表3。
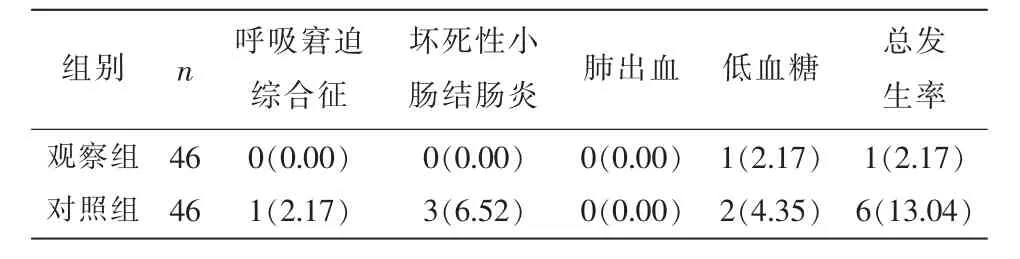
表3 两组干预期间并发症发生情况比较[n(%)]
3 讨论
胎儿的生长发育可细分为三个阶段,第一个阶段指妊娠17 周前,该阶段的胎儿生长以细胞增殖为主,第二个阶段指妊娠17~32 周,此时胎儿生长以细胞体积增大为主,第三个阶段指妊娠32 周后,胎儿的器官系统发育速度加快[4]。因此,与足月儿相比,早产儿的全身各系统发育尚未成熟,尤其是消化及神经系统,绝大多数患儿吸吮能力差,甚至无吞咽反射,可能导致母乳喂养困难、溢乳,容易诱发营养不良,一定程度影响其神经行为及体格发育速度[5]。此外,早产儿抵抗力弱,易发生感染、肺功能障碍等,营养不良会进一步降低其免疫力,增加并发症发生风险。由此可见,及时予以足量的营养支持对于促进早产儿生长发育、降低并发症风险十分必要。
常规营养支持含有母乳喂养、配方奶、管饲喂养等,以肠内营养支持为主,且需要观察一段时间,确认早产儿体重无明显增长后给予静脉营养支持。尽管优先采取肠内营养支持有助于刺激早产儿的吞咽、吸吮功能,但该营养支持策略往往需要在早产儿出生4~8 天后才能满足早产儿短期生长发育所需的营养需求,干预效果欠佳。与常规营养支持不同的是,早期营养支持策略以肠外营养支持为主,营养液经静脉注射后可以直接进入血液循环,消化系统未完善的早产儿也能达到快速补充营养的干预效果[6]。
叶庆红等[7]学者将86 例早产儿随机分为观察组与对照组,对照组采取常规营养支持,观察组在此基础上采取早期营养支持,并在矫正胎龄40 周后采用NBNA 检测早产儿神经行为能力,结果显示观察组NBNA 评分高于对照组,差异有统计学意义(P<0.05)。本研究结果显示,观察组干预后的NBNA 各项评分均较对照组高(P<0.05),这表示早期营养支持策略可以有效促进早产儿神经行为发育,与叶庆红等学者的研究报道基本一致,其原因分析如下:新生儿的神经系统发育不仅与家族性遗传因素、子宫内的发育状态有关,还与出生体重、机体免疫力及出生后营养物质补充等相关。常规营养支持的途径包括口服、经导管输入早产儿需要的营养物质,在营养支持的过程中,营养素能够直接经胃肠吸收、利用,符合生理规律。但由于早产儿消化系统发育尚未成熟,胃肠吸收能力差,给予营养支持的过程中容易出现呛咳、腹泻、腹胀等胃肠道不适症状,需要长期、连续供应与补充营养,方可达到营养平衡状态,不利于早产儿神经行为发育[8]。早期营养支持则侧重于从静脉供给早产儿生长发育所需要的营养要素,例如热量、氨基酸等。其中,氨基酸是合成蛋白质、生物胺类必须的物质,氨基酸经静脉注射参与血液循环时,会生成谷氨酸、天冬氨酸等衍生物,并被快速转运至脑组织,储存于神经元中,氨基酸及其衍生物参与人体神经传递过程以及中枢神经系统代谢,从而有效补充大脑营养,由此促进早产儿神经行为发育[9]。与此同时,本研究结果显示,干预后,观察组身长均高于对照组,体重重于对照组(P<0.05),这表明早期营养支持策略有助于加快早产儿的体格发育。脂肪酸是机体不可缺少的营养素,也是人体主要能源物质。临床实践表明,每1 g 葡萄糖能够产生16.7 KJ 热能,故葡萄糖是人体主要热量来源。采用早期营养支持策略将脂肪乳、葡萄糖输注于早产儿体内,两者均可以与血液中的氧分解为二氧化碳、水,并释出大量能量,以此维持与恢复机体体格发育必需的脂肪酸水平,满足其生长能量需求[10]。本研究结果显示,两组干预后的头围较干预前大,但组间差异无统计学意义(P>0.05),这提示早期营养支持策略对早产儿的头围影响较小,究其原因为头围往往反映脑、颅骨的发育程度,其大小与脑发育有关,与营养状态关系并不密切。此外,本研究结果显示,观察组并发症发生率较对照组低,但两组比较,差异无统计学意义(P>0.05),这说明对于早产儿而言,早期营养支持策略可以减少并发症发生。早产儿的并发症大多与免疫力低下相关,而消化系统功能不全可能造成微量元素缺乏,进一步降低其抵抗力。采取早期营养支持策略,将葡萄糖等易被吸收的营养物质注入血液中,能够快速补充器官发育所需的营养以及微量元素,以此提高早产儿免疫功能,降低并发症发生风险[11]。需要注意的是,肠外营养支持虽然能够经静脉途径供给营养物质,满足机体代谢与发育需要的营养,但长期置管存在胆汁淤积、肠道性感染等并发症风险,故应尽快恢复胃肠喂养[12]。
综上所述,早期营养支持策略能够促进早产儿神经行为发育以及体格发育,还能够减少并发症发生。
