60 例婴幼儿痰培养肺炎克雷伯菌分离及耐药性变迁分析
2022-10-26徐小明甘招兰宁都县人民医院检验科宁都县城南医院江西宁都34800
徐小明,甘招兰(.宁都县人民医院检验科;.宁都县城南医院,江西 宁都 34800)
婴幼儿由于年龄小,免疫系统发育尚不完善,因而极易受到病原菌的感染与侵害,进而引发肺部感染、败血症等严重疾病甚至导致死亡。肺炎克雷伯菌(KP)是常见的呼吸道致病菌之一,其存在于人体上呼吸道和肠道,当人体抵抗力低下时,可能会经呼吸道进入肺导致肺大、小叶病变,引发原发性肺炎[1]。肺炎克雷伯菌容易产生超广谱β-内酰胺酶和头孢菌素酶(AmpC 酶),对常用的β-内酰胺类抗生素产生严重的耐药作用,导致抗生素药物失去效用[2-3]。深部呼吸道分泌物培养是检测呼吸道感染病的常用方法,痰液培养出致病菌后可对菌种进行鉴定继而分理出相应病原菌,常与药敏试验一起进行,检出菌的药敏试验结果与耐药变迁对指导临床用药意义重大[4],因此本研究对本院2018 年1 月至2021 年12 月收治的60 例肺炎婴幼患儿深部痰标本进行病菌株分离,分析KP 的检出率,以及菌株对β-内酰胺类抗生素的耐药情况、耐药变迁,以期为临床合理用药,降低抗生素耐药性的发生提供指导。报道如下。
1 资料与方法
1.1 一般资料 选取2018 年1 月至2021 年12 月我院收治的60 例肺炎婴幼儿,其中男39 例、女21 例;年龄2 个月~3 岁,平均1.5 岁。纳入标准:(1)年龄范围0~3 岁,男女均可;(2)患儿监护人对本研究知晓并同意。排除标准:(1)不能完整获取患儿的就诊资料;(2)过敏体质患儿。
1.2 方法 患儿入院后进行痰液标本采集,严格按照实验室操作规范进行,标本采集方法:监护人协助患儿取抱侧卧位,患儿头微仰,面朝操作者,家属固定患儿的双手和头,经鼻腔轻轻送入吸痰管,感觉到有阻力的时候动作轻柔调整吸痰管角度,进入约6 cm 左右时的位置为鼻后孔,当患儿哭闹、呛咳的时候会厌会打开,再慢慢插入吸痰管,约15~20 cm 时进入支气管(患儿若不能配合采集,则采用水合氯醛灌肠进行催眠),此时边往外拔吸痰管(提拉旋转式)边抽吸,取喉深部负压吸引痰标本(约0.5~1 ml),将标本置于无菌容器内送检。菌株的培养分离与鉴定按照《全国临床检验操作规程》[5]进行,使用法国梅里埃公司生产的全自动微生物分析仪(型号VITEK32)及配套的试剂进行病原菌鉴定,药敏试验采用纸片琼脂扩散法(K-B 法),按照美国临床和实验室标准协会(CLSI)的标准[6]对药敏结果进行判断,对照实验结果判断为中介(I)、敏感(S)、耐药(R)。质控菌株包括肺炎克雷伯菌ATCC35218,铜绿假单胞菌ATCC27853。
1.3 统计学处理 数据采用SPSS 21.0 统计学软件进行处理。计量资料采用()表示,行t 检验;计数资料采用例(百分率)表示,行χ2检验;婴幼儿KP 感染危险因素分析采用Logistic 分析。P<0.05 表示差异有统计学意义。
2 结果
2.1 婴幼儿深部痰培养菌株分布比较 本院婴幼儿2018 年、2019 年、2020 年、2021 年深部痰培养分离KP 的比率分别为28.57%(4/14)、31.25%(5/16)、33.33%(5/15)、40.00%(6/15)。见表1。
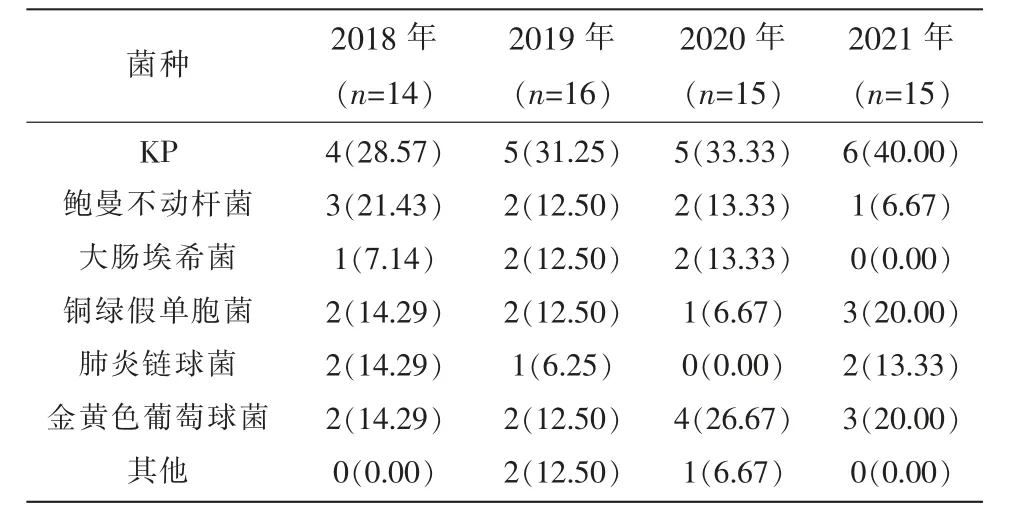
表1 2018 年至2021 年婴幼儿深部痰培养菌株分布比较[n(%)]
2.2 KP 对β-内酰胺类抗生素的耐药率分析 KP对三代头孢(头孢曲松)、四代头孢(头孢吡肟)、酶抑制剂(氨苄西林/舒巴坦)、碳青霉烯类(亚胺培南)耐药率均呈上升趋势;KP 对二代头孢(头孢西丁)耐药率呈下降趋势,耐药率峰值为2018 年,耐药率为100.00%;四年内,KP 对一代头孢、二代头孢及酶抑制剂的耐药率均处于较高水平;碳青霉烯类(亚胺培南)的耐药率峰值为2021 年的50.00%,2020 年亦达到40.00%。见表2。

表2 KP 对β-内酰胺类抗生素的耐药率[n(%)]
2.3 婴幼儿KP 感染危险因素分析单因素分析 显示,机械通气/人工气道、使用抗菌药物时间>7 d、住院时间>7 d、应用激素类药物、有创操作、留置导管、应用过碳青霉烯类抗生素等是婴幼儿KP 感染的危险因素(P<0.05);将单因素分析有统计学差异的结果采用多因素Logistic 分析显示,机械通气/人工气道、应用过碳青霉烯类抗生素是KP 发生的危险因素(P<0.05),见表3、4。

表3 婴幼儿KP 感染单因素分析
3 讨论
KP 是革兰阴性杆菌的一种,普遍存在于自然界中,健康人的肠道、皮肤、咽喉等部位均有无症状携带,当机体免疫力降低时可致个体呼吸道感染、尿路感染等,该种病原菌是医院获得性感染、新生儿败血症及重症监护病房患者呼吸机相关性肺炎发生的主要原因之一[7]。随着肺炎感染率的升高,抗生素的用量也随之增加,婴幼儿由于肝脏解毒系统发育尚未完善,对药物毒副作用较大的抗生素(如喹诺酮类、氨基糖苷类)不耐受,可导致肾毒性、骨骼发育停止等损伤,影响患儿成长,因而国家限制该类抗生素的使用[8]。而β-内酰胺类抗生素有良好的安全性,用于治疗婴幼儿肺炎效果好,尤其是三代头孢菌素类药物,但随着β-内酰胺类抗生素的广泛使用,导致KP及其他各类革兰阴性菌出现不同程度的多重耐药性,从而引起婴幼儿医院肺炎感染率升高[9],世界卫生组织已将其列为最危险的超级细菌之一,因而需重视医院内肺炎克雷伯菌的感染率及其对β-内酰胺类抗生素的耐药性变迁,以便于更好了解病原菌情况,为制定新的防控策略提供理论基础。
本研究对肺炎婴幼儿的深部痰液标本进行菌株分离鉴定发现,本院婴幼儿2018 至2021 年深部痰培养分离KP 的比率分别为28.57%、31.25%、33.33%、40.00%,均有较高水平的检出率。近年,KP 导致的肺炎有增加趋势,其作为一种条件致病菌,在机体免疫防御系统功能低下、发育不完善时或由于长期使用抗生素导致菌群失调而致病。随着致病菌对抗生素的耐药性增加,由耐药细菌导致的感染性疾病发病率和死亡率也在不断攀升,尤其是婴幼儿群体;另外,许多医疗机构未能及时对感染性疾病的患者进行病原菌分离培养鉴定和药敏试验,导致大量广谱抗生素滥用,致使细菌耐药性越来越严重,因而临床上应密切关注。
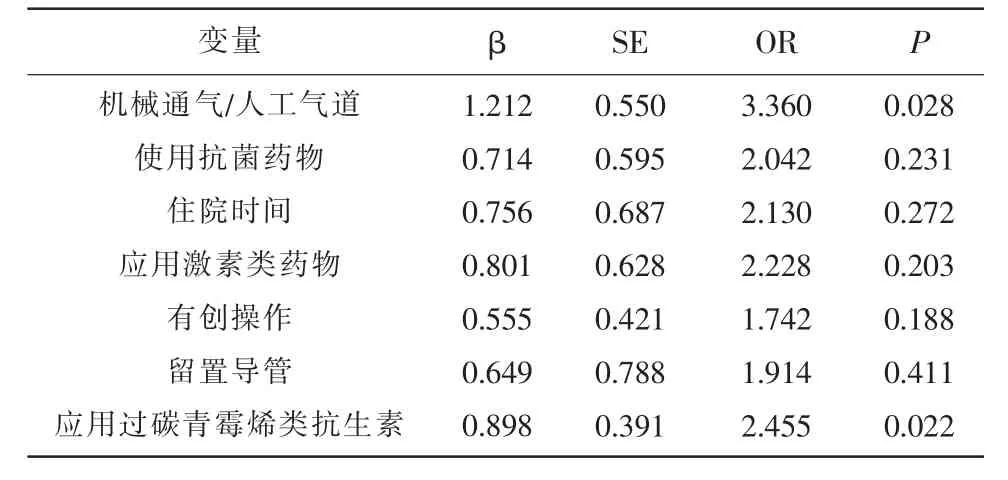
表4 婴幼儿KP 感染多因素分析
本研究结果还显示,KP 对三代头孢(头孢曲松)、四代头孢(头孢吡肟)、酶抑制剂(氨苄西林/舒巴坦)、碳青霉烯类(亚胺培南)耐药率均呈上升趋势,分析其耐药机制:一方面KP 是容易产生多种耐药酶的革兰阴性杆菌之一,β-内酰胺酶、生物被膜的形成、外膜孔蛋白的缺失等均会导致细菌耐药。另一方面碳青霉烯类抗生素是目前临床上最高级别的抗生素,是治疗和抵御多重耐药菌的最后一道防线,但由于临床上大量使用、抗生素滥用情况泛滥,导致KP 对碳青霉烯类抗生素敏感性下降,此为KP 耐药的重要原因[10];除此之外,细菌耐药性的增加还可能与激素的使用、医疗单位的用药习惯、机械通气的使用等有关。本研究还发现,KP 对青霉素类耐药率峰值为2018 年,耐药率为100.00%。四年内,KP 对一代头孢、二代头孢及酶抑制剂的耐药率均处于较高水平。头孢唑林、头孢呋辛等一、二代抗生素是较早应用于临床的抗生素,长时间的应用会导致细菌耐药性增强,β-内酰胺酶的产生是KP 对青霉素耐药的主要原因,其由染色体和质粒介导,可水解抗生素,从而阻碍细胞壁黏肽合成,造成菌体膨胀裂解[11];除此之外,药物对细菌的致死作用包括触发细菌的自溶酶活性,而缺乏自溶酶的突变株是细菌耐药性发生的另一原因。
本研究中碳青霉烯类(亚胺培南)的耐药率峰值为2021 年的50.00%,2020 年亦达到40.00%,耐药率较高,与本研究纳入的样本量较少有关。但其与相关的其他研究结果类似[12],近些年来均有耐药情况出现,且KP 对碳青霉烯类抗生素的耐药性呈不良的上升趋势,碳青霉烯酶的编码基因可通过质粒介导传播,加上KP 其他耐药机制协同作用,如生物膜的生成、靶位改变、外膜蛋白缺失等使KP 耐药快速升高;另外可能由于本研究纳入研究对象较少,对结果产生一定的影响,有待于进一步扩大样本量获取更精确的结果。产碳青霉烯类酶的KP 的出现是高度受关注的医学问题,高耐药率的KP 引起了临床医师及相关医疗卫生部门的重视,给予碳青霉烯类亢盛入(如亚胺培南、美罗培南等)是目前临床上治疗KP感染最有效的抗生素,笔者认为需严格把控抗生素使用标准和规范,避免超级耐药菌的出现。
多因素Logistic 分析显示,机械通气/人工气道、应用过碳青霉烯类抗生素是KP 感染的危险因素(P<0.05),因为机械通气/人工气道会造成婴幼儿呼吸道损伤,极易遭受病原菌的感染,另外应用过碳青霉烯类抗生素可能导致KP 对药物的敏感性降低,引发感染。这提示医护人员在进行临床侵入性操作时严格手卫生消毒,遵守无菌操作规范,加强诊疗环境的卫生管理,减少感染发生;另外落实抗菌药物临床使用原则,正确、合理地制定抗菌药物给药方案,加强对抗菌药物地管理,减少或延缓细菌耐药的发生。
综上所述,某院2018 年至2021 年婴幼儿深部痰培养KP 感染率有增长趋势,且KP 对多数β-内酰胺类抗生素的耐药性上升,临床上应严格控制KP感染率,减少非必要的侵入性操作,加强医护人员手卫生及医疗器械的消毒,并严格控制抗生素的使用,减缓细菌耐药率增加。
