128排螺旋CT与MRI在骨质疏松性椎体压缩性骨折中的检查效果对比分析
2022-10-26王玉丽
王玉丽
(朝阳市中心医院,辽宁 朝阳 122000)
脊柱骨折属于骨折的常见类型,骨质疏松性椎体压缩性骨折是其中的一个种类,出现骨折的原因与骨质疏松有关。在坠落、交通事故、撞击等情况下,会加重疾病,在出现疾病之后,患者的活动范围受到限制,产生的疼痛感受非常强烈,需要及时进行诊断和治疗。目前来说,对于该疾病的诊断,CT、MRI等影像学检查方式应用较多,在检查中,能观察到骨折部位的相关情况,收集相关的资料对疾病进行诊断和判定,在早期开展治疗[1]。特此,选择本院在2019年1月-2020年6月诊治的72例骨质疏松性椎体压缩性骨折患者作为研究对象。本次试验深入研究128排螺旋CT与MRI诊断骨质疏松性椎体压缩性骨折的效果,具体详细资料报告如下。
临床资料
1 一般资料:选择本院在2019年1月-2020年6月诊治的72例骨质疏松性椎体压缩性骨折患者作为研究对象。男女比例为38:34,年龄最大和最小分别为78岁和48岁,平均年龄为(51.2±2.4)岁;文化水平:小学21例,初中15例,高中27例,大专及大专以上9例。(1)纳入标准:①患者手术病理检查确诊骨质疏松性椎体压缩性骨折,存在腰痛症状;②患者以及家属对于本次试验知情;③认知功能正常。(2)排除标准:①无沟通能力;②合并其它脏器方面疾病;③患者资料缺失;④哺乳期妇女、妊娠期妇女;⑤合并恶性肿瘤,或者免疫系统疾病;⑥存在凝血功能障碍,视觉障碍等;⑦中途选择退出;⑧合并强制性脊柱炎、骨结核等;⑨具有MRI检查、CT检查禁忌证;⑩长时间采用糖皮质激素治疗。
2 方法:所有患者均进行128排螺旋CT和MRI检查,在检查前,告知患者相关的检查事项内容,由本院同一支医师队伍开展检查工作。CT:使用128排螺旋CT扫描仪器对骨折部位和骨折的椎体进行扫描检查,层厚0.6mm,扫描时间15秒,电压120kV,电流220mA,在扫描完成之后,将其传输给图像处理系统,对脊椎的冠状面、水平面、矢状面等进行分析。MRI:使用核磁共振仪器进行平扫、增强、扩散加权成像检查,所有平面均重建矢状位、轴位、冠状位图像,获取到椎体信号值,对患者进行T1W1、T2W1检查,设定对应的参数值。在检查完成之后,由资深骨科医生对检查结果进行分析判定,出现不一致情况,讨论进行确诊。在确诊之后,对患者开展手术治疗,并对患者进行CT和MRI随访检查[2]。
3 观察指标:对比2种方式的检查准确度,MRI检查病变特征:T1W1序列,骨髓腔以及骨皮质表现为低信号,边界不清晰,出现不规则片状或者水平线条状;T2W1骨皮质内出现局限低信号,骨皮质周围为高信号水肿带,信号程度较T1W1低,脂肪抑制出现片状高信号值。CT:椎体骨皮质明显变薄,不存在连续性;骨小梁纹理数变多,存在中断;椎体边缘出现小骨折片;存在双边征。观察2种检查方法疼痛责任椎体检出状况,包括急性期骨折与非急性期骨折。
4 统计学分析:本次研究运用SPSS20.0软件对数据分析,百分比(%)表示计数资料(x2检测),P<0.05为差异有统计学意义。
5 结果
5.1 2种检查方法诊断结果对比:MRI检出例数较CT组来说更多,准确度更高,数据比较,差异显著(P<0.05),见表1。
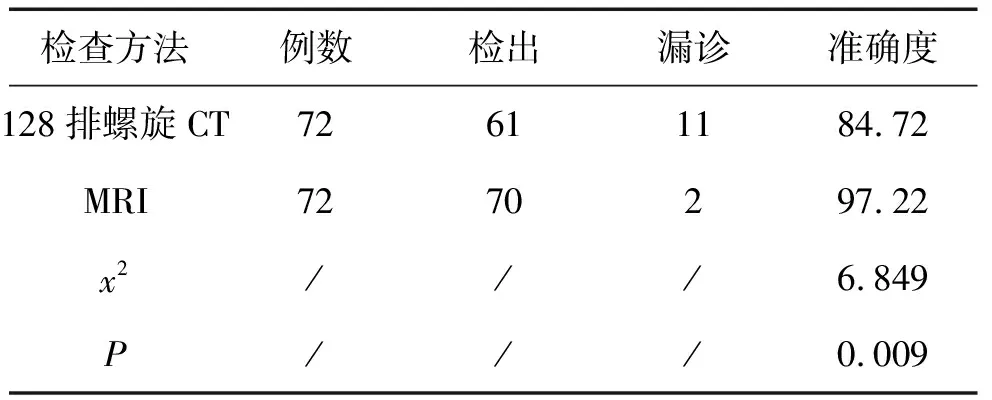
表1 2种检查方法诊断结果对比(n,%)
5.2 MRI检查和CT检查疼痛责任椎体检出率比较:通过最终诊断发现,72例患者中,急性期骨折患者疼痛责任椎体节段90个,非急性期骨折患者疼痛责任椎体节段60个。非急性期骨折、急性期骨折患者疼痛责任椎体节段检出率方面,128排螺旋CT与MRI检查对比,差异无统计学意义(P>0.05),见表2。
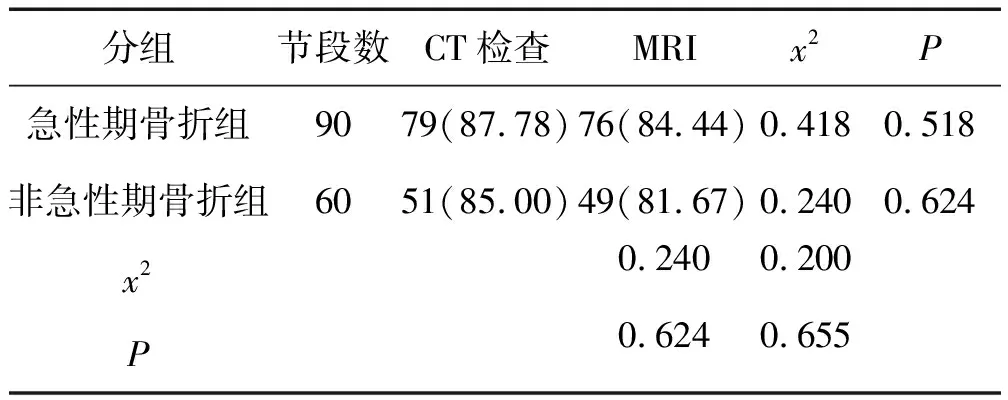
表2 MRI检查和CT检查疼痛责任椎体检出率比较(n,%)
讨 论
近些年,我国骨质疏松患者数量在不断增多,其中多为中老年人群,对于骨质疏松患者来说,随着年龄的增长,骨质含量会不断减少,出现骨折的可能性更高,骨质疏松性椎体压缩性骨折属于临床非常常见的骨折类型之一,主要患病人群为中老年,在出现疾病之后,患者的主要表现为背部腰部疼痛。对于该疾病的诊断,在临床中,需要对病理性骨折进行区分,而且部分骨折疾病合并出现肿瘤,增加疾病诊断的难度,而且在临床诊断中,不同病因导致的脊柱骨折特征缺乏特异性,主要为背痛,所以在检查中,需要根据患者的相关情况,选择合理的检查方式[3]。CT检查在诊断中价值较高,是常用的骨折诊断方式,在检查之后,能清晰地显示出骨折线的情况,是否存在碎片等,清晰地观察到碎片的数量和位置等,普通CT在检查中,分辨率较高,能显示出骨折部位的相关情况,但是在检查中,也存在漏诊的情况,在检查中对于良恶性脊柱损伤的鉴别难度更高,随着CT技术的不断成熟,128排螺旋CT在检查中,弥补常规CT的劣势,扫描层厚更薄,时间更短,分辨率更高,更加直观的对骨折部位进行观察,观察到腰椎椎体的细微结构,根据骨小梁断裂情况、吸收、变细的程度等进行判定,在检查之后,能对图像进行重建,根据不同征象的情况,对疾病进行诊断,对骨质疏松的程度进行对应的评价,对骨折进行鉴定[4]。在检查中,诊断准确度较高,而且获取到的图像更薄,很大程度上,降低医师诊断的难度,有利于早期诊断脊柱骨折。MRI主要借助磁共振成像技术进行检查,通过点刺信号重建人体相关部位的信息,在检查中,能获取矢状面、冠状面的相关图像,可以选择任意方向,提升检查的全面性,更为准确,而且检查中,对患者的负面影响非常小,不具有辐射,不会出现创伤,而且能清晰地观察到脊柱的序列,显示出椎间盘、脊髓、血肿等软组织损伤的情况,对于水肿也能清晰地显示出来,在实际检查中,具有较高的敏感度和鉴别能力,提升诊断的检出率,对于隐匿性脊柱骨折来说,也具有较高的准确度,观察到骨矿中的含量以及黄骨髓的情况,对患者的骨折情况,能进行全面地分析,确定患者的病情。MRI在实际检查中,不能清晰地显示出骨折线和位移情况,而且技术发展中,弥散加权成像技术是在近些年发展起来的成像技术,在实际应用中,更好地显示出机体组织的结构和病理变化情况,观察到水分子的微观运动情况,更好地对骨折疾病进行诊断。本次试验研究结果显示,MRI检查骨质疏松性椎体压缩性骨折准确度要高于128排螺旋CT,数据存在较大差异。
原发性骨质疏松症临床特征主要是骨组织结构受损,通常会增加骨脆性,导致骨折等疾病的发生。经调查研究发现,原发性骨质疏松症患者,大部分受到了腰痛、手部、腕部、颈部的影响,尤其是腰部疼痛相对严重。据有关资料显示[5],骨量减少通常表现在椎体松质骨,然后是椎体骨质和椎体周围小关节等。由于胸腰椎是脊柱中负重相对严重的位置,活动量较多,如果过度负重,或者前屈等,导致胸腰段椎体压缩性骨折的发生。相比于常规CT检查方法,128层螺旋CT的扫描层厚度更薄,同时检查时间短,具有较高的空间分辨率,可以将胸腰椎椎体骨质的细微结构清楚地显示出来。原发性骨质疏松症患者椎体骨质中,骨小梁往往伴有不同程度的变细、断裂和吸收等,因骨小梁陷窝越来越明显,再加之交叉点小,进而增加了细微骨折发生率。细微结构受损后,骨量丢失越发显著,通常情况下,在没有外力的影响,也会改变椎体形态,导致骨折的出现。因此,上述征象可以为非螺旋CT对原发性骨质疏松症的评估提供参考,从而对原发性骨折的骨质疏松程度准确评估。MRI检查方法在原发性骨质疏松压缩表现异常诊断中效果明显,椎体变形具有扁平型、凹陷形等表现,通常会随着椎体压缩导致椎间盘凹陷。椎体异常信号通常表现在T1WI/T2WI椎体中多发斑点状轻微升高信号,骨质疏松症现象明显,T1WI/T2WI椎体信号改变明显[6]。由于骨质疏松发生后,骨矿中黄骨髓含量增多、骨量减少,黄骨髓持续增加,并延续到骨小梁和骨髓腔间隙中,进而导致骨髓T1、T2弛豫时间减少引起的。但是,在判断骨质疏松程度方面,MRI检查存在一定不足。骨质疏松症的出现,极易导致多个椎体压缩性骨折,继而将椎体的稳定性打破,同时,也会压迫椎管和周围椎间盘突出,进而引起腰腿痛、腰背部疼痛等症状,有些甚至伴有活动功能障碍等[7]。螺旋CT利用冠状、三维、矢状位图像,将骨折块入侵到椎管中的状况、骨质线方向和椎体压缩程度等清晰地显示出来,并对受累椎体水平椎管中的前径、后经进行观察,了解小关节脱位及骨折引起的神经孔狭窄,进而全面观察椎体压缩骨折,通过本次研究发现,在诊断准确率方面,MRI检查效果更加明显。原发骨质疏松合并椎体压缩性骨折患病初期,具有T1WI椎体终板下方表现为带状低信号,或者除椎体后角外,全椎体表现为低信号,T2WI表现为高低混杂信号,压脂像表现为高信号,同时伴有骨挫伤,椎体压脂像整体信号提高。研究结果显示,通过最终诊断发现,72例患者中,急性期骨折患者疼痛责任椎体节段90个,非急性期骨折患者疼痛责任椎体节段60个。非急性期骨折、急性期骨折患者疼痛责任椎体节段检出率方面,128排螺旋CT与MRI检查对比,差异无统计学意义(P>0.05)。MRI成像基础是氢质子,该检查方法具有组织分辨率高、无创等优点,可以从多个角度、多序列偶去椎体形态[8]。同时,医生根据信号变化状况对骨折分期进行判断,比如椎体骨折后,MRI检查方法可以将骨髓水肿信号反映出来,除此之外,还可以清楚地显示椎旁软组织损伤状况、脊髓受损状况和后柱韧带等显示出来,为椎体隐匿性骨折的诊断提示参考。CT检查方法具有检查范围广、时间短、价格适中等特点,可以曲面重建、多平面重建原始图像,对于病变部位信息的显示有利,为疾病的诊治提供参考。通过本次研究发现,非急性期骨折、急性期骨折患者疼痛责任椎体节段检出率方面,MRI检查与CT检查未见明显差异,同时在椎管狭窄检出率方面,2种检查方法差异较小,由此可见,128排螺旋CT在骨质疏松性椎体压缩骨折诊断中具有显著效果,对于医生掌握患者病情有利,因为以上检查方法分辨率较高,医生利用三维重建和常规轴位扫描,从不同角度对脊柱结构进行观察,同时,以上检查方法并不需要防止金属异物、金属置入物等,对于椎管中是否存在狭窄进行判断,对于患者而言更加适用。据有关资料显示[9],MRI信号检查在骨质疏松性椎体压缩性骨折判断中具有一定效果。MRI检查方法属于医学成像技术,利用电波及磁场对机体内部器官扫描获取的图像,因为该方法具有良好的效果,进而被广泛应用于临床中。通过本次研究发现,MRI检查方法的应用效果比CT检查效果更佳明显,其对于区分与骨质疏松性椎体压缩性骨折接近的疾病中效果显著。现阶段,MRI检查、CT检查是椎体压缩性骨折常用诊断方面,CT检查是诊断压缩性骨折常用方法。椎体压缩性骨折临床诊断过程中,CT检查方法可以为医生提供相对清楚地骨折损伤细节、椎体骨折线的走向等,比如碎骨片数量、大小和位移方向等。同时,CT检查方法能够将病变椎体密度变化、形态改变状况等清楚地显示出来,例如,对于骨质疏松患者而言,经过CT检查,具有较低的骨松质密度,椎体后缘皮质表现为“双边征”。除此之外,针对恶性骨折的诊断,CT检查同样可以获取椎骨的破坏状况,将椎体骨质破坏状况等清楚的显示出来。本次研究采用的128排螺旋CT检查方法可以通过多平面重建技术、三维重建技术等诊断椎体压缩性骨折。MRI检查方法无辐射,且无创伤,被广泛应用到脊柱疾病和脊髓疾病诊断中,MRI检查方法可以达到多体位扫描的目的,从不同角度呈现图像,为椎体压缩性骨折的诊断提供帮助。MRI是多参数成像,通过T1WI序列、T2WI序列信号,综合评估韧带结构、椎间盘和脊髓结构等,该检查方法准确率及敏感度高,尤其是在恶性骨折与良性骨折诊断中,MRI检查优势更加明显,比如通过实施MRI检查,能够发现骨质疏松性骨折患者伴有下角向后或者椎体右上角翘起现象,T1WI序列上表现为低信号,T2WI表现为增高信号,脂肪抑制像表现为高信号,由此可见,压缩性骨折很容易引起脊髓水肿等病变。从形态上分析,通过MRI检查可以有效区分骨折类型,可以检出椎旁软组织肿块通常是恶性骨块,而良性骨折往往表现为边缘规则、圆形等。经过调查研究发现,MRI检查和128排螺旋CT检查方法2种检查方法均具有较高的诊断敏感性,由此可见,2种检查方法有着各自的优点与不足。相关研究表明[10],及早诊断骨质疏松性椎体压缩性骨折,可以为疾病的治疗提供参考,但是现阶段,尽管X线检查方法具有操作便捷、简单等特点,但是骨折出现时间鉴别方面存在一定难度,再加之有些骨质疏松性椎体压缩性骨折X线检查时表现阴性,但是通过MRI检查能够将骨折信号伴周围组织水肿清楚地显示出来。尽管MRI检查方法在骨质疏松性椎体压缩性骨折诊断中敏感性高,但是其检查费用昂贵,再加之部分医院并未配置MRI检查仪器,因此限制了MRI检查的应用范围。因此,如何提升骨质疏松性椎体压缩性骨折病理特点的认知状况,进一步检查疑似骨折,对于疾病的早期诊断有利,同时可降低误诊、漏诊发生率。经调查研究发现,大部分骨质疏松性椎体压缩性骨折是中老年人,而且女性发病率更高,其与骨质疏松症的认知特点符合。此外,大部分伴有轻微损伤,以患者自述为依据,大部分咳嗽时因为肌肉抽动造成的,但是有些患者存在显著外伤史。骨质疏松性椎体压缩性骨折患者大部分是年龄高于70岁的人群,因此,检查时需要关注老年胸腰背疼痛患者是否可能发生骨质疏松性椎体压缩性骨折,同时,仔细询问患者状况,并将检查工作做好。据有关资料显示[11],患者出现剧烈活动性疼痛,且经过短时间休息疼痛减轻;同时许多患者骨折位置检查时,存在叩击痛或者压痛,其与脊柱退行性病变存在显著差异,特别是部分广泛性胸腰椎疼痛患者。检查期间,需要对胸腰椎棘突逐一检查,并对骨折位置的棘突部位是否存在显著压痛、叩击痛进行观察,从而为临床诊断提供数据参考。除此之外,对于不同骨质疏松性椎体压缩骨折患者而言,不同患者疼痛存在差异,对于病情较轻者,很容易被医生及护士忽略,但是针对经过长时间治疗不愈的轻微胸腰椎疼痛患者,特别是伴有后凸畸形者,需要关注可能是骨质疏松性椎体压缩性骨折。针对临床症状相对明显的骨质疏松性椎体压缩性骨折患者而言,大部分是中度疼痛,临床诊断过程中,根据患者临床资料,再结合影像学检查方法,可促进诊断准确率的提高。对于重度患者而言,因为老年患者疼痛耐受性偏低造成的。
总体来说,128排螺旋CT和MRI是诊断骨质疏松性椎体压缩性骨折的主要方式,在检查中,具有较大的优势,相比来说,MRI诊断方式更具有检查优势,能减少失误的出现,在临床诊断中,要重视。
