腰椎间盘突出症患者MRI影像学特征在疾病严重程度诊断中的指导价值探讨
2022-10-21李雪萍高立
李雪萍,高立
(唐河县人民医院 影像中心,河南 南阳 473400)
腰椎间盘突出症为骨科常见病,多由外伤、腰椎间盘病变等所致,表现为腰部疼痛、肢体麻木等,影响患者健康及日常生活活动;早期诊断并给予有效干预对改善症状及预后具有重要意义[1]。手术检查作为诊断“金标准”具有一定的创伤性、风险性,随着影像学技术不断完善,电子计算机断层扫描(CT)、磁共振成像(MRI)为临床影像学检查常见手段,在腰椎间盘突出症诊断中发挥重要作用[2]。但实际工作中部分腰椎间盘突出症患者症状严重程度与CT影像学特征未完全相符,可能发生误诊、漏诊,进而影响临床治疗决策。本研究选取唐河县人民医院收治的105例腰椎间盘突出症患者,尝试探讨MRI影像学特征在症状严重程度的诊断价值,及对治疗决策的指导作用,现报告如下。
1 资料与方法
1.1 一般资料
选取2021年6月至2021年12月本院收治的105例腰椎间盘突出症患者,其中男59例,女46例;年龄34~64岁,平均(49.18±7.31)岁;病程2~12年,平均(7.27±1.06)年;67例单一椎间盘突出:L3—4者13例(19.40%),L4—5者32例(47.76%),L5—S1者22例(32.84%);38例多处椎间盘突出:L3—4、L4—5者9例(23.68%),L3—4、L5—S1者6例(15.79%),L4—5、L5—S1者12例(31.58%),L3—4、L4—5、L5—S1者11例(28.95%)。本研究经本院伦理委员会审批通过。
1.2 纳入及排除标准
纳入标准:(1)符合腰椎间盘突出症诊断标准[3];(2)经手术病理证实;(3)存在典型临床症状(坐骨神经痛、腰痛等);(4)既往有腰外伤、慢性劳损等病变史;(5)患者及近亲属均了解本研究并签订知情同意书。
排除标准:(1)存在椎管狭窄;(2)存在心脑血管疾病;(3)伴有严重骨质疏松;(4)伴有血液系统功能障碍;(5)合并其他脊柱疾病(腰椎骨折、滑脱、肿瘤等);(6)哺乳期、妊娠期女性;(7)存在意识障碍、精神异常等无法配合完成本研究。
1.3 方法
1.3.1 CT检查
采用64层螺旋CT扫描仪(厂家:美国Respironics,型号:IngenuityCT),参数设置:管电压120 kV,管电流251 mA,层距1 mm,层厚2 mm,机架倾斜30°左右;扫描层面与患者椎间隙中心线平行,先行正侧位定位像扫描,再扫描L3—4、L4—5、L5—S1的腰椎椎间隙轴位,观察患椎骨窗、软组织窗图像。
1.3.2 MRI检查
采用超导磁共振成像仪(厂家:德国西门子公司,型号:Avanto),常规扫描矢状位(SAG)T1加权成像、T2加权成像、T2加权压脂成像,横断面(TRA)T2加权成像。层距3.0 mm,层厚4.0 mm;T1加权成像中回波时间:9 ms,重复时间:535 ms,T2加权成像中回波时间:91 ms,重复时间:2 230 ms。检查过程中,对椎间盘突出部位、椎体形态、矢状位椎间盘信号情况进行分析,观察是否存在椎管狭窄、椎间盘突出,是否出现压迫硬膜囊、脊髓的情况。
1.3.3 影像学特征
手术病理结果显示,105例腰椎间盘突出症患者中有45例神经根受压,47例椎间盘变性,62例硬膜囊受压,47例脊髓变形;MRI(CT)影像学特征检出率=MRI(CT)检查检出例数/手术病理检出例数×100%。
1.4 症状严重程度的判定
采用日本骨科协会制定的改良后下腰痛评分(mJOA)[4]判定,mJOA量表包括肌力、腰腿痛、行走、麻木感、工作能力、椎旁压痛、放射痛、直腿抬高征及加强实验、每日卧床时间、提重物及弯腰共10个条目,每个条目计分0~3分,mJOA量表总计30分;严重程度划分:>20分为重度,11~20分为中度,≤10分为轻度。经手术病理诊断显示:轻度36例,中度40例,重度29例。
1.5 观察指标
(1)统计MRI、CT诊断结果。(2)分析MRI、CT诊断腰椎间盘突出症不同症状严重程度的准确率。(3)对比MRI、CT影像学特征检出率,包括神经根受压、椎间盘变性、硬膜囊受压、脊髓变形等腰椎间盘突出症影像学特征。(4)对比不同症状严重程度腰椎间盘突出症的硬膜囊矢状径、前后径。(5)分析腰椎间盘突出症硬膜囊矢状径、前后径与mJOA评分的相关性。
1.6 统计学分析
采用SPSS 23.0对数据进行分析,计量资料以±s表示,t检验,多组间比较以单因素方差进行分析,两两比较以LSD-t检验,计数资料%表示,χ2检验,一致性采用Kappa检验;检验水准α=0.05,以Spearman相关性分析硬膜囊矢状径、前后径与mJOA评分的相关性,P<0.05表示差异有统计学意义。
2 结 果
2.1 两组MRI、CT诊断结果比较
经手术病理诊断,105例腰椎间盘突出症患者中,轻度36例(34.29%),中度40例(38.10%),重度29例(27.62%),MRI、CT诊断腰椎间盘突出症症状严重程度结果如下。见表1。
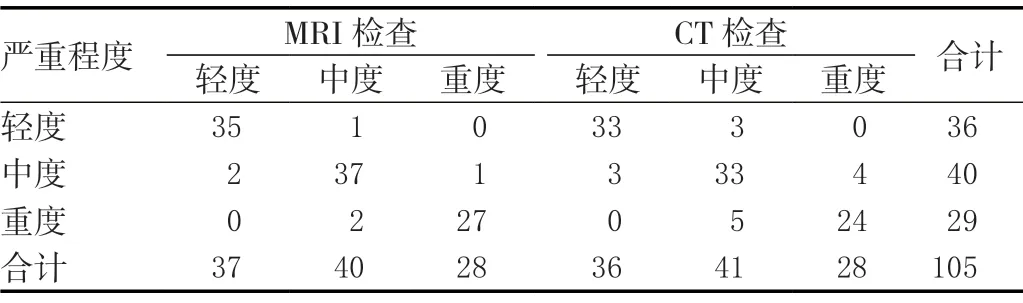
表1 两组MRI、CT诊断结果比较(N=105)
2.2 两组MRI、CT诊断不同症状严重程度准确率比较
MRI检查诊断不同症状严重程度准确率(94.29%)与CT检查准确率(85.71%)相比,差异有统计学意义(P<0.05)。见表2。
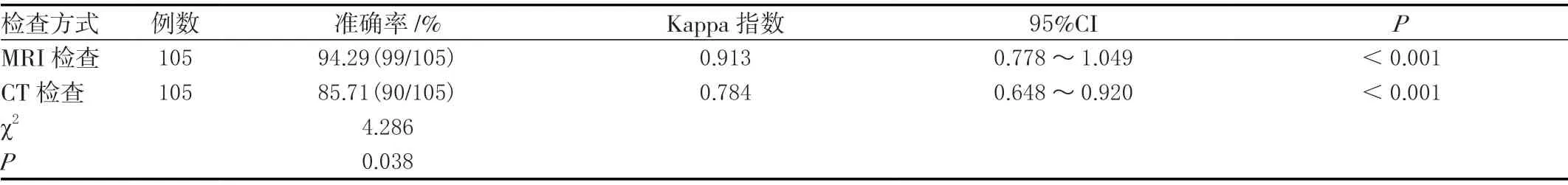
表2 两组MRI、CT诊断不同症状严重程度准确率比较
2.3 两组MRI、CT影像学特征检出率比较
MRI检查的神经根受压、椎间盘变性、硬膜囊受压、脊髓变形等影像学特征检出率高于CT检查,差异有统计学意义(P<0.05)。见表3。

表3 两组MRI、CT影像学特征检出率比较[n(%)]
2.4 不同症状严重程度的硬膜囊矢状径、前后径比较
不同症状严重程度的硬膜囊矢状径对比:轻度>中度>重度,不同症状严重程度的硬膜囊前后径对比:轻度<中度<重度,差异有统计学意义(P<0.05)。见表4。
表4 不同症状严重程度的硬膜囊矢状径、前后径比较(± s )

表4 不同症状严重程度的硬膜囊矢状径、前后径比较(± s )
注:与轻度比较,①P<0.05,与中度比较,②P<0.05。
严重程度 例数 硬膜囊矢状径 硬膜囊前后径轻度 37 16.12±1.84 26.91±3.84中度 40 11.24±1.46① 35.16±5.03①重度 28 7.13±0.88①② 48.84±6.40①②F 296.460 149.699 P<0.001 <0.001
2.5 硬膜囊矢状径、前后径与mJOA评分的相关性分析
将不同症状严重程度mJOA评分进行赋值:mJOA评分≤10分=1,mJOA评分11~20分=2,mJOA评分>20分=3;进行Spearman相关性分析显示,硬膜囊矢状径与mJOA评分呈负相关,差异有统计学意义(r=-0.763,P<0.05),硬膜囊前后径与mJOA评分呈正相关,差异有统计学意义(r=0.639,P<0.05)。
3 讨 论
腰椎解剖结构中,椎间盘、椎体及周围韧带相互连接、固定,维持椎骨间的结构稳定;骶椎与腰椎弧度前后相反,其交汇处承压较大,患者易发生损伤[5]。临床既往研究[6-8]认为,腰椎间盘突出症发生的原因在于:腰椎间盘随年龄发生退行性改变;长时间外力影响所致腰椎间盘损伤;突然负重、妊娠等因素影响;先天性骶椎、腰椎形态异常;遗传因素等,造成腰椎间盘损伤、疼痛、形态改变。
MRI、CT检查均为腰椎间盘突出症常用影像学检查方式,MRI具有较高软组织分辨率,可通过加权成像检查神经根、髓核、硬膜囊等椎管内容物病变状况,能反映脊髓与椎间盘有无受压、变性等[9]。相对于MRI,CT扫描速度快,对积气、钙化等具有较高敏感度,对空间及密度分辨率高,费用较低,但诊断椎间盘游离病变效能较低,且具有一定放射性[10]。髓核突出会压迫椎管,可能刺激后纵韧带、纤维环而引发疼痛;髓核向外侧突出,可压迫椎间孔神经根,突出、压迫越重,则症状严重程度加剧[11]。
本研究显示,MRI检查诊断不同症状严重程度准确率(94.29%)高于CT检查准确率(85.71%),对神经根受压、椎间盘变性、硬膜囊受压、脊髓变形等影像学特征检出率高于CT检查,差异有统计学意义(P<0.05)。究其原因,可能因MRI可通过多种方位及参数设定,获取腰椎间盘病变位置全方位图像,通过信号强度高低不同,清晰分辨硬膜囊与硬膜外脂肪等软组织;通过T1、T2加权成像可观察腰椎间盘形态、椎体突出部位及其附件解剖结构、邻近组织病变情况,因此对椎间盘变性、硬膜囊受压等诊断效能较高[12-13]。
硬膜囊受压迫可造成硬膜囊变形,一般表现为矢状径减小、前后径增大、其受压迫程度可反映髓核突出程度[14]。本研究数据显示,不同症状严重程度的硬膜囊矢状径对比:轻度>中度>重度,不同症状严重程度的硬膜囊前后径对比:轻度<中度<重度,差异有统计学意义(P<0.05)。且进一步分析显示,硬膜囊矢状径与mJOA评分呈负相关,差异有统计学意义(r=-0.763,P<0.05),硬膜囊前后径与mJOA评分呈正相关,差异有统计学意义(r=0.639,P<0.05)。由此可见,腰椎间盘突出症症状严重程度与MRI影像学特征有关。腰椎间盘突出治疗方案的选择依赖于患者临床状况、症状严重程度和影像学特征等,根据MRI扫描像可清晰观察到患者髓核突出严重程度、椎管内外形态学变化,临床诊断参考意义较高。因此,根据腰椎间盘突出患者影像学特征和治疗方案的选择进行治疗策略评估,有助于改善患者的整体疗效。
综上所述,MRI影像学特征对腰椎间盘突出患者症状严重程度具有较高诊断价值,影像学特征检出率较高,有利于分析硬膜囊受压迫状态,对临床优化治疗方案具有指导价值。
