不同固定方法对股骨粗隆间骨折患者治疗的效果观察
2022-10-20林耀兵周敏芳欧锐金
林耀兵 周敏芳 欧锐金
股骨粗隆间骨折(IFF)约占髋部骨折的二分之一[1]。由于我国总人口的快速老龄化,该问题更加凸显。保守疗法要求长时间躺卧休养和制动,极易导致压疮、肺脏病毒感染、关节炎和骨骼松动等发生,死亡率在20%~35.6%[2]。目前,临床以外科疗法为主要选择,一般包括髓内定位和髓外定位。髓内定位的重要代表特征为在股骨近端抗旋转,髓内定钉(PFNA)。髓旁固定包括锁定板(LP)和动态髋关节螺钉(DHS)[3]。选用合适的手术方式和固定材料,是临床讨论的要点[4]。本研究共选择了2020年6月-2021年6月罗定市人民医院的80例股骨粗隆间骨折病例,以研究各种固定方式对股骨粗隆间骨折患者的影响。研究结论比较满意,现报告如下。
1 资料与方法
1.1 一般资料
选取2020年6月-2021年6月收治的股骨粗隆间骨折患者80例,纳入标准:(1)年龄18~70岁,临床资料和一般资料完整;(2)符合文献[5]第8版《外科学》中相关诊断标准,并经X线、CT等影像科检查结合临床确诊;(3)新鲜的单侧闭合性骨折。排除标准:(1)合并病理性骨折或陈旧性骨折;(2)合并多发性骨折或双侧股骨粗隆间骨折;(3)半年内有糖皮质激素应用史;(4)合并凝血功能异常或难以控制的感染。根据入院顺序将患者随机分为对照组和观察组,各40例。对照组男18例,女22例;年龄23~68岁,平均(57.4±7.1)岁;根据Evans骨折分型,Ⅰa型5例,Ⅰb型9例,Ⅰc型18例,Ⅰd型6例,Ⅱ型2例。观察组男20例,女20例;年龄25~70岁,平均(59.2±6.9)岁;Ⅰa型4例,Ⅰb型9例,Ⅰc型18例,Ⅰd型6例,Ⅱ型3例。两组一般资料比较,差异无统计学意义(P>0.05),有可比性。本研究经医院伦理委员会审批,患者家属及本人签署知情同意书。
1.2 方法
入院后用血管多普勒检测患肢,并依据检测结果常规进行皮肤牵拉,或简单恢复下肢力线,以缓解痛苦;完成相关检查,重新评价身体状况,并邀请麻醉科会诊,以评估腹腔注射麻醉风险;对有基础内科病变的患者,请求有关科室医生帮助控制原有基础病变;在手术前30 min应用抗生素。
观察组一般采用全身麻醉或硬膜外腹腔注射麻醉,仰卧式,将患肢内旋,然后闭合牵引复位。C型臂X光机:在满意的X光复位后,用金属记号笔在大粗隆顶端做记号,用复方碘酒灭菌后铺单。在股骨大粗隆顶端向头侧方向做长约5 cm的纵切缝,然后分别切到大粗隆尖端,以确定进钉点,正确定位后将导针穿过大粗隆尖端,通过透视检查确定导针在髓腔内。通过导针后首先铰合股骨近端,再铰合股骨远部,最后选定长短和直径恰当的PFNA主钉,然后进入髓腔。通过透视检测确定主钉在髓腔内的定位和骨折后恢复满意。安放近端防旋转的锁钉定位仪,正确位置后驱动长短和直径恰当的螺线刀片。最后使用远部定位仪驱动1~2个远部锁钉。重新透视确定PFNA的情况和满意的骨折复位图后,立即用无菌生理盐水清洗术野,彻底止血,并安装骨科病房的吸引管,逐层关闭切口。
对照组术前准备及麻醉方式同观察组。选择股外入路后,以股骨头的大粗隆为中央做8~10 cm切口,依次开口并暴露骨断裂端,然后牵拉患肢,在直视下逐渐缩小骨断裂端,用克氏针暂时固定。经C型臂X线透视学复位检查满足后,再选取相应直径的PFLP贴在大粗隆与股骨头轴的外侧处,从钢管近端通过股骨颈插入的三根导针深入股骨头,经透视确认导针的深入夹角与深浅满足后,再钻进并嵌入螺钉,螺钉低于股骨头软骨面约1 cm。皮质螺钉被送入钢管的远部。
术后预防性使用抗生素药物3 d。对双侧下肢用气泵处理,并使用低分子数目肝素钠溶液抗冻2周。术后48 h内或引流量低于20 ml后,拔除导管。术后2 d,医生引导患者逐步开展对患肢肌的等长时间收缩运动,以及对髋、膝、踝关节和脚滑膜关节的屈肌运动。在术后2周拆伤口缝线。当痛苦逐渐减轻后,患者在助行器的支持下摇床走路,并逐步开展恢复运动。同时门诊部还应定时检查,并依据胼胝的生长发育状况决定患肢的负重时间。
1.3 观察指标及评价标准
对所有患者进行至少6个月随访,记录两组的术中、术后情况。术中情况包括手术时间、术中出血量。术后情况包括住院时间、住院费用、术后引流量、骨折愈合时间、术后并发症及髋关节Harris功能评分。其中,术后并发症情况统计着重记录下肢深静脉血栓、尿路感染、肺部感染和髋内翻的发生情况;髋关节Harris功能评分在术后第6个月进行,包括疼痛(44分)、功能(46分)、畸形(5分)、活动范围(5分)4个维度,满分100分,分数越高则髋关节生理功能越好。
1.4 统计学处理
使用SPSS 19.0软件包对研究数据进行统计学整理和分析。计量资料以(±s)表示,采用t检验,计数资料以率(%)表示,采用χ2检验;以α=0.05为标准,P<0.05为差异有统计学意义。
2 结果
2.1 两组术中情况比较
观察组手术时间短于对照组,术中出血量少于对照组,差异有统计学意义(P<0.05),见表1。
表1 两组术中情况比较(±s)
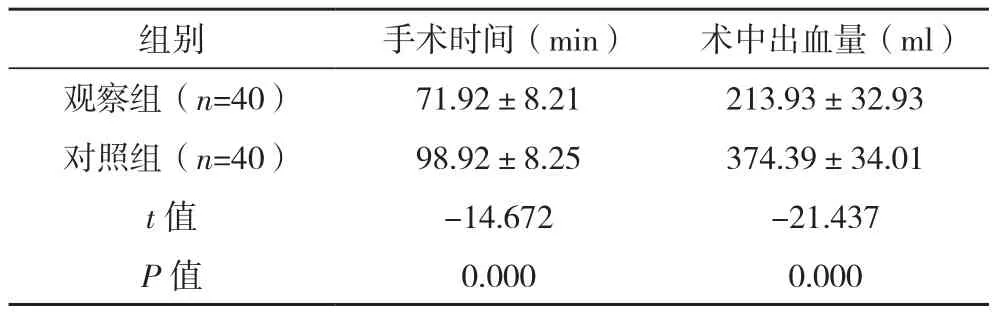
表1 两组术中情况比较(±s)
组别 手术时间(min) 术中出血量(ml)观察组(n=40) 71.92±8.21 213.93±32.93对照组(n=40) 98.92±8.25 374.39±34.01 t值 -14.672 -21.437 P值 0.000 0.000
2.2 两组术后情况比较
观察组住院时间和骨折愈合时间短于观察组,住院费用低于观察组,术后引流量少于对照组,差异有统计学意义(P<0.05),见表2。观察组并发症发生率为5.00%,低于对照组的22.50%,差异有统计学意义(P<0.05),见表3。
表2 两组术后情况比较(±s)

表2 两组术后情况比较(±s)
组别 住院时间(d) 住院费用(万元) 术后引流量(ml) 骨折愈合时间(d)观察组(n=40) 10.2±2.5 1.3±0.2 54.25±12.24 85.85±5.94对照组(n=40) 13.9±1.4 1.9±0.4 153.24±30.54 132.29±12.93 t值 -13.848 -14.387 -13.001 -20.642 P值 0.000 0.000 0.000 0.000

表3 两组术后并发症情况比较[例(%)]
2.3 两组髋关节Harris功能评分比较
观察组髋关节Harris功能评分总分为(87.95±6.95)分,高于对照组的(80.71±5.21)分,见表4。
表4 两组髋关节Harris功能评分比较[分,(±s)]
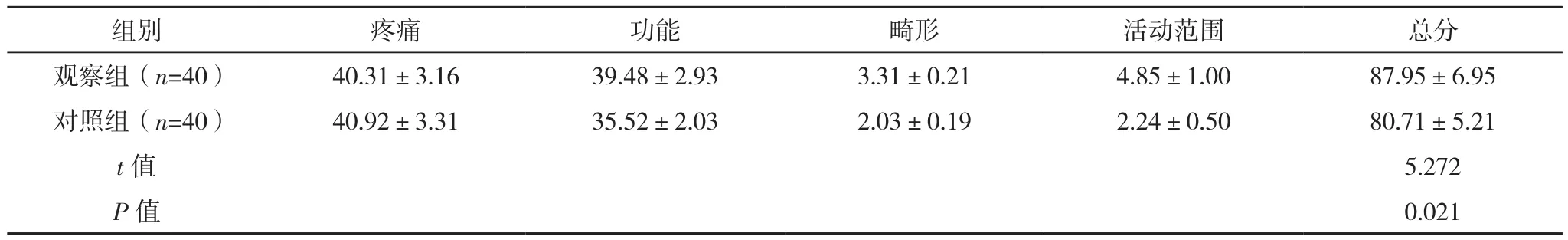
表4 两组髋关节Harris功能评分比较[分,(±s)]
组别 疼痛 功能 畸形 活动范围 总分观察组(n=40) 40.31±3.16 39.48±2.93 3.31±0.21 4.85±1.00 87.95±6.95对照组(n=40) 40.92±3.31 35.52±2.03 2.03±0.19 2.24±0.50 80.71±5.21 t值 5.272 P值 0.021
3 讨论
通过术后恢复运动和加强固定的康复方式,能够促进股骨粗隆间骨折患者尽快恢复患肢功能,从而减少因长时间平卧所引起的肺部感染及褥疮等疾病[6]。髓内固定有损伤面积小、术后康复速度快、术后能早期锻炼的优势,建议优先使用。但有学者调查指出,髓内钉置入过程中发生肺血栓是一种常见现象,并且随着时间延长逐渐加重。同时并发急性呼吸窘迫综合征(ARDS)也越来越多[2-4]。而这种情况往往导致死亡,因此不能提高效果和降低术后并发症[7]。所以,这类患者的手术疗法选择具有争议,且必须经合理选用以改善效果和预后[8]。
本研究中,观察组手术时间、住院时间、骨折愈后时间均短于对照组,术中出血量、术后引流量均少于对照组,住院费用低于对照组(P<0.05)。这是因为IFF的内固定治疗方法必须具有较强的耐压、抗旋转力和抗剪切力。而PFNA的髓内较稳定,受力臂短,最大弯矩较小,根植后分担了股骨头近端内侧面的部分载荷,从而减少了骨折端的应力,也减轻了力臂的应力屏蔽,从而促进了骨折的愈合[9]。当螺旋刀片钉进入股骨头和颈部之间时,钉道内的骨骼被压实,刀片钉的各个表面都和压实的骨骼紧紧对接,产生了稳定的锚定力矩,大大增强了持力,可有效防止刃钉滑脱和松动引起的内固定失败[10]。螺旋刀片钉锁紧后,对骨折端有动态的挤压效果,促进骨折愈合;而主钉则向下传递加压,可减少主榫和刀钉连接处的应力聚集。有学者通过对PFNA内固定的有限元分析模型结果表明,应力主要聚集于主钉的远端结构,其峰值为75.486 MPa,远远小于主钉的屈服强度,因此能够给骨折块提供更坚实安全的稳定性[11]。同时主钉也有6°外翻角度,与人股骨近端结构高度匹配,增加了手术的便利性;术中,由于切口面积小,软细胞剥离程度小,因此对骨折断端血供影响较小,同时骨折断端附近的肌肉也能聚集于骨折块,有利于减张[12]。综上介绍,用PFNA内固定疗法的患者IFF损伤较小,促进了骨折痊愈,效果比较令人满意。这也是本研究中观察组髋关节Harris功能评分更高的主要原因。
本研究还发现观察组并发症发生率为5.00%,低于对照组的22.50%(P<0.05)。观察组髋关节Harris功能评分高于对照组(P<0.05)。究其原因,对严重骨质疏松的IFF患者,随着骨骼矿物质密度和动力学性能的逐渐减少,已无法保持对刀片钉的机械握力,术后出现了内稳定松动的风险可能性;利用股骨近端侧墙为刀片钉增加了侧向交通支持,能有效避免骨折块的旋转和先天性髋的屈曲畸形。而对涉及侧墙的骨折和大粗隆纵行性骨折,在置入主钉时可能导致侧墙骨折转移,且术后还可能发生将螺钉切出而导致内稳定失效。PFNA可能并非最好选择;因为PFNA必须同时进行多次的透视试验。为减少对医师、护士和患者的辐射危险性,必须尽量一次完成置钉,并尽量减少透视次数,这对操作者的要求很高[13]。本文中,患者的骨折情况较为简单。主要采用牵拉和内旋,有助于改善患肢的旋转位置,从而降低骨折块大小。当部分患者由于髂腰肌的牵拉而前移/后移/翻转时,可经内皮将克氏针置入骨折近端处进行辅助恢复,也可通过小切缝进行辅助恢复。尽管部分病例的缓解压力效果很好,但在加工精度和置钉后,因为肌腱的牵拉,可能再次发生骨折的旋转移位。此时,就可在不拔除主钉的情况下对患肢加以矫治。在手术中加工精确度差时,由助手压住大粗隆,既能保证外墙面不被进一步挤压,也能避免因加工精确度差造成的骨折断端支撑和向外侧移动,并尽量保持加工精确度方向和上下臂轴线方向保持一致。
PFLP钢板嵌入后,将钢板和骨折块通过螺栓连接成一整体,从而产生了良好的轴向稳定性,给骨折块提供了强大的支持,也对后IFF的稳定性进行了更坚实的固定。由钢板近端嵌入股骨头颈部的三颗螺纹适应了正常颈干角度,且由于螺钉角度的不同,既能增加稳定截面,又可分散应力,可有效避免股骨小头的旋转,因此角度稳定性很好,对于不稳定的IFF的稳定效应也很好;由钢板固定于股骨头近端侧壁,则属于低张力侧稳定[14]。应用于人抗粗隆间骨折、累及侧壁的骨折,以及大粗隆纵行骨折;钢板与股骨侧壁之间的点接触,能有效降低对骨膜内血供的负面影响和骨膜破坏。因此,用PFLP内固定治疗性IFF能够进行解剖复位,结构稳定牢固,效果好。但由于PFLP切缝面积大,软细胞脱落较多,损伤大,严重影响术后骨折愈合;而PFLP内固定的轴向稳定性和角度稳定能力虽好,但在股骨近端外立杆支结构尚未修复的情形下,很容易造成钢板的应力聚集,进而导致外翻畸形、螺钉切割和内固定的错误[15]。所以,对内侧支结构不稳的病例中,可对小粗隆进行复位调平,在小粗隆的水平表面上从前往后进行钻孔,再用一个螺丝定位以减少臀关节曲张畸形。
综上所述,两种固定方式均能够较好地完成股骨粗隆间骨折固定。但与PFLP固定方式相比,PFNA更具优势,具有手术时间短,术后恢复快,骨折愈合早的优点,且并发症更少,更利于患者髋关节功能恢复,在没有禁忌证的情况下可以优先考虑该固定方式。
