急性缺血性脑卒中患者口腔清洁度异常与卒中相关性肺炎的影响因素及关系
2022-10-19杨晓华陈惠娟何娟张娟胡婷婷杨晓丽王青陶希
杨晓华 陈惠娟 何娟 张娟 胡婷婷 杨晓丽 王青 陶希,,4
1南方医科大学珠江医院神经内科(广州510282);湖南省人民医院(湖南师范大学附属第一医院)2神经外科,3神经康复科(长沙 410016);4湖南省脑血管病康复临床医学研究中心(长沙 410016)
卒中相关性肺炎(stroke-associated pneumonia,SAP)是脑卒中后的主要并发症,明显增加了感染发病率和死亡率[1]。PISCES 小组已达成共识,早期SAP(脑卒中发作<72 h)的治疗应涵盖社区获得性肺炎相关微生物[2]。但是,SAP 的发病机制复杂,除了卒中诱导的免疫抑制外,脑损伤后吞咽困难、呼吸肌力微弱、肺功能下降和呼吸中枢功能障碍也起着重要作用[2-4]。然而,口腔卫生往往被忽视。近期研究发现,口腔清洁度异常是肺部感染的一个重要因素[1,5]。脑卒中患者由于各种原因(如认知障碍和口腔功能障碍)常常难以维持口腔健康[5],口腔病原体的大量增加不仅导致口腔感染的发生,而且增加了下呼吸道感染的风险。研究发现,系统的口腔护理可以降低急性-亚急性脑卒中患者发生医院获得性肺炎(hospital-acquired pneumonia,HAP)的风险[1,5]。所以,保护脑卒中患者的口腔清洁度也可能有助于降低SAP 的风险并改善预后。然而,关于早期缺血性脑卒中患者口腔清洁度与SAP 的影响因素及二者关系的研究还非常有限。本研究的主要目的是初步探索两者潜在影响因素,最终以促进SAP 的早期预测和预防。
1 资料与方法
1.1 病例资料 2019年8月至2021年12月共875例脑卒中患者接受了筛查,选取331 例患者纳入本研究。331例脑卒中患者平均年龄为(64.38±11.65)岁,其中男222 例(67.07%),女109 例(32.93%)。本研究经南方医科大学珠江医院和湖南师范大学附属第一医院(湖南省人民医院)伦理委员会批准(编号:2020-KY-015-01)。纳入标准:(1)患者均意识清醒;(2)通过脑CT(64 排)和(或)磁共振成像(1.5 T)扫描,并临床诊断为“缺血性脑卒中”;(3)所有SAP 均由内科医生根据PISCES 标准[6]诊断,并经胸部CT 证实(发病时间<72 h)[7]。排除标准:(1)出血性卒中;(2)严重失语;(3)不配合简易精神状态检查(mini-mental state examination,MMSE)评估;(4)气管切开或经口气管插管;(5)原发性口腔疾病,如舌癌或口腔癌;(6)严重的肝脏(丙氨酸转氨酶>200 U/L)或肾脏(血浆肌酐>186 μmol/L)功能障碍;(7)无牙;(8)不配合Beck 口腔评估量表(Beck oral assessment scale,BOAS)检查;(9)卒中发生前患有肺炎;(10)拒绝参与研究。研究流程图见图1。

图1 研究流程图Fig.1 Flow diagram of study selection process
1.2 病例分组 根据BOAS 量表将患者分为BOAS正常组(n= 135)和BOAS 异常组(n= 196)。根据纳入标准将患者分为SAP 组(n= 70)和非SAP 组(n=261)。
1.3 资料收集 收集所有患者的基本人口统计信息,包括性别、年龄、教育背景、病程、卒中事件次数、血管危险因素[高血压、糖尿病、冠心病、吸烟和体质量指数(body mass index,BMI)]、SAP(调查时)和胃肠道疾病(调查时)。神经功能评估包括:美国国立卫生研究院卒中量表(National Institutes of Health Stroke Scale,NIHSS),以评估神经功能缺损程度;巴氏指数(barthel index,BI),以评估日常生活活动能力(activities of daily living,ADL);MMSE,以评估认知功能;以及洼田饮水试验(water swallowing test,WST),以筛选吞咽功能[8]。
1.4 护理调查问卷 使用口腔护理量表调查了近期(<3 d)缺血性卒中患者的口腔卫生习惯、护理方式和与口腔相关的客观条件。该量表包含11 个项目:龋齿数量、是否使用口腔清洁剂、清洁方法、清洁频率、对口腔卫生的重视程度、清洁部位的数量(如:嘴唇、舌头、牙床和口腔黏膜和牙齿)、是否使用活动义齿、是否使用漱口水、是否使用牙线、是否使用牙刷和胃管。入院第1 天由2 名专科护士评定上述BOAS 和护理调查问卷,2 名内科医生评定其余评定量表。在研究开始前进行了系统的培训和指导,以减少在临床数据调查期间对评估的理解偏差。
1.5 BOAS 评定 BOAS 量表由5 个项目组成[9]:嘴唇、牙龈和口腔黏膜、牙齿、舌头和唾液。每一项都按照从1 ~4分的4分制进行评分。BOAS总分5 分为正常,6 ~10 分为轻度功能受损,11 ~15 分为中度功能受损,16 ~20 分为重度功能受损。
1.6 统计学方法 所有数据均使用SPSS 17.0 进行分析。正态性检验用Kolmogorov-Smirnov 法;服从正态分布计量资料表示为均数±标准差表示,比较用t检验;偏态分布则表示为M(P25,P75),比较用Mann-WhitneyU检验。计数资料表示为例(%),比较用χ2检验。单因素分析后将P<0.2 的潜在变量纳入logistic 回归进行逐步分析。以P<0.05 为差异有统计学意义。
2 结果
2.1 缺血性脑卒中患者BOAS 正常组与异常组一般资料比较 口腔卫生异常的患者比正常组更容易出现吞咽功能障碍(25.00%vs.9.63%,P<0.001)和更高频率的使用留置胃管(8.16%vs. 2.22%,P=0.022)。BOAS 异常组的年龄和龋齿数明显高于正常组(P<0.001)。BOAS 异常组BI、MMSE 评分明显低于正常组(P<0.05),而NIHSS 评分则明显高于正常组(P<0.001)。BOAS 异常组SAP 的发生率显著高于BOAS 正常组(28.56%vs.10.37%,P<0.001)。BOAS 异常组中能够独立清洁口腔、使用牙刷和清洁部位的数量差异无统计学意义(P>0.05),见表1。
2.2 SAP 组与非SAP 组各变量的比较 SAP 组的年龄、BOAS 评分、NIHSS 评分及WST 异常、留置胃管和患冠心病比例显著高于非SAP 组(P<0.05),而病程、BI 评分及MMSE 评分则显著低于非SAP组(P<0.01)。见表2。
2.3 缺血性脑卒中和SAP 患者的logistic 回归分析 (1)以BOAS 评分为因变量,将表1 中单因素分析P<0.2 的变量纳入影响因素分析,结果显示:缺血性脑卒中住院患者口腔卫生的独立危险因素是SAP(OR= 2.219,P= 0.026)、龋齿数(OR= 1.292,P= 0.005)和年龄(OR= 1.030,P= 0.006),而BI(OR= 0.986,P= 0.019)是其保护因素。(2)以SAP为因变量,将表2 中单因素分析P<0.2 的变量纳入影响因素分析,结果显示:BOAS 评分(OR=1.972,P<0.001)、NIHSS(OR= 1.322,P<0.001)是缺血性脑卒中住院患者发生SAP 的独立危险因素,见表3。

表1 缺血性脑卒中患者BOAS 正常组和异常组的资料比较Tab.1 Comparison of basic demographic data between normal and abnormal BOAS groups in patients with ischemic stroke 例(%)
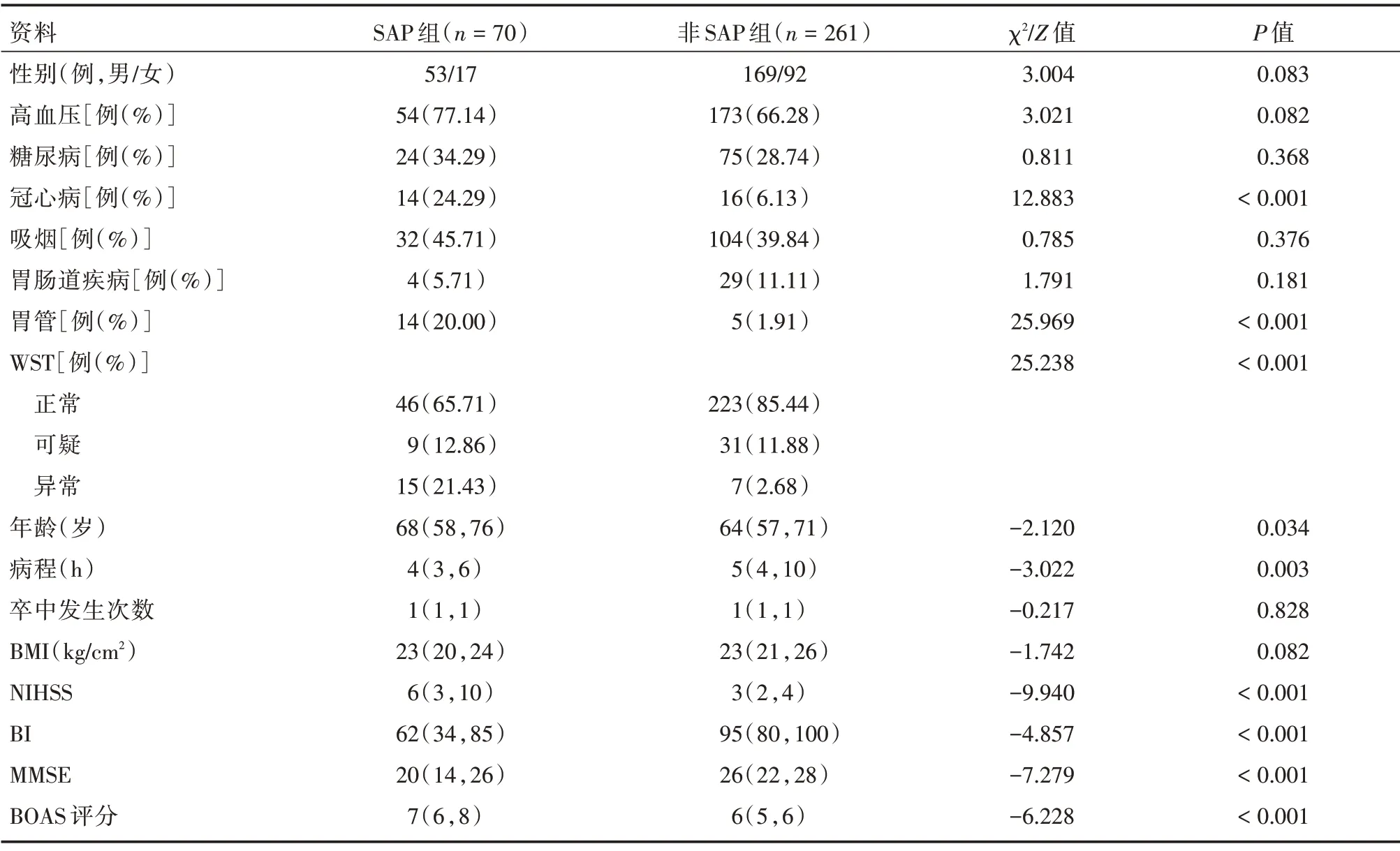
表2 缺血性脑卒中患者SAP 组和非SAP 组的多变量比较Tab.2 Comparison of various factors between the SAP and non-SAP groups in patients with ischemic stroke M(P25,P75)

表3 以口腔清洁度和SAP 为因变量的二元logistic 回归分析Tab.3 Multivariate logistic regression analysis with oral cleanliness and SAP as the dependent variable
3 讨论
既往研究发现,HAP 与口腔健康密切相关[10]。口腔黏膜的任何炎症或损伤都会有利于细菌的黏附、定植、繁殖和感染[11]。在临床实践中,口腔内的微生物通过上呼吸道转移到下呼吸道是十分常见的。因此,通过日常护理和康复训练保持口腔黏膜的完整性对预防继发性医院感染非常重要[11]。然而,口腔护理并不局限于口腔黏膜,牙床、牙龈、嘴唇和舌头,甚至唾液的清除都包括在日常的临床护理工作中。BOAS 是一种包含上述五项内容的量表,应在口腔护理中推广使用[9]。该量表不仅可用于护理评价,还可用于指导危重症患者的护理干预[9]。
在卒中危重症患者中,早期和恢复期均容易患上HAP;此外,这种肺炎在脑卒中患者的发病率明显高于普通患者[12]。然而,在过去10年里,SAP的机理及危害被临床研究人员广泛认知[1,4-5]。这种并发症的生理机制复杂,可能与卒中引起的免疫抑制、咽反射减弱、口腔黏膜本体感觉或浅感觉丧失以及嘴唇和舌头将食物推入咽部的能力减弱等有关[3,6,13-14]。因此,筛选卒中患者口腔卫生的危险因素,建立口腔卫生预测模型,有助于在临床工作中预防SAP、HAP 或其他类型肺炎的发生[5]。
BOAS 正常和异常两组患者在性别、病程、文化程度、胃肠道疾病、血管疾病危险因素等方面,尤其在口腔卫生主观评价指标上的差异无统计学意义。然而,从客观指标来看,年龄、SAP、龋齿数、留置胃管的使用、WST、NIHSS 和MMSE 评分与缺血性脑卒中患者口腔清洁度异常在结构上或功能上有密切关系。这些结果提示:(1)口腔卫生异常的风险随着年龄的增长而增加,需要更多地关注老年急性缺血性脑卒中患者的口腔卫生;(2)口咽和(或)呼吸道内部解剖或病理结构的客观异常可能是导致脑卒中患者口腔卫生异常的一个重要因素,应认真考虑预防龋齿以及对SAP 和(或)留置胃管的管理;(3)加强认知功能和ADL 康复训练可能有助于改善脑卒中患者的口腔清洁度。然而,SAP 是口腔清洁度的独立危险因素。这在既往研究中从未报道。推测原因可能如下:(1)口腔是下呼吸道分泌物的排泄(或通气)途径之一;(2)卒中后免疫抑制不局限于肺组织,甚至包括鼻或口腔黏膜等上气道。不过,两者在病理生理学机制上的相关性仍需要更多的研究去证实。
龋病病因复杂[15-16],可能与细菌、口腔微环境及其作用时间有关[17]。碳水化合物是中国人的主要食物来源。少量的淀粉很容易在饭后沉积在牙齿表面,然后与唾液中的微量蛋白质形成混合物。在适当的温度和充足的时间下,细菌、寄生虫和病毒相对容易繁殖,很快就会产生可见的菌斑和难闻的口臭[16]。从病理生理学的角度来看,龋齿是牙菌斑与牙齿长期粘连以及有机质破坏的结果[17]。患有龋齿的患者在饭后更容易在龋洞中残留食物,这使得彻底清除菌斑变得困难。因此,龋齿很可能是口腔健康状况不佳的重要原因之一。相比之下,脑卒中患者的这种情况甚至更糟。以上结果提示,龋齿在急性缺血性卒中患者口腔洁净度异常中起着重要的负面作用(OR=1.292)。
另外,BOAS 评分异常是SAP 危险因素,而神经功能缺损次之。其中,后者与既往报道一致[4-5]。一般来说,口腔卫生异常与个人卫生习惯之间关系最为密切。然而,这种情况在某些疾病存在时可能会发生改变,例如营养或运动引起的免疫抑制、长期使用抗生素、脱水等[18-21]。关于肺部感染是否会影响口腔卫生的报告非常少见。尽管确切原因尚不清楚,本研究仍发现BOAS 评分是SAP 的独立危险因素,这提示口腔卫生异常比吞咽障碍的风险系数更高,这有别于之前的研究结论[3-4]。结合两个回归分析,作者初步认为口腔卫生异常与SAP 相互作用,而这种相互作用可能形成恶性循环。这是一项以前没有报告过的重要发现。
与上述风险变量相比,在两个模型分析中,BI是唯一的保护因素,尽管在模型2 中没有纳入方程,仍提示需要重视脑卒中患者的ADL 康复训练,这将有助于改善口腔卫生和预防SAP。
本研究中也存在一些局限性:(1)本研究纳入的SAP 患者样本相对较少;(2)为减少SAP 诊断偏差,病例收集时间应延长至病程的第7 天;(3)未纳入严重失语或气管切开的患者;(4)炎症因子等生化指标未被列入潜在变量。因此,增加样本量和多纳入观察变量将有助于进一步分析口腔卫生和SAP 在急性脑卒中患者中的相互作用。
综上所述,口腔洁净度异常和SAP 在急性缺血性脑卒中患者中互为首要危险因素。龋齿和衰老是该类疾病口腔卫生健康的重要危险因素。改善ADL 对卒中患者口腔卫生问题和SAP 的预防都有保护作用。干预这些危险因素可能会改善急性缺血性脑卒中患者的口腔清洁度,并减少SAP 的发生。
