151 例腮腺恶性肿瘤临床病理特征分析*
2022-10-18周旋张睿哲董琳刘超王宇姚晓峰王旭东
周旋 张睿哲 董琳 刘超 王宇 姚晓峰 王旭东
唾液腺肿瘤起源于大唾液腺(腮腺、下颌下腺、舌下腺)和口腔黏膜内的小唾液腺,约占所有头颈部肿瘤的3%[1]。腮腺肿瘤占唾液腺肿瘤的80%,其中20%~25%是恶性肿瘤[2]。腮腺恶性肿瘤可以出现面神经侵犯,也可以发生颈部淋巴结转移或远处转移,严重威胁患者生存质量和预后。系统总结腮腺恶性肿瘤的临床及病理学特征,对于明确影响腮腺恶性肿瘤患者预后的危险因素和治疗策略意义重大。本研究对2011 年1 月至2018 年10 月天津医科大学肿瘤医院收治的腮腺恶性肿瘤患者的临床资料进行回顾性分析,旨在进一步探讨腮腺恶性肿瘤的临床及病理学特征。
1 材料与方法
1.1 临床资料
对2011 年1 月至2018 年10 月天津医科大学肿瘤医院主因腮腺恶性肿瘤收治患者的临床特征及病理类型进行分析,临床分期以UICC/AJCC TNM 分期(第8 版)为标准,病理类型按照2017 年第4 版世界卫生组织(WHO)的《头颈部肿瘤病理学和遗传学分类》中唾液腺肿瘤组织学分类标准进行分类。共纳入151 例,其中男性92 例、女性59 例,年龄5~85 岁,平均年龄52 岁。
1.2 方法
临床特征包括年龄、性别、病理类型、TNM 分期、治疗经过等。外科治疗:对于初治腮腺恶性肿瘤患者的术式为全腮腺切除术及颈部淋巴结清扫术;外院术后复发患者术式为腮腺残叶切除术及颈部淋巴结清扫术。术前有神经症状者术中应将受累神经一并切除,术前无神经症状但术后镜下发现神经侵犯者应后续行辅助放疗。腮腺恶性肿瘤患者的确诊时间即初次手术时间,确诊方式均以术后病理报告为准。预后为总生存时间,指从确诊开始至(因任何原因)死亡的时间。
1.3 统计学分析
采用SPSS 25.0 软件进行统计学分析。通过Kaplan-Meier 法计算生存率并绘制生存曲线,Log-rank检验比较组间差异,采用Cox 比例风险回归模型进行多因素分析。以P<0.05 为差异具有统计学意义。
2 结果
2.1 患者临床及病理学特征
151 例腮腺恶性肿瘤患者中,男性92 例(60.9%),女性59 例(39.1%),年龄5~85 岁,平均年龄52 岁。Ⅰ期44 例(29.1%),Ⅱ期26 例(17.2%),Ⅲ期38 例(25.2%),Ⅳ期43 例(28.5%)。涎腺导管癌占56.5%(13/23)及腺样囊性癌占55.0%(11/20)的患者发生镜下神经侵犯,淋巴结转移患者中以涎腺导管癌最为常见,占56.5%(13/23)。腮腺恶性肿瘤患者其他临床及病理学特征见表1。随访截至2021 年12 月,失访5 例,随访率96.7%。
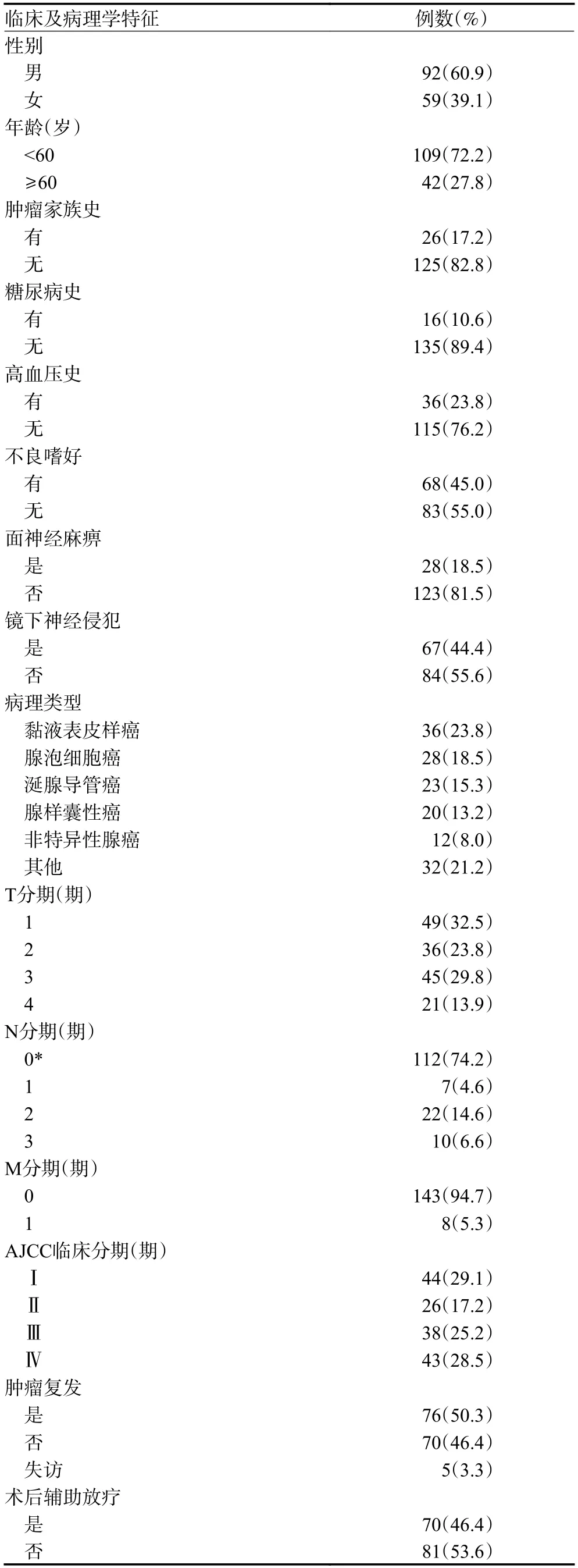
表1 151 例腮腺恶性肿瘤患者临床及病理学特征
2.2 单因素生存分析
采用Kaplan-Meier 法对可能影响患者预后的因素进行分析,结果显示病理类型(P=0.001)、年龄(P=0.049)、面神经麻痹(P<0.001)、镜下神经侵犯(P<0.001)、TNM 分期(P<0.001)、临床分期(P<0.001)、肿瘤复发(P<0.001)、术后辅助放疗(P<0.001)与腮腺恶性肿瘤患者的预后相关(表2)。其中,T1、T2、T3 期腮腺恶性肿瘤患者预后无差异,T4 期腮腺恶性肿瘤患者预后差于T1~3 期患者,将T 分期1~3 期合并与4 期进行比较,预后最差的3 种病理类型为涎腺导管癌、非特异性腺癌及腺样囊性癌,3 年生存率分别为47.8%、66.7%及75.0%。针对术后辅助放疗对不同病理特征患者预后的影响进行分层分析,结果显示在脉管浸润的患者中,术后辅助放疗可以改善腮腺恶性肿瘤患者的预后(P<0.001)。不同临床分期、肿瘤复发、面神经麻痹、病理类型患者的生存曲线见图1。
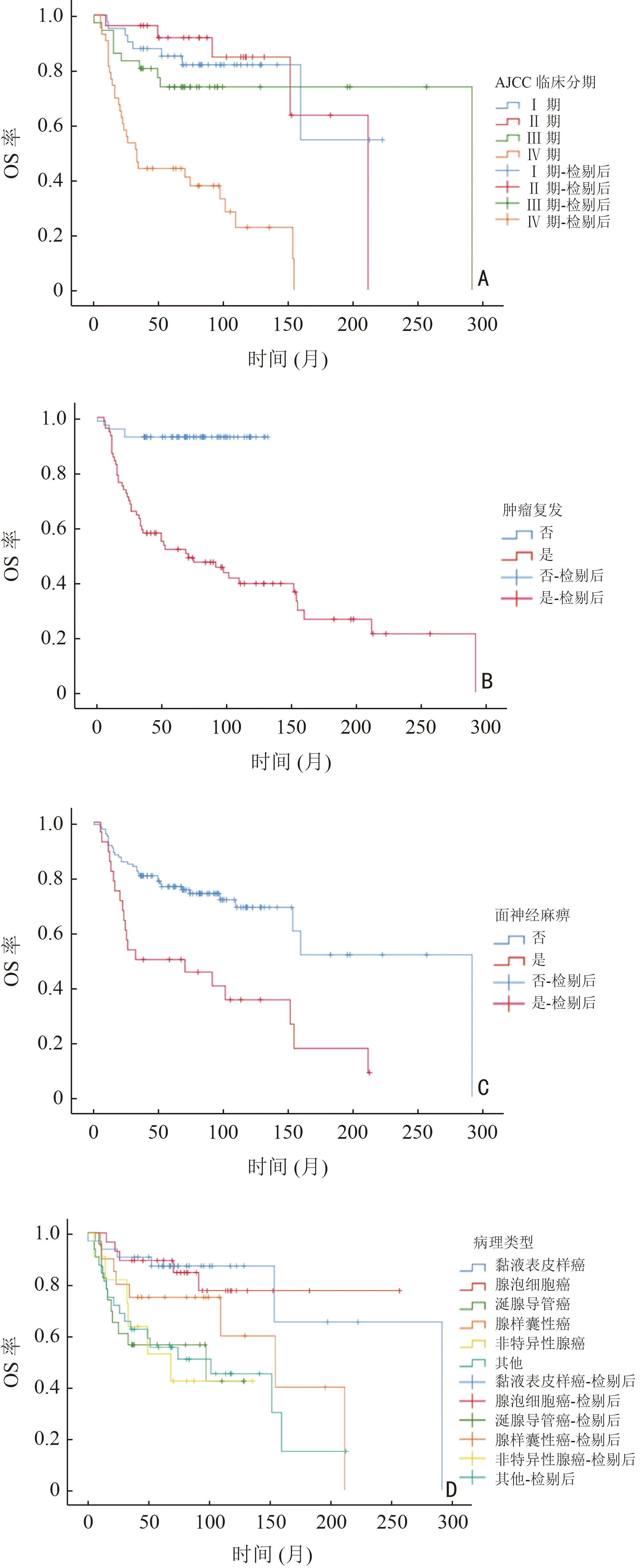
图1 生存曲线

表2 腮腺恶性肿瘤患者预后的单因素分析
2.3 多因素分析
将年龄、面神经麻痹、肿瘤复发、临床分期、术后辅助放疗等在单因素分析中差异具有统计学意义的变量进行多因素Cox 回归分析,结果显示肿瘤复发(P=0.001)和临床分期(P=0.004)为影响腮腺恶性肿瘤预后的独立危险因素(表3)。

表3 腮腺恶性肿瘤患者预后的多因素分析
3 讨论
本研究中腮腺恶性肿瘤常见的病理类型包括黏液表皮样癌(23.8%)、腺泡细胞癌(18.5%)、涎腺导管癌(15.3%)、腺样囊性癌(13.2%)、非特异性腺癌(8.0%)。Tian 等[3]报道腮腺恶性肿瘤最常见病理类型为黏液表皮样癌及腺泡细胞癌。王张嵩等[4]报道黏液表皮样癌、腺样囊性癌及腺泡细胞癌等病理类型最为常见,与本研究较为一致。其中,非特异性腺癌为有导管分化但无任何相似于其他确定类型的涎腺肿瘤的组织形态学特征,曾被报道为混合性或未分类腺癌,或者腺癌。本研究纳入的151 例腮腺恶性肿瘤患者中,预后最差的3 种病理类型为涎腺导管癌、非特异性腺癌及腺样囊性癌,3 年生存率分别为47.8%、66.7%及75.0%。
面神经侵犯是腮腺恶性肿瘤的重要临床特征。部分患者就诊时已出现面神经麻痹症状,提示肿瘤已经侵犯并破坏面神经总干或分支。另有部分患者术后病理提示肿瘤出现神经侵犯,包括肉眼侵犯及镜下侵犯。有研究[5]表明,腮腺恶性肿瘤直径与面神经麻痹临床症状呈正相关。面神经麻痹症状在肿瘤直径>4 cm的患者中更为常见。目前认为,伴有面神经侵犯的腮腺恶性肿瘤常伴有切缘阳性和脉管侵犯,是肿瘤复发的高危因素,与患者总体预后和无病生存率密切相关[6]。本研究显示,术前发生面神经麻痹患者的比例为18.5%,初次手术中保留面神经总干或分支的患者比例为76.8%,术后病理提示镜下神经侵犯的患者比例为44.4%,其中涎腺导管癌占56.5%(13/23)及腺样囊性癌占55.0%(11/20)的患者中,有半数以上发生镜下神经侵犯,其次为黏液表皮样癌占44.4%(16/36)、腺泡细胞癌占28.6%(8/28)、非特异性腺癌占16.7%(2/12);单因素分析提示面神经麻痹和镜下神经侵犯与患者预后相关。提示对于伴有面神经麻痹和镜下神经侵犯需要采取更为积极的治疗策略,并对后续针对不同病理类型镜下神经侵犯潜在机制的研究产生促进作用。
有研究[7]表明,远处转移是腮腺恶性肿瘤治疗失败的最主要因素;淋巴结转移与总生存率降低相关[8-9]。本研究显示,25.0%(3/12)的非特异性腺癌患者、10.7%(3/28)的腺泡细胞癌患者以及8.70%(2/23)的涎腺导管癌患者发生远处转移;淋巴结转移患者中以涎腺导管癌最为常见,占56.5%(13/23),之后依次为非特异性腺癌占41.7%(5/12)、腺样囊性癌占20.0%(4/20)、腺泡细胞癌占17.9%(5/28)、黏液表皮样癌占13.9%(5/36)。同样,单因素分析结果提示,淋巴结转移(N分期)、远处转移(M 分期)与腮腺恶性肿瘤患者预后相关,提示需要对出现颈部淋巴结或者远处转移的腮腺恶性肿瘤更加关注。
NCCN 指南(2 022.1 版)推荐中级别或高级别、切缘阳性、神经侵犯、淋巴结转移、脉管浸润、T3~4 期腮腺恶性肿瘤患者需术后辅助放疗。术后辅助放疗对控制腮腺恶性肿瘤局部复发有重要作用[10-11]。陈少卿等[12]研究提示,接受术后辅助治疗的腮腺恶性肿瘤患者5 年局控率、总生存期及无复发生存期显著高于单纯外科治疗组患者。针对术后辅助放疗对不同病理特征患者预后的影响进行分层分析,结果显示在脉管浸润的患者中,术后辅助放疗可以改善腮腺恶性肿瘤患者的预后(P<0.001)。提示术后辅助放疗对于包括腮腺恶性肿瘤在内的头颈部肿瘤意义重大。
肿瘤复发提示肿瘤对前线治疗(如手术、放疗等)疗效差,属于难治性肿瘤,往往预后不佳[13-14]。本研究分析的腮腺恶性肿瘤病例中,复发76 例,复发率为50.3%;其中本中心初治患者98 例,复发32 例,复发率为32.7%。有研究[15]提示,涎腺恶性肿瘤患者复发率约59.2%(45/76)。在本研究最常见的5 种病理类型中,复发率最高的病理类型包括非特异性腺癌及涎腺导管癌,复发率分别为75.0% 及60.9%,可能与其不同的发病机制和生物学行为有关,其他各病理类型的复发率分别为腺样囊性癌50.0%,腺泡细胞癌42.9%,黏液表皮样癌27.8%,提示针对不同病理类型的腮腺恶性肿瘤病例需要进行更为精准的分子分型以指导进一步治疗。
尽管多数腮腺恶性肿瘤患者经过规范化治疗后预后较好,但仍有部分病理类型患者出现远处转移及肿瘤复发并严重影响预后和生存质量,为后续系统研究腮腺恶性肿瘤驱动基因、发病机制、精准分子分型、术后辅助治疗策略的制定(包括靶向或免疫治疗联合放疗等)等诸多领域提出新的研究方向。针对具有特定生物学或分子特征的难治性腮腺恶性肿瘤开展多学科诊治模式或临床研究也成为改善腮腺恶性肿瘤患者预后的必由之路。
