应用型基础医学整合课程中模块化教学团队的建设与实践
2022-10-18杨旭芳陈培杨云芳冯华何志鹏李丽
杨旭芳 陈培 杨云芳 冯华 何志鹏 李丽
目前为我国高等院校教育从规模扩张向高质量转型的关键阶段,教育部、国家卫生和计划生育委员会为加强医学教育工作、提高医学教育质量明确指出医学院校需积极推进课程改革,将基础医学与临床医学相结合,建立以学生为中心的自主学习模式,强化学生自主学习能力、创新思维及批判能力的培养,以提升其综合素质[1-2]。但调查发现,目前医学院校医学基础课程教学仍存在一定的问题:其一,学科知识分离,教学内容跳跃性大,衔接性差,大部分学生主诉接受困难[3];其二,教学过程各学科教师缺乏交流与合作,不同学科知识无法做到融合贯通[4];其三,忽视对学生自主学习能力、独立思考能力及主动实践能力的培养,教学中注重知识灌输,缺乏针对性及差异性[5]。为满足新形势下应用型医学人才培养需求,贯彻以学生为中心的教育理念,本学院对基础医学课程进行整合,并尝试构建基础医学模块化教学,以期为医学院校创造性、个性化人才培养、课程整合及教育质量改进提供依据。
1 资料与方法
1.1 临床资料
2016 年1 月—2020 年12 月,在2015 级临床医学专业班级中随机抽取8 个班级共245 名学生。8 个班级随机分为观察组与对照组各4 个班级,分别为120 名、125 名学生。两组学生在性别、年龄、入校成绩等方面比较差异无统计学意义(P>0.05),见表1。
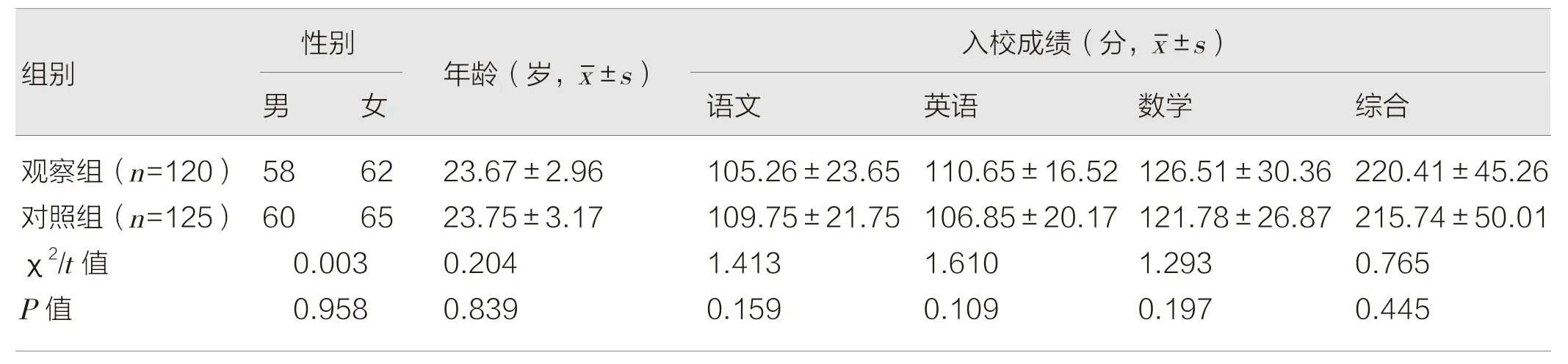
表1 两组学生一般情况对比
1.2 教学方法
两组学生教学课时、大纲、教学目标、参考资料基本一致,期末阅卷方式采用流水式阅卷方式。对照组采用传统教学方式,采取以学科为主的教学模式[6]。观察组建模块化教学团队,采用模块化教学。(1)整合课程设置。结合我院实际情况,借助芝加哥教学模式[7],形成以器官系统为中心的各学科真融合交叉的基础医学循环系统整合课程体系,以实用原则遴选基础医学知识,将组织学、病理学、解剖学、生理学及病理生理学按器官系统整合,建立以器官系统为中心的知识结构及授课体系,课程设置确保人体器官、系统结构及功能存在连续性,并组建模块化教学团队,固定教师授课。以循环系统为例,将传统解剖学、组织学、生理学、病理学、病理生理学学科内有关循环内容进行优化、整合为循环系统整合教材,编写顺序为循环系统发生、血管组织结构与功能、心脏组织结构及功能、心血管系统调节、休克、动脉粥样硬化、高血压病、心脏炎症性疾病及心瓣膜病、心肌病及心脏肿瘤、心脏缺血再灌注损伤、心功能不全,整合教材内容围绕血管及心脏疾病展开,包含循环系统发生、组织形态结构、生理功能、疾病病因、机制、病理生理变化、疾病转归、防治等内容,通过学科交叉与融合,整合学科知识,促使学科内容有机结合,减少低效重复。(2)组建模块化教学小组。从各教研室选取经验丰富、教学效果好的老师组建模块化教学团队,教学团队综合考虑专业性与实践经验,来自解剖学、组织学、生理学、病理学、病理生理学专业教学一线专职优秀教师共10 名,包含教授4 名,副教授2 名,讲师4 名,将课程内容整合为理论学时、以问题为基础学时、综合性形态学实验学时等模块,课程整合完毕后教学团队先自身进行知识跨学科整合,并于正式授课1 年前进行带教培养,针对教学内容制作模块化课程,多次试讲及讨论,提高教学水平。开课后,团队教师全程听课,不断学习及完善授课内容及技巧,并于正式模块化教学前成立备课组,集体备课确定每次教学内容及实验设计方向,并根据模块特色选择不同专业背景教师开展教学工作,并以案例教学与理论授课互相补充的方式进行教案编写,遵循基础与临床结合的原则,以多发病、危重病为主线,编写心功能不全、心肌病、心瓣膜病等为主题的案例,取材于临床或尸检解剖真实案例,备课完成后,由教师团队进行评审回归,测评或完善。(3)学生分组。模块化整合教学以学生为中心,以小组为单位进行学习,每班级学生均按10~11 名进行分组,选出小组长,对教师设定案例及提出问题,自行讨论并解决问题,采用自主研究性学习模式,培养创造力。(4)任务发布。根据学科重点与难点,提前4 周通过网站、公众账号等方式向学生发布实验设计内容及方向,每主题设置3~4 个关键词,要求学生通过自主查阅文献、集体讨论共同设计实验,期间有任何问题均可向教师进行线上或线下提问,教师仅给予答疑或引导指导,不予帮助设计。课堂上鼓励学生展开小组讨论,鼓励小组代表发言,梳理知识点,衍生实践问题,并邀请小组成员对衍生问题进行讨论,总结解决方案,以病例为主线展开病案分析,强化疾病横纵及系统性联系,提高学生解决问题、实际应用、主动学习及团队协作能力,创造和谐的讨论氛围,引导学生提出问题,鼓励小组自主交流学习,学生以幻灯片的方式展示小组成果,反馈学习心得,最终由教师逐一点评,完善总结,并强调课程重要知识点,解决问题;并将循环系统整合课程涉及心脏、血管等组织学、病理学实验整合形成综合性实验,以疾病为主导,器官为中心,鼓励学生通过标本观察,图谱查找等总结循环系统组织学结构及特点,为常见病诊断提供依据,将临床应用作为基础课程学习目标,强化循环系统概念整合及知识的连贯性。(5)创新课程开展。开展创新课程,理论授课内容包括科研方法、文献查找、论文撰写等部分,由学生自主选题或在教师指导下选题,通过查找文献学习,填写创新实验申请书,设计实验方案,经教学委员会确定后开展实验,撰写论文,上交实验设计,独立考核,经费可通过申请大学生创新项目等,通过创新课程提高学生科研能力,促进教师团队科研及教学水平的提升。
1.3 效果观察
(1)学生成绩评定。两组学生均由学期结束后统一参加考试,考核内容包括综合实验考核、理论考核及形成性评价三部分,理论考试总分70 分,时间2 h,实验考试分10 分,以问题为基础学习教育模块计20 分,分为教师及学生评价两部分,出勤满勤计3 分,积极主动讨论发言、参与案例交流计6 分,课后自主学习,可自学汇报计4 分,注重交流合作,互相协作、配合补充计3 分;学生自主评价共4 分。(2)教学效果评估。在期末考试时以问卷调查的方式由教学团队、小组及学生自主对学习效果进行评价,内容包括学习主动性、语言表达、合作学习、学习效果、科研思维等维度,每维度各100 分,评分越高,表示学习效果越好。(3)教学质量调查。期末考试向每位学生发放问卷,由学校自拟教学质量调查问卷,内容包括对教师课堂教学的满意度、课外教学指导的满意度、对实践教学的满意度、对教学管理的满意度、对本校教学质量的评价,每项100分,评分越高,表示学生对教学质量认可度越高。
1.4 统计学方法
采用SPSS 20.0 统计学软件分析数据。计数资料用n(%)表示,采用χ2检验或Fisher 确切概率法;计量资料用()表示,采用t检验,P<0.05 表示差异有统计学意义。
2 结果
2.1 两组学生期末考核成绩比较
观察组学生期末考试综合实验考核、理论考核及形成性评价分数均高于对照组,差异有统计学意义(P<0.05),见表2。
表2 两组学生期末考核成绩比较(分,)
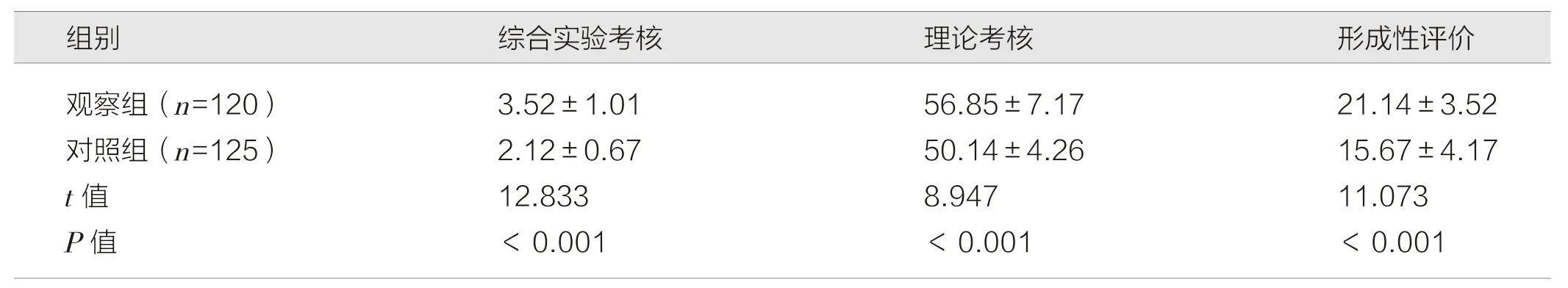
表2 两组学生期末考核成绩比较(分,)
2.2 两组教学效果问卷调查评分比较 观察组教学效果问卷学习主动性、语言表达、合作学习、学习效果、科研思维等维度评分均高于对照组(P <0.05),见表3。
表3 两组教学效果问卷调查评分比较(分,)
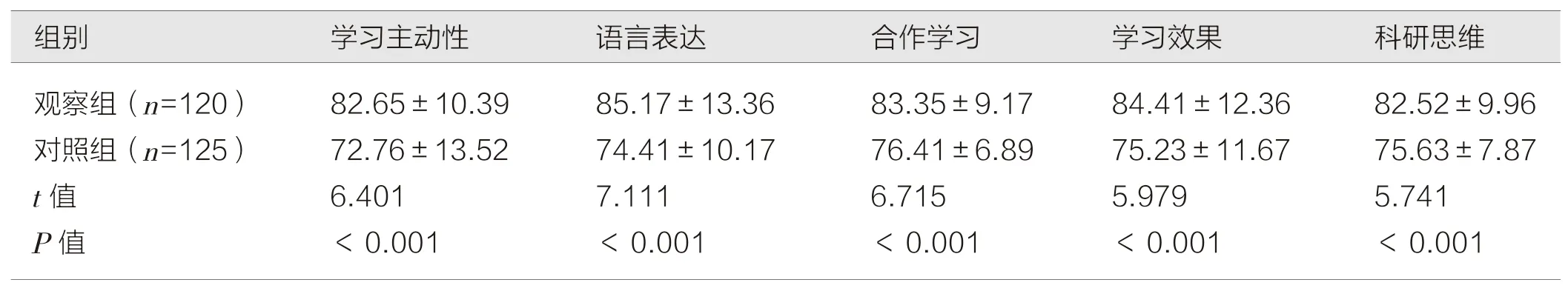
表3 两组教学效果问卷调查评分比较(分,)
2.3 两组学生教学质量问卷调查评分结果对比
观察组学生对课堂教学满意度、课外教学满意度、实践教学满意度、教学管理满意度及教学质量满意度评分均较对照组高,差异有统计学意义(P<0.05),见表4。
表4 两组学生教学质量问卷调查评分结果对比(分,)
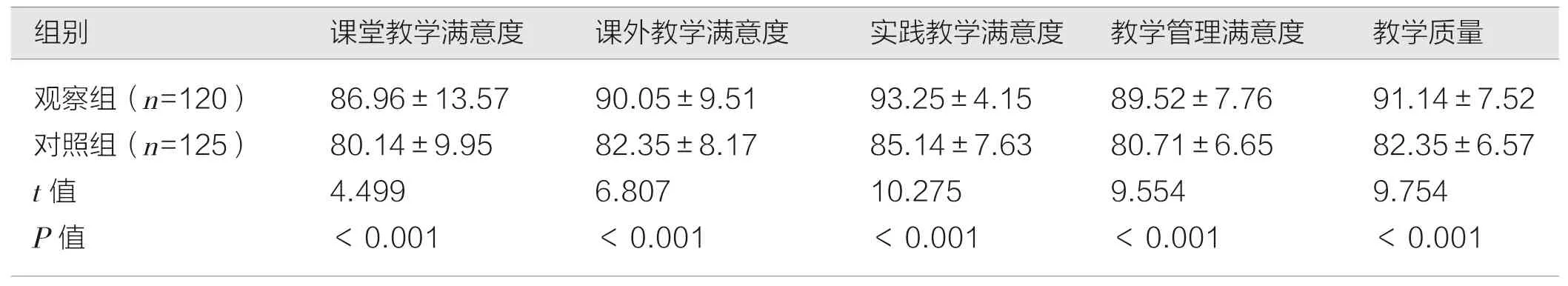
表4 两组学生教学质量问卷调查评分结果对比(分,)
3 讨论
3.1 当前我国高等医学院校基础医学课程体系存在的问题及教学改革的必要性
目前我国高等医学院校现有课程体系绝大部分均以“学科为中心”,教学分期明显,学科横向联系差,授课内容千篇一律,学科知识存在交叉、重复,偏重理论,造成理论与临床实践脱节,无法满足目前应用型医学人才培养需求[8-9]。国家教育部、国家卫生和计划生育委员会联合发布关于实施临床医学教育综合改革若干意见,提出各医学院校应积极开展改革,实现课程整合,强化学科、课程之间交叉、融合,强调学生自主能力、创新能力的培养,积极培养强技能、重医德的应用型医学人才[10-11]。当前国内外医学院校沿用教学模式包括以学科为中心、以问题为中心、以器官为中心及整合式课程模式等,以学科为中心已被证实存在理论、实践脱节等问题[12];以器官为中心实现课程整合,可确保人体器官、功能及结构在教学知识点上的连续性与系统性,提高学生综合思考能力及知识综合运用能力,有助于打破传统学科的界限,实现基础课程的融合[13]。但目前大部分医学院以器官为中心的课程整合皆沿用分段教学的方式,各教师缺乏交流与合作,不同学科知识融合不彻底,教师不固定,更换频繁,仍存在学科知识分离的问题,教学内容存在较大的跳跃性,连贯性差,导致教学效果不尽如人意[14-15]。
3.2 基础医学课程整合及模块化教学的优势
模块化教学则指在同一专业内单一教学活动组成主题式教学模块,通过执行能力确定模块,并以从事某项职业或达到某项目标具备的认知能力或其他能力的主线,系侧重应用型能力培养的模式[16]。基于基础医学的模块化教学强调以学生为中心,以各项目、课题为驱动,通过师生共同完成“项目”“课题”而进行的教学活动,此类模块化教学模式将学习、实践及研究有机结合,重视对学生综合能力的培养,引导学生主动性发挥,提高课程参与度,属理论与实践一体化的教学模式[17],目前已在国内外理工类课程中开展,已被证实对提升学生自主学习能力及综合素养有积极的价值[18-19]。
3.3 模块学教学的组建及实践效果
在此背景下,为全面贯彻卫生部、教育部课程改革需求,实现基础医学知识的有机整合,培养更多应用型医学人才,提高学生自主学习兴趣,我院构建以基础医学为导向,将器官作为中心的基础医学整合课程,并以循环系统为例,组建模块化教学团队,尽可能固定教学团队授课,团队内教师相互合作,促进课程整合,以期达到最佳教学效果,提高教学质量。结果发现,与采用传统教学模式的对照组相比,采用模块化教学团队进行整合课程教学的观察组学生期末考试各项成绩均优于对照组,同时学生学习主动性、语言表达、合作学习、学习效果、科研思维等方面均较对照组得到显著提升;此外,学生对教学团队课堂教学满意度、课外教学满意度、实践教学满意度、教学管理满意度及教学质量满意度均较对照组高,表明组建模块化教学团队较传统教学方法更能提升学生整体素养,改善教学质量。分析原因主要为:应用模块化教学,对基础医学课程进行整合,强调学科之间的横纵向联系,并强调教学过程中学生的主体地位,围绕学生为中心展开教育,更能激发学生的学习热情,保持学习内容的完整性、系统性,偏重学科之间的联系,打破学科及课程界限,将理论与实践相结合,改善实践教学方式,从传统辅导实验转变为引导实验,重视学生在实践课程中的主体地位,通过师生互动的方式,激发学生自主学习能力,推进实验教学改革。同时立足于应用型人才培养需求,构建完善的评价体系,坚持以整体评价为主,既重视对实验教学、课程教育等显性成果的评价,同时重视学习自主能力的培养及个人素养的提升等隐性成果评价,确保基础医学课程整合及模块化团队教学的不断完善。并开设创新课程,以学校科研平台为支撑,不断强化学生科研思维,锻炼其科研能力及科研方法,为应用型基础医学人才的培养奠定了基础。
综上,通过组建模块化教学团队,展开基础医学课程整合,可将理论与实践相结合,更好地提升学生整体素养,激发其课程学习兴趣,达到最佳教学效果,提高教学质量。但基础医学教学课程改革的过程漫长而艰巨,并非一蹴而就,且其涉及教学面相对广泛,后续需继续积极稳妥、循序渐进,分阶段、分层次、针对性地进行改革试点,不断总结及完善经验,以促成教学改革的顺利完成,为输送更多应用型医学人才奠定基础。
