经横突-椎弓根单侧与常规椎弓根双侧穿刺PKP手术治疗腰椎骨质疏松性椎体压缩骨折的比较
2022-10-18浦玉良宋建锋杨懂
浦玉良,宋建锋,杨懂
(永煤集团总医院骨科,河南商丘 476600)
经皮椎体后凸成形术(percutaneous kyphoplasty,PKP)是治疗骨质疏松性椎体压缩骨折(osteoporotic vertebral compression fracture,OVCF)的经典微创手术,目前,经椎弓根穿刺仍是主要的PKP路径,然而单侧穿刺需较大的外倾角方可使骨水泥分布越过椎体中线,有导致椎弓根内壁穿破、增加神经损伤和骨水泥渗漏的风险[1-3]。为此,有学者提出了“经横突-椎弓根路径(transverse process-pedicle approach,TPA)”行单侧PKP穿刺,穿刺进针点较之椎弓根穿刺点外移3~5 mm左右[4]。解剖学证实,在腰椎L1-L4节段,经TPA路径的穿刺点更偏外,外偏角更大,安全性也更高[5]。本研究纳入2018年7月~2019年12月于我科行PKP手术治疗的腰椎OVCF患者73例,对TPA路径和双侧椎弓根路径下PKP手术的各项指标进行综合比较,以探讨TPA路径下单侧PKP手术在腰椎OVCF患者的应用价值。
1 资料与方法
1.1 一般资料
本次研究为回顾性分析,依照PKP手术路径的不同,将73例患者分为两组:TPA组41例,采用TPA单侧路径开展PKP手术;传统组32例,采用传统双侧椎弓根路径PKP手术。两组患者的性别、年龄、骨折椎体、骨密度T值等资料差异均无统计学意义(P>0.05),见表1。
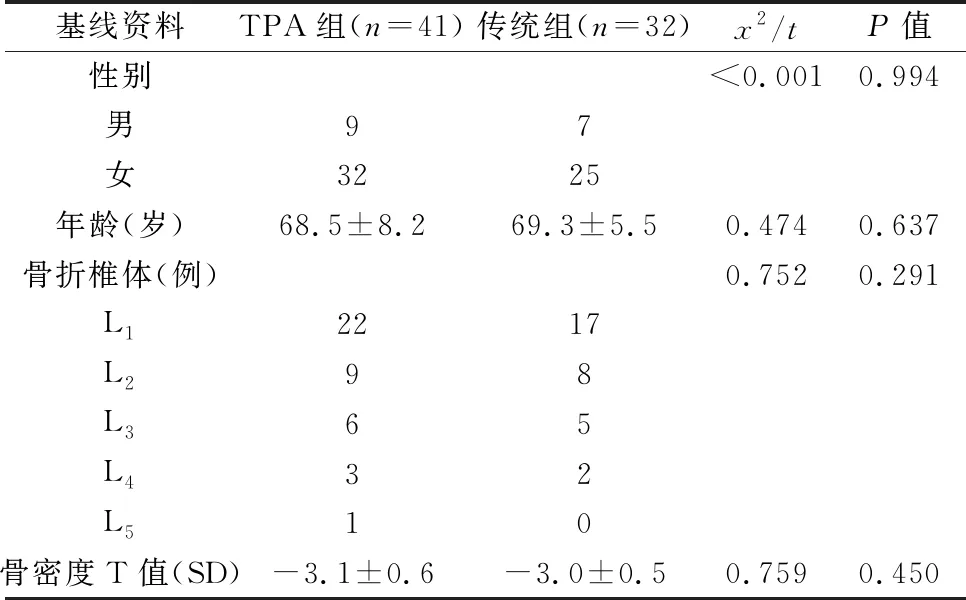
表1 两组腰椎OVCF患者的一般资料
1.2 手术方法
两组患者均由我科同一组医生完成PKP操作。TPA组:患者俯卧,经C臂X线透视并结合术前正侧位X线片确定骨折椎体,以棘突旁3~5 cm作为椎弓根皮肤穿刺点,确定后,以1%浓度的利多卡因作局部浸润麻醉。以长针头对拟穿刺的椎弓根位置定位后,以椎弓根影外缘3~5 mm横突的中份位置为进针点,L1至L5的穿刺进针外倾角分别为30°、32°、37°、42°、47°左右。实际操作中,可依据侧位透视的骨折线位置适当调整穿刺针的头倾角。若正位透视见穿刺针抵达但未超越椎弓根内缘,而侧位透视见穿刺针抵达椎体后缘,则可继续缓缓地锤击进针,直至穿刺针抵达椎体后缘前方3 mm左右位置。拔出针芯并置入导针,导针抵达椎体前1/3左右时,正位透视见导针处于棘突或微越过棘突抵达对侧,表明穿刺较理想。取出穿刺管,沿导针置入工作套管抵达椎体后缘前4~5 mm位置,置入直径3 mm钻头建立骨隧道至椎体前1/3为止,将球囊置入伤椎内部进行适度撑开复位,透视见椎体高度矫正理想后,撤出球囊,缓缓注入骨水泥(注意C臂X线透视,若出现骨水泥渗漏痕迹或填充良好,则立即停止灌注)。骨水泥填充结束后,将推杆与之分离,工作套管旋转并拔出。传统组:行传统双侧椎弓根路径PKP手术,具体遵照2018年PKP规范化操作的专家共识[6]执行。
1.3 观察指标
统计两组患者的手术时间、术中X线透视次数、PKP穿刺外展角、骨水泥渗漏和弥散情况等手术情况;对患者术前、术后3 d、术后1年的VAS评分和伤椎前缘高度、后凸Cobb角进行评测和测量。VAS改善率=(术前评分-术后评分)/术前评分×100%;伤椎前缘高度改善率=(术后伤椎前缘高度-术前)/(正常椎体前缘高度-术前)×100%;后凸Cobb角改善率=(术前Cobb角-术后)/术前Cobb角×100%。骨水泥弥散情况以是否越过椎体中线进行简单评价,即以单侧分布率作为衡量指标。
1.4 统计学分析
2 结果
两组腰椎OVCF患者均成功完成PKP手术,术后VAS评分均获显著改善,伤椎前缘高度和后凸Cobb角也均获良好的矫正,术后获访1年,总体疗效稳定。
2.1 手术情况比较
与传统组比较,TPA组手术时间显著缩短(t=-11.238),X线透视次数显著减少(t=-12.614),PKP穿刺外展角显著增加(t=19.730),骨水泥注入量显著减少(t=-8.548),差异均有统计学意义(P<0.05);TPA组的骨水泥单侧分布率高于传统组,骨水泥渗漏则有所降低,但差异无统计学意义(P>0.05),见表2。

表2 两组腰椎OVCF患者的手术情况比较
2.2 手术疗效比较
两组患者术后3 d和1年的VAS改善率、椎体前缘高度改善率和后凸Cobb角改善率比较,差异均无统计学意义(P>0.05),见表3。组内比较,两组患者术后3 d和1年的上述指标较为平稳(P>0.05),未见疼痛加重或椎体矫正度丢失现象。
表3 两组腰椎OVCF患者的手术疗效比较
3 讨论
3.1 单侧TPA路径的操作要点
单侧TPA路径下PKP手术的疗效及安全性,主要取决于:①术中穿刺点和穿刺外展角的选择;②术中骨水泥注射的规范化操作。笔者参照Wang等[5]的方案,对穿刺路径的设计如图1所示:M线为椎体中线,P点为椎弓根投影外侧缘,即椎弓根穿刺进针点;N点为横突中份,即TPA进针点。B、D点分别为椎弓根最狭窄处的内、外侧缘,C点为BD连线的中点(即椎弓根最狭窄处的中点)。∠1、∠2和∠3分别表示穿刺的最大外展角、中点外展角和最小外展角。在图1a和1b中可见,TPA路径的∠1~∠3角度显著大于传统椎弓根路径。在规划路径时,一般以∠1~∠3角度范围内为安全路径,最理想的路径选择应该是在∠1~∠2之间、但略靠近∠2的外展角路径,可最大限度地确保骨水泥在中线两侧均衡分布,同时避免椎弓根穿破或损伤的风险。
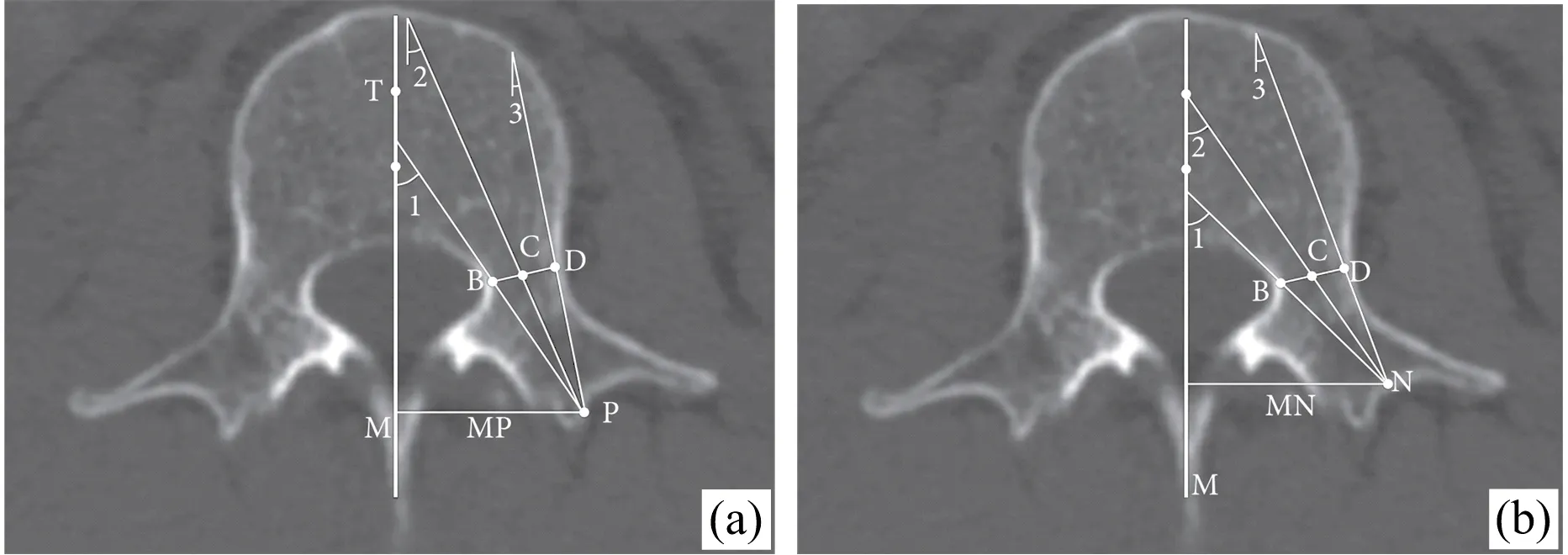
图1 PKP手术穿刺路径设计(a:传统椎弓根路径,b:TPA路径)
3.2 单侧TPA路径的手术疗效和路径优势
表2中可见,TPA组患者术后3 d和1年的VAS评分、伤椎前缘高度和后凸Cobb角的改善率均稍低于传统组,这与临床实际情况相符。在理论上,无论单侧穿刺路径做到了如何的优化,在骨水泥填充量、骨折椎体的扩张矫正和骨水泥均衡分布方面仍难以完全达到双侧PKP操作的理想效果。但上述指标的组间差异无统计学意义(P>0.05),提示单侧TPA路径的镇痛和椎体矫正效果与传统双侧PKP一致,可作为较理想的替代方案。
在穿刺路径上,表1中可见,TPA路径的外展角平均为(37.5±5.3)°,显著大于传统PKP的外展角(14.2±4.6)°。TPA路径由于显著增加了外展角,使得穿刺针更易于到达椎体中线,甚至抵达椎体对侧,实现单侧入路、双侧骨水泥灌注的效果[7]。TPA组术后的骨水泥单侧椎体分布率仅7.3%(3/41),也证实了这一点。此外,单侧TPA路径也完美地体现了单侧PKP的自身优势:手术时间短,X线透视次数明显减少。在骨水泥渗漏方面,TPA组略低于传统组,但差异无统计学意义(P>0.05)。其原因有二:一者,相较于早期的PVP手术而言,PKP本身的渗漏率已得到了良好改善,因此单、双侧路径下PKP手术的渗漏率差异并不显著;二者,两组的样本数较小,也可能是未体现出显著差异的原因之一。
综上所述,本次研究通过观察TPA路径和传统双侧路径PKP手术的疗效、骨折椎体矫正情况和手术相关指标,经分组比较证实,两种方式PKP手术的总体疗效相近,但TPA路径的手术时间短、X线透视次数少,是可用于替代双侧PKP手术的单侧PKP穿刺理想路径。
