两种腹腔镜不同取石术式对胆总管结石患者肝功能及GSRS评分的影响*
2022-10-15冯钟煦孟维山苏忠杨涛李高岩
冯钟煦, 孟维山, 苏忠, 杨涛, 李高岩
(秦皇岛市第一医院 普通外科, 河北 秦皇岛 066000)
胆总管结石是一种良性疾病,但肝总管结石容易致使胆汁性肝硬化、肝管炎以及肝脓肿等严重并发症的发生[1]。近年随着微创理念的发展与创新,如何以最小的创伤达到最满意的治疗效果,显得尤为重要[2]。目前临床对于胆道结石多腹腔镜为基础进行手术治疗,腹腔镜胆总管切开探查术(laparoscopic common bile duct exploration,LCBDE)主要是通过胆道镜、腹腔镜等内镜技术对胆总管进行切开取石处理,并将“T”管置入,手术创口只需0.5~1.0 cm[3];腹腔镜下经胆囊管胆总管取石术(laparoscopic transcystic common bile duct exploration, LTCBDE)则主要是通过腹腔镜对胆囊进行切除,并经胆囊管置入胆道镜对胆道内的结石进行探查,不需要长期佩戴“T”管[4];2种方法对 胆总管结石均具有一定的疗效,但哪一种方法更适合胆总管结石及两种手术方式对肝功能的影响,值得进一步研究。
1 资料与方法
1.1 一般资料
选择2019年3月—2021年1月收治的160例胆总管结石患者作为研究对象,根据手术方法均分为LCBDE组(n=80)和LTCBDE组(n=80),纳入标准:(1)经MRI、超声等检查符合胆总管结石的诊断标准[5];(2)临床资料完整;(3)近期未进行腹部相关手术;(4)患者及家属同意并签署手术同意书。排除标准:(1)合并身心障碍及精神系统障碍者;(2)合并重度肝硬化或者肝胆系恶性肿瘤者;(3)免疫功能紊乱;(4)急性胆源性胰腺炎;(5)凝血功能障碍;(6)胆管管腔直径<4 mm;(7)结石直径>10 mm、结石数目>10个;(8)妊娠哺乳期患者;(9)依从性差、中途退出者。本研究获医院医学伦理委员会批准(2020F016)。
1.2 治疗方法
手术由副主任以上级别医师担任, 2组患者均以气管插管的方式进行全身麻醉,均采用腹腔镜4孔法,二氧化碳建立气腹、腹内压维持13 mmHg。(1)LCBD E组患者予LCBDE治疗[6]:解剖胆囊三角,使用生物夹对胆囊管和胆囊动脉进行结扎,纵行切开胆总管,通过胆道镜探查胆总管和取石,在确定没有结石残留的情况下,取出胆道镜;最后T管留置,在顺逆结合的条件下,切除胆囊,置入引流管。(2)LTCBDE组给予LTCBDE治疗[7]:患者取平卧位,在脐窝上做切口作为进镜口,通过腹腔镜对腹腔进行探查,如果粘连不严重,可以在右腋前平脐、右锁骨中线肋下2 cm和剑突下位置,分别做5 mm、5 mm及10 mm切口,在腹腔镜下套管针穿刺,于肋缘下套管针置入把持钳,于剑下套管针置入分离钳;显露出胆囊三角,评估胆总管扩张情况,使用分离钳钝性解剖胆囊三角,分离胆囊动脉和胆囊管,使用生物夹夹闭离断胆囊动脉后,以生物夹近胆囊颈夹闭胆囊颈管,近胆总管汇合处横行切开胆囊管,分离钳扩张处理胆囊管;胆道镜通过右侧肋缘下套针管置入,探查胆总管,网篮处理结石,取净结石后,探查左右肝管,生物夹夹闭胆囊管后,采用电凝钩剥除胆囊;在小网膜孔位置进行常规留置引流,并在右侧腹壁切口的位置将其引出。
1.3 观察指标
1.3.1治疗效果[8]术后1个月对患者疗效进行评价。显效为相关症状完全消失,可恢复正常的工作和生活;有效为偶尔出现较轻胆管炎症状,但对正常工作和生活无影响;无效为胆总管结石残留、胆管炎症状有所改善,但仍具有较高发作频率,病情较重需进行住院治疗。
1.3.2围术期指标 观察记录2组患者术后住院时间、术后补液量、住院费用、术中出血量及手术时间等围术期指标。
1.3.3胃肠道症状评定量表(GSRS)评分[8]于手术前及术后1周时对2组患者进行GSRS评分。GSRS评分量表共包含6个维度,18个项目,包括进食障碍3个项目、便秘症状3个项目、腹泻症状3个项目、消化不良症状4个项目、反流症状2个项目、腹痛症状3个项目。每个项目0~6分、总分为各个项目分数之和,共108分。分数越高提示胃肠道症状越严重。
1.3.4肝功能指标 于手术前和术后第1天抽取患者空腹静脉血5 mL,3 000 r/min离心分离血清,采用全自动生化分析仪检测血清天门冬氨酸氨基转移酶(aspartate transaminase, AST)、丙氨酸氨基转移酶(alanine transaminase, ALT)、γ-谷氨酰转肽酶(γ-glutamyl transpeptidase, γ-GT)水平。
1.3.5并发症 近期并发症:观察记录术后1月内出现的切口感染、出血、急性胆管炎或急性胰腺炎、术后胆漏、胆汁性腹膜炎等并发症发生情况。远期并发症:观察记录术后1月~半年出现的胆道狭窄、急性胆管炎以及胆总管结石复发等并发症的发生情况。
1.4 统计学方法
2 结果
2.1 一般资料
两组患者的年龄、性别、病程、临床症状、胆总管直径、结石数目及合并症等一般资料比较差异无统计学意义(P>0.05),具有可比性。见表1。
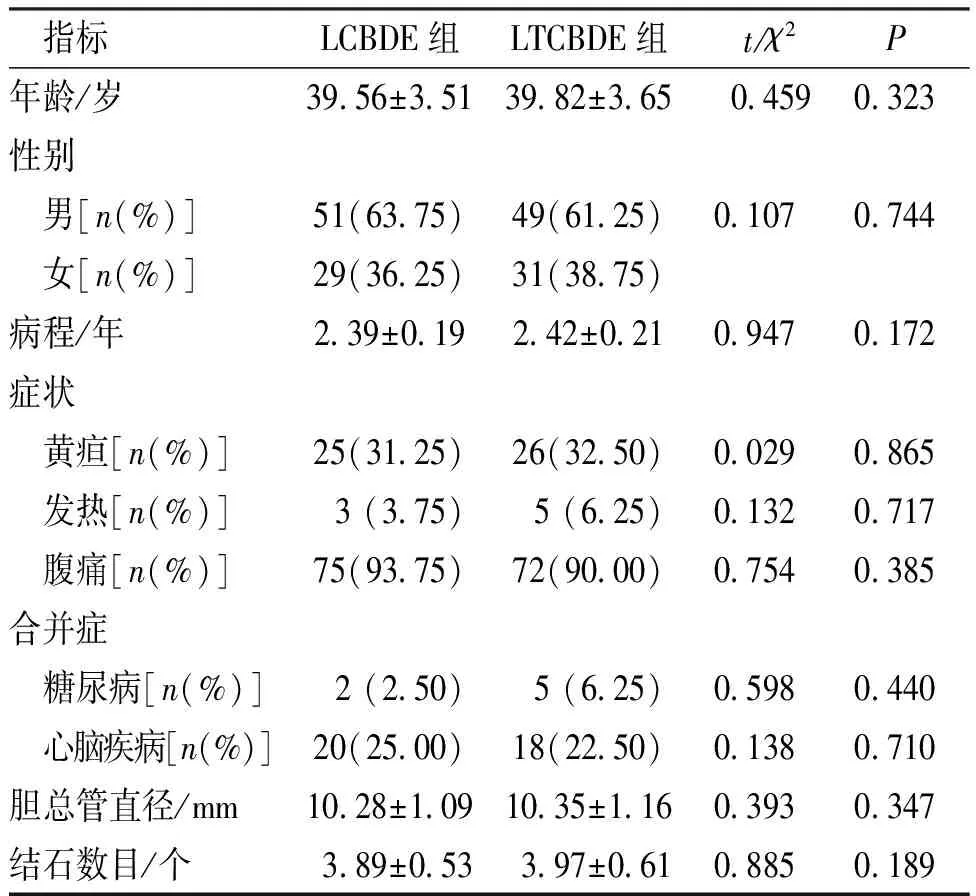
表1 两种手术方式胆总管结石患者的一般资料比较Tab.1 Comparison of general information between LTCBDE and LCBDE groups
2.2 临床疗效
结果显示,LTCBDE组患者临床疗效(97.50%)高于LCBDE组(76.25%),差异有统计学意义(χ2=15.841,P<0.001)。见表2。
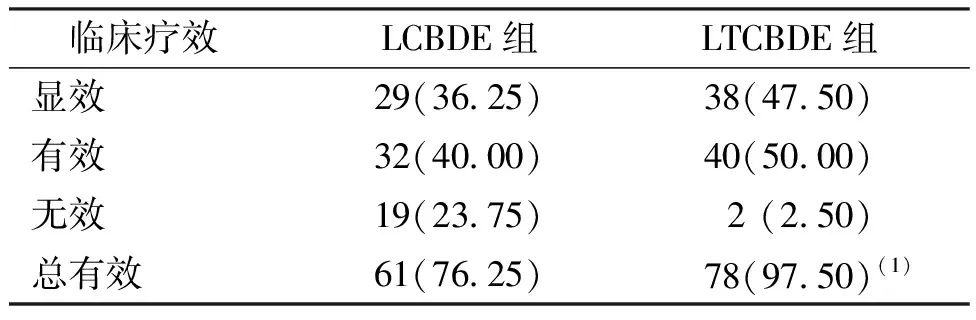
表2 两种手术方式胆总管结石患者临床疗效比较[n(%)]Tab.2 Comparison of clinical efficacy between LTCBDE and LCBDE groups[n(%)]
2.3 围术期指标
结果显示,LTCBDE组患者住院时间、术后补液量、住院费用、手术时间、术中出血量低于LCBDE组,差异有统计学意义(P<0.05)。见表3。
表3 两种手术方式胆总管结石患者围术期指标比较Tab.3 Comparison of perioperative indicators between LTCBDE and LCBDE
2.4 GSRS评分
结果显示, 2组患者术前的GSRS评分比较,差异无统计学意义(P>0.05);2组患者术后1周时的GSRS评分均较术前降低,且LTCBDE组降低更为显著,差异有统计学意义(P<0.05)。见表4。
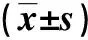
表4 两种手术方式胆总管结石患者手术前及术后1周时的GSRS评分比较Tab.4 Comparison of GSRS before and after the operation between LTCBDE and LCBDE
2.5 血清AST、ALT、γ-GT水平
结果显示,2组患者术前血清AST、ALT、γ-GT水平比较,差异无统计学意义(P>0.05);2组患者术后1天时血清AST、ALT、γ-GT水平均较术前降低,且LTCBDE组降低更为显著,差异有统计学意义(P<0.05)。见表5。

表5 手术前后2组患者血清AST、ALT、γ-GT水平Tab.5 Comparison of serum AST, ALT, and γ-GT between LTCBDE and LCBDE groups
2.6 术后并发症
结果显示,2组患者均无严重不良反应发生,近期并发症总发生率比较差异无统计学意义(P>0.05)。见表6。术后随访半年,LCBDE组75例完成随访,LTCBDE组71例完成随访,LCBDE组11例复发,其中2例为小结石无症状患者拒绝再次手术,9例行再次手术治愈;LTCBDE组有10例复发,其中2例未进行手术治疗、药物排石成功,8例再次手术治愈;合并急性胆管炎患者给予相应保守治疗逐渐好转。2组患者术后远期并发症总发生率比较差异无统计学意义(P>0.05)。见表7。
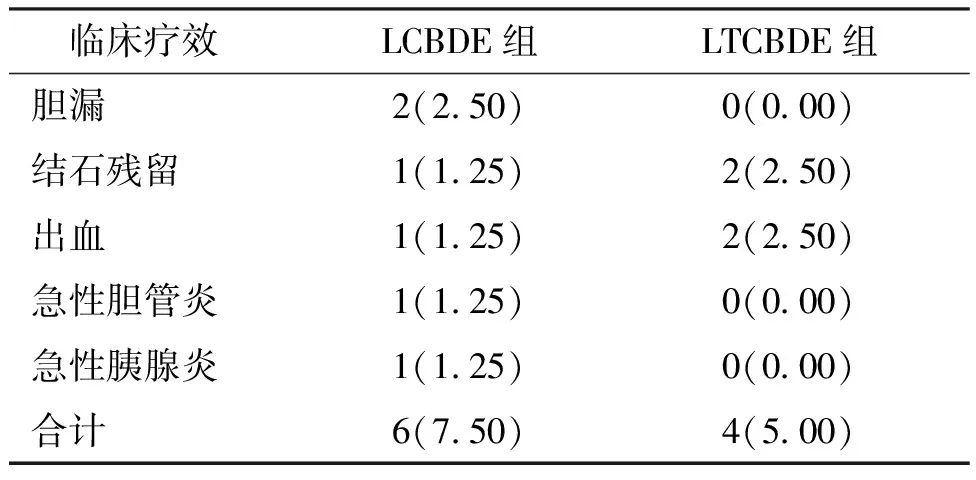
表6 两种手术方式患者术后近期并发症发生率[n(%)]Tab.6 Comparison of short-term complications between LTCBDE and LCBDE groups[n(%)]

表7 两组患者术后远期并发症发生率[n(%)]Tab.7 Comparison of long-term complications between LTCBDE and LCBDE groups[n(%)]
3 讨论
胆总管结石并急性胆管炎是普外科常见的一种疾病,其特点为病情发展快、发病急,具有较强的疼痛感,通常表现为发热、黄疸及右上腹绞痛等三联征,尤其急性胆总管结石更为严重,可致使胆汁一定程度的引流不畅,短时间胆道压力升高,进而引发急性肝功能受损、胆道感染、急性胆源性胰腺炎、化脓性胆管炎、胆道出血及肝脓肿等[10]。另外,在手术治疗过程中也可能出现腹腔积液及切口感染等不良反应[11]。传统的开腹切除胆囊、胆总管切开取石,具有较大的创伤,术后并发症较多,恢复慢,对患者和术者影响较大[12]。近年随着微创技术的逐渐发展,腹腔镜技术应用较为广泛,尤其是在胆总管结石领域,十二指肠镜、胆道镜及腹腔镜的联合使用逐渐增多[13]。腹腔镜下胆总管探查术因具有创伤小的特点,临床对其认可度相对较高。根据入路的不同可分为LCBDE和LCTBDE两种。
本研究中,LTCBDE组患者手术时间、术中出血量、住院时间、相关费用、术后肝功能指标及GSRS评分均低于LCBDE组,且2组患者预后总并发症发生率比较差异无统计学意义(P>0.05)。这可能是由于LTCBDE具有如下优点[14]:(1)术后住院时间短,恢复快,没有T管,避免因T管留置而产生的相关并发症,减少患者术后痛苦且术后不必进行多次的胆道镜检查;(2)术中不必进行T管留置和切开胆总管,减少了腹腔镜下缝合步骤,有效地降低了手术时间;(3)可以完整地保持十二指肠乳头和胆总管下端的外约肌,减少胰腺炎等并发症的发生率;(4)通过自然腔道进行手术操作,更符合微创理念,不会对胆总管产生一定的医源性损伤。尽管LTCBDE具有上述优点,但仍具有一定的临床限制,文中LTCBDE手术患者82例,其中有2例患者失败,直接转开腹手术,即成功率为97.50%,但仍具有一定的失败风险。相关研究显示,LTCBDE的手术成功率一般在在85%~95%[15],与本文结果相近。故对于LTCBDE手术,需要根据具体的适应症进行选择,结合文献和本科临床经验总结其手术适应症如下[16]:(1)具有理想的胆囊管汇入位置,位置不宜太低,以汇合于胆总管前壁和右侧为最优;(2)胆囊三角区没有较严重的粘连,可对胆囊三角区进行解剖,具有良好的胆囊管条件,无严重扭曲水肿和炎症,取石网篮、球囊及胆道镜可直接插入胆总管,或者将胆囊管扩张后通过;(3)胆总管结石直径不得>10 mm,不然容易嵌顿,难以取出,甚至取石操作导致胆总管撕裂;(4)病人无上部手术史,可耐受长时间气腹,具有较好的身体基础,且无严重腹腔粘连者;(5)胆总管结石数目不应超过5枚,过多会增加手术时间,损伤甚至撕裂胆管残端组织和黏膜;(6)术前经影像学确诊为 胆总管结石,此时多数患者胆囊管均有一定成的扩张,且其中螺旋瓣已有不同程度的受损,此时LTCBDE可能具有更高的成功性。故本研究认为,根据不同患者的具体情况,选择适应症合适的手术方式,可以最大程度地加快患者康复,同时减轻痛苦,提高预后生活质量。
综上所述, LTCBDE治疗 胆总管结石的临床疗效较LCBDE更好,能改善胃肠道及肝功能,在满足适应症情况下,具有较好的临床应用价值。
