141例泪腺占位性病变临床分析
2022-10-14李笑莹黄世威吴帅崔极哲
李笑莹 黄世威 吴帅 崔极哲
泪腺包含腺体和间质,腺体是一种管泡状腺,由多片小叶组成,富含腺泡[1]。小导管通过网状连接腺泡延伸至更大的导管,最终聚集成6~12 个排泄管。泪腺生成的水、电解质和蛋白质,大部分由腺泡分泌,少量由导管细胞分泌[2];结缔组织中有黏膜相关的淋巴组织,含有大量的IgA+浆细胞和少量的T淋巴细胞和B淋巴细胞,多样化的细胞群也使泪腺组织病理改变复杂多样[3]。由于泪腺占位性病变占眼眶病变的10%[4],并且近年来非肿瘤性泪腺炎报道增多。既往多中心报道了泪腺占位性病变类型及发生率,然而不同类型泪腺病变的临床和影像学表现是否具有差异值得探讨。本研究对吉林大学第二医院眼科中心近2年收治的泪腺占位性病变临床资料及病理诊断进行回顾性分析,依据病理诊断分类,探讨泪腺区不同占位病变的临床和影像学特点。现报告如下。
1 对象与方法
1.1 对象
纳入标准:①经眼眶CT、磁共振成像(MRI)检查确认泪腺区占位性病变;②患者病例资料完整;③经组织活检或切除后行病理学检查,病理诊断明确。排除标准:①急性泪腺炎;②组织检查未行免疫组织化学检查致病理诊断不明确。收集2019年6月至2021年10月吉林大学第二医院眼科中心行泪腺区占位性病变切除术的患者临床资料141例,其中男50例,女91例,年龄1.7~82(47.6±16.2)岁。本研究遵循赫尔辛基宣言,所有患者知情同意。
1.2 方法
一般临床资料包括性别和年龄;眼部体格检查包括泪腺区皮肤、眼位、眼球突出度、眼球运动、视力、眼压、复视、视觉诱发电位、眼眶CT及眼MRI。所有患者术前签署手术知情同意书,均于全麻下进行手术治疗。根据泪腺区肿物大小选择重睑线或眉弓下手术切口,术前预估肿物性质,行前路开眶术或改良外侧开眶术摘除泪腺组织。所有泪腺组织标本均行病理学检查。依据病理诊断结果将泪腺病变分为良性病变和恶性肿瘤以及上皮性病变和非上皮性病变。非上皮性病变分为炎性病变、淋巴系统病变、泪腺导管囊肿和其他。
1.3 统计学方法
回顾性系列病例研究。采用SPSS 25.0统计软件进行分析。连续性数据以表示,包含范围区间,组间比较采用独立样本t检验或非参数秩和检验;分类变量以例数和百分比表示,组间比较采用卡方检验和(或)Fisher确切概率法。以P<0.05为差异有统计学意义。多组间两两比较以调整后的检验水准P<0.017为差异有统计学意义。
2 结果
2.1 临床基线情况
根据病变性质分类,良性病变117例(83.0%),年龄(45.8±15.7)岁,最常见的疾病依次是IgG4相关泪腺炎55例(39.0%),多形性腺瘤21例(14.9%),慢性泪腺炎12 例(8.5%);恶性肿瘤24 例(17.0%),年龄(56.3±16.2)岁,最常见的疾病依次是淋巴瘤10例(7.1%),腺样囊性癌8例(5.7%),导管腺癌2例(1.4%)。良性病变患者年龄小于恶性肿瘤患者,差异有统计学意义(Z=-3.23,P=0.001)。
本研究141 例患者,病变类型见表1。依次为炎性病变72例(51.1%),上皮性病变33例(23.4%),淋巴系统病变17 例(12.1%),泪腺导管囊肿11 例(7.8%),其他病变8例(5.7%)。非上皮性肿瘤患者数量占比高达108例(76.6%)。
儿童患者共7 例,分别是泪腺炎1 例,IgG4 相关泪腺炎2 例,朗格汉斯细胞增生症3 例,髓系肉瘤1例。
2.2 临床表现
依据病理诊断结果将泪腺病变分为上皮性病变组、炎性病变组和淋巴系统病变组进行比较。3 组性别构成比差异有统计学意义(χ2=17.41,P<0.001)。泪腺上皮性病变以男性为主,泪腺炎性病变中女性居多,2组男女构成比差异有统计学意义(χ2=17.01,P<0.001)。淋巴系统病变与泪腺炎性病变、上皮性病变在性别比例差异无统计学意义(χ2=0.38,P=0.76;χ2=0.53,P=0.022)。
3 组在眼睑肿胀、眼球突出、运动障碍、视力下降的临床表现上差异有统计学意义(χ2=34.18,P<0.001;χ2=20.91,P<0.001;χ2=7.66,P=0.022;χ2=10.28,P=0.006)。3组患者在眼痛表现差异无统计学意义(χ2=0.56,P=0.757)。
泪腺上皮性病变与泪腺炎性病变的患者相比出现眼睑肿胀的患者比例少,眼球突出、运动障碍和视力下降的比例较高,差异有统计学意义(χ2=32.34,P<0.001;χ2=18.71,P<0.001;χ2=7.64,P=0.006;χ2=10.27,P=0.001)。泪腺上皮性病变与淋巴系统病变相比,前者出现眼睑肿胀的患者比例低,眼球突出患者比例较高,差异有统计学意义(χ2=15.93,P<0.001;χ2=10.14,P=0.001),二者在眼球运动障碍和视力下降的患者比例方面,差异无统计学意义(χ2=1.94,P=0.164;χ2=1.70,P=0.192)。泪腺炎性病变与泪腺淋巴系统病变组相比,二者眼睑肿胀、眼球突出、视力下降和运动障碍的患者比例,差异均无统计学意义(均P>0.017)。见表2。
2.3 影像学表现
IgG4相关的眼部病变(IgG4-related ophthalmic disease,IgG4-ROD)泪腺炎型CT常见双侧对称性或非对称性泪腺增大,本研究中31例(56.4%)患者合并有眼眶其他异常影像学征象,其中22例(40.0%)表现为同侧或双侧鼻窦炎,10例(18.2%)患侧上直肌和或外直肌异常增粗,仅有3例三叉神经分支的增粗;MRI常见泪腺呈结节状、团块状等T1稍长T2信号,均匀或不均匀明显强化,增粗的肌肉和神经可强化。见图1。
多形性腺瘤眼眶CT显示为边界清楚的圆形或类圆形肿物,或有分叶状改变,较大肿物内可见点状钙化部分观察到眶骨质受压后吸收变薄,少见眶骨的破坏性改变;MRI显示等或稍短T1WI信号,稍长或混杂T2WI信号,密度不均匀,增强不均匀明显强化。腺样囊性癌在MRI显示为椭圆形或类圆形T1WI中等信号,T2WI稍高或高信号,中度强化,DWI呈高信号。上皮恶性肿瘤中可见骨质破坏或局部临近骨质信号减低。
淋巴系统病变CT显示不规则、团块状等密度软组织环形包绕眼球,边界欠清,常与眼外肌分界不清;MRI显示等或稍短T1WI,等或稍长T2WI信号,中度强化,少有骨质破坏。
上皮性病变组、炎性病变组和淋巴系统病变组在眼外肌和三叉神经增粗方面患者比例差异无统计学意义(χ2=3.03,P=0.220;χ2=0.93,P=0.231);3 组在双侧泪腺受累、鼻窦炎、骨质改变比例上差异有统计学意义(χ2=40.06,P<0.001;χ2=14.12,P=0.001;χ2=9.77,P=0.008)。两两比较显示,泪腺炎性病变双侧泪腺受累比例最高,淋巴系统病变居中,上皮性病变均为单眼受累,差异具有统计学意义(χ2=10.43,P=0.001;χ2=35.52,P<0.001;χ2=6.38,P=0.012)。泪腺上皮性病变与泪腺炎性病变相比,前者鼻窦炎的患者比例低,骨质改变比例高,差异有统计学意义(χ2=10.12,P=0.001;χ2=7.32,P=0.007)。淋巴系统病变与炎症性病变和上皮性病变相比,鼻窦炎和骨质改变的患者比例差异无统计学意义(均P>0.017)。见表3。

表1.泪腺占位性病变的病理分类Table 1.Pathological distribution of lacrimal gland occupying lesions
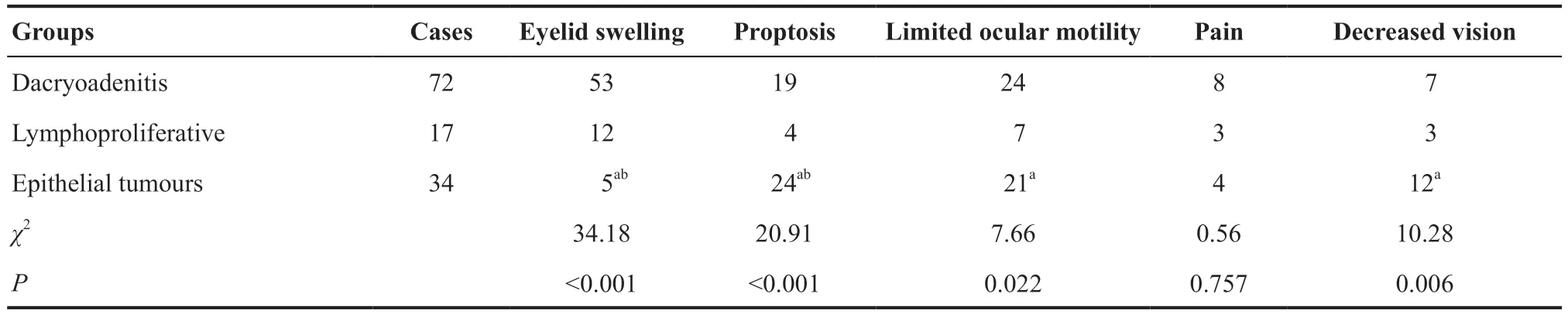
表2.3组泪腺病变患者的临床表现Table 2.Clinical manifestations of the lacrimal gland occupying lesions in three groups
3 讨论
本研究结果表明在吉林大学第二医院泪腺占位性病变按发生频率依次为炎性病变72例(51.1%),上皮性病变33 例(23.4%)和淋巴系统病变17 例(12.1%)。不同种族及地区间发病频谱可能存在一定差异(见图2)。
泪腺炎主要继发于自身免疫性疾病或特发性炎症[5]。吉林大学第二医院的泪腺占位性病变患者中约一半为炎性病变,与韩国[6]、澳大利亚[7]和土耳其[8]的研究结果比例相似,低于中国新疆地区的77.4%[9],却明显高于中国云南[10]和丹麦[11]。在泪腺炎的亚型分类中,本研究与韩国和中国新疆的研究结果中均显示出IgG4-ROD型泪腺炎都有较高的比重,其他研究中较少对炎性病变组进行分类。探究其原因可能存在以下2 点:第一,可能是因为部分慢性泪腺炎对糖皮质激素治疗反应良好,而这类患者是否需接受手术治疗尚未达成共识,可能导致了地区间病变分布不同;第二,因为IgG4-ROD是近10年来逐渐被认识的一种免疫性纤维炎性疾病,前期研究中可能缺少IgG4免疫组织学检查结果。
依据2014年IgG4-ROD诊断标准[12],本研究中未纳入血清学诊断指标,所有符合影像学特征及组织病理学诊断标准的即诊断为IgG4-ROD。Goto等[13]关于378例IgG4-ROD的研究表明,性别之间无明显差异,但IgG4-ROD泪腺炎型患者中女性相对多见,与本研究结果相似。本研究中男女比例为1∶2.7,女性比例明显较高,这可能是因女性更为关注外观的改变,而男性更多是因眼球突出,复视或全身受累时才选择就医。据报道85.7%~93.0%的病例累及双侧腺体,几乎三分之一到一半的IgG4-ROD患者有哮喘或鼻炎病史[3]。本研究中有63.6%患者为双侧对称性或非对称性泪腺增大,40%患者合并有慢性鼻窦炎,均与上述Goto的报道相近。IgG4-ROD相关的眼部病变与慢性鼻窦炎密切相关,且更容易出现过敏性表现[14],所以在临床工作中还需对过敏病史给予更多的关注。

图1.IgG4相关泪腺炎型患者眼CT及MRI检查A、B:冠状位CT及MRI,增大的泪腺(白色箭头所示),增粗的眶上神经(白色圆圈所示);C、D:轴位MRI,稍长T2WI信号,增强T1WI不均匀强化,鼻窦黏膜增厚(白色虚线箭头所示)Figure 1.IgG4-related dacryoadenitis detected by CT and MRI imaging.A,B: Coronal CT and MRI,enlarged lacrimal gland (shown by white arrow),enlarged supraorbital nerve (shown by white circle).C,D: Axial MRI,slightly longer T2WI signal,uneven enhancement on enhanced T1WI,thickening of sinus mucosa (shown by white dotted arrow).
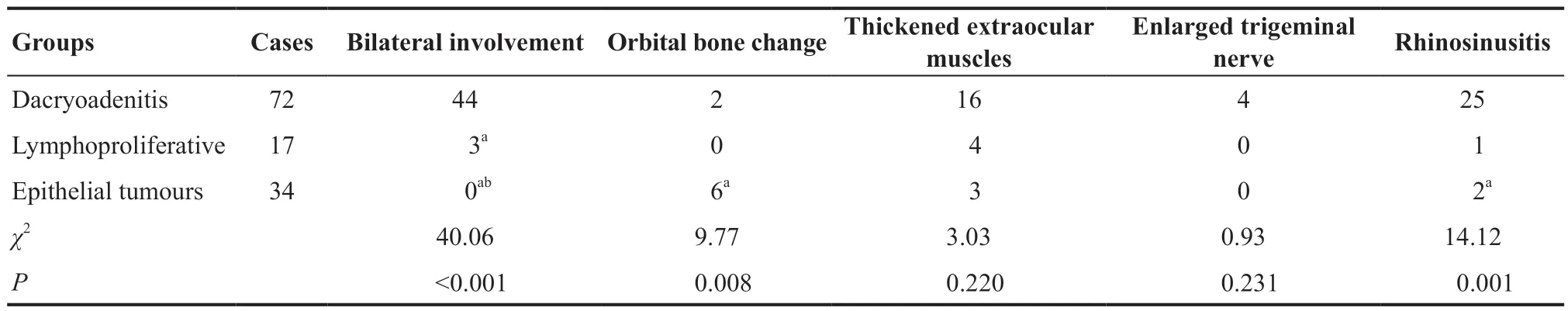
表3.3组泪腺病变的影像学结果比较Table 3.Imaging manifestations of the lacrimal gland occupying lesions in three groups

图2.不同国家及地区泪腺占位性病变类型分布Figure 2.Distribution of types of lacrimal gland occupying lesions in different countries and regions.
本研究中上皮性病变约占泪腺占位病变的三分之一,居第2位,与土耳其[8]和丹麦[11]研究相近,略高于中国新疆地区[9]和韩国[6],低于中国云南地区[10]。但所有研究(包括本研究)中最常见的良性肿瘤均为多形性腺瘤,占上皮性病变的44%~81%不等;最常见的恶性性肿瘤均为腺样囊性癌,占上皮性病变的9%~38%。泪腺多形性腺瘤完整切除5年复发率可低至3%,而有活检史或不完全切除的病例5年复发率为32%[5]。根据我国专家共识[4],怀疑上皮性肿瘤时禁忌穿刺行活组织检查,以免破坏假包膜使肿瘤细胞播散和种植。超过70%的泪腺腺样囊性癌的患者存在神经浸润,是局部复发的重要危险因素,也被认为是大多数头颈部癌症预后不良的指标[15]。此外本研究中其他少见的上皮性肿瘤均为恶性肿瘤。
本研究中泪腺淋巴系统病变居第3 位,占12.1%,与丹麦(15.1%)[11]相近,低于澳大利亚(32.1%)[7]和韩国(25.5%)[6],略高于中国的新疆[9]和云南地区[10]。但与之相似的是良性病变最多见于淋巴组织增生,恶性淋巴瘤亚型中MALT淋巴瘤占比最高,其他亚型散发少见。本研究中80%淋巴瘤为MALT淋巴瘤,介于澳大利亚(53%)和韩国(94%)之间。局部低级别的淋巴瘤首选放射治疗,MALT淋巴瘤有良好的预后(10年生存率为92%)[16]。
本研究中,儿童泪腺占位性疾病7 例占5%。6例(6/7)的良性病变中3例为炎症性病变,3例为朗格汉斯细胞增生症。仅有1例患儿为恶性非上皮性肿瘤,髓系肉瘤,随后确诊为急性髓系白血病。与成人肿瘤类型不同,儿童中未见上皮性病变。
不同国家和地区间泪腺病理类型略有差异,但同类型中常见的良恶性疾病分布高度相似。本研究结果表明,通过患者一般情况、临床表现和影像学检查,可初步区别泪腺上皮性和非上皮性病变。上皮性病变患者年龄较大,单侧眼球突出、眼球运动障碍,可有视力下降和眶骨质破坏;非上皮性病变患者年龄较小,女性居多,双眼上睑肿胀,可有鼻窦炎,少见眼球突出、眼球运动障碍,视力下降和眶骨质破坏等表现。然而区别非上皮性病变中炎症性疾病和淋巴系统疾病仍具有挑战性,二者在诸多方面表现相似,并且眼外肌和三叉神经增粗、眼痛等表现在泪腺占位性病变中可提供的鉴别诊断价值有限。
目前MRI成像能提供较好的鉴别诊断信息,弥散系数(Apparent diffusion coefficient,ADC)数值区分泪腺肿瘤良恶性有较高敏感度和特异度,良性肿瘤ADC均值高于恶性,上皮性高于非上皮性肿瘤,且泪腺淋巴瘤ADC均值最低,当ADC数值小于0.736×10-3mm2/s,甚至低于0.524×10-3mm2/s,应考虑淋巴瘤[17-18]。
本研究也存在一定的局限性,研究中仅纳入病理诊断明确的临床资料,存在选择偏倚;且仅对常见疾病进行描述与分析,其他少见病种未做详细阐述。泪腺疾病可累及全身多系统[19],应与多学科建立密切联系,为患者进行全身状态评估及病情动态监测管理。因炎症性疾病在多个研究中有较高的比例,需学者们给予更多关注。本研究比较了国内外泪腺区占位性病变类型分布规律,了解泪腺占位性疾病的临床特点及影像学表现,对疾病诊断和鉴别诊断有重要参考价值。
利益冲突申明本研究无任何利益冲突
作者贡献声明李笑莹:采集数据;分析、解释数据;撰写论文;根据编辑部的修改意见进行修改。黄世威:收集数据,对文章的知识性内容作批评性审阅。吴帅:收集数据;分析解释数据,对文章的知识性内容作批评性审阅。崔极哲:参与选题;采集数据;修改论文中关键性结果和结论
