腋窝入路免充气腔镜甲状腺叶切除术与传统甲状腺手术对机体创伤程度的差异
2022-10-10班驭涛王荣寅
班驭涛,王荣寅
甲状腺结节近年呈多发态势,发病率报道不一,健康体检时甲状腺结节检出率约为30%,女性发病率约为男性的2.45倍[1]。目前,手术治疗是公认的安全可靠的治疗方式。腔镜下甲状腺手术因美容效果佳,易被患者接受,特别受到青年女性病人的青睐[2]。腋窝入路免充气全腔镜下甲状腺手术突出的特点是美容性好,最早由韩国Chung教授发明[3],于2017年在我国逐渐开展并进一步改良[4]。以往认为腔镜甲状腺手术剥离范围大,手术时间长,故创伤大[5]。检索近年文献,相关研究多集中在胸乳入路腔镜手术,认为腔镜甲状腺手术创伤并不大于传统开放手术。为研究腋窝入路免充气全腔镜甲状腺叶切除术所引起的机体创伤反应变化,本研究比较腔镜组及开放手术组临床资料及手术前后血清中创伤应激敏感指标变化,探讨该术式的安全性、微创性。
1 资料与方法
1.1 一般资料 选取2019年12月—2021年8月我院因单侧良性甲状腺肿瘤行手术治疗的患者,随机分为腔镜组和开放组。纳入标准:(1)单侧甲状腺肿瘤行腺叶切除术;(2)肿瘤最大直径≤4.0 cm;(3) 颈部无手术史及放疗史;(4) 近1月无重大手术史、外伤史或感染史;(5)无严重的合并症。排除标准:(1)合并严重的其他全身疾病;(2)甲状腺肿瘤累及腺体外;(3)合并甲亢或胸骨后甲状腺;(4)病理报告为甲状腺癌、甲状腺炎;(5)妊娠妇女。纳入共计92例,排除14例,其中腔镜组38例和开放组40例。2组性别构成、肿瘤最大径线均值、平均年龄比较差异无统计学意义(P>0.05)。见表1。本研究经我院医学伦理委员会批准并经患者及家属知情同意。
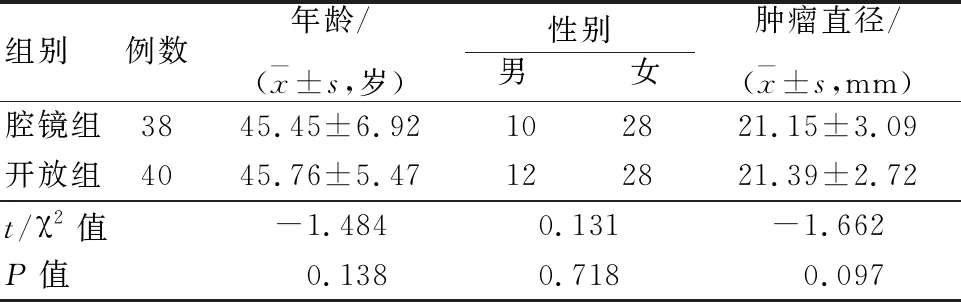
表1 2组患者一般资料比较
1.2 手术方法 腔镜组采用国内郑传铭等[4]报道的改良腋窝入路免充气术式,平卧位,颈肩垫高,患侧上肢外展约60°~90°。切口取腋窝自然皱襞,长约4 cm,电刀沿胸大肌表面筋膜间隙向颈部游离隧道达锁骨上;置入腔镜器械,使用超声刀在颈阔肌深面进一步分离胸锁乳突肌胸骨头及锁骨头间隙、肩胛舌骨肌及颈前带状肌,完全暴露患侧甲状腺及峡部,这一步骤有特制的悬吊拉钩辅助,建腔结束后,将悬吊拉钩固定于手术台上,助手解放出双手协助术者手术。手术切除原则与传统开放手术一致,手术结束后撤出拉钩,颈部各肌群自然恢复解剖关系,不需缝合,留置负压引流后仅缝合腋窝切口皮肤,手术结束。开放组采用胸锁关节上方2 cm弧形切口入路,长约6 cm,依次切开皮肤、皮下、颈阔肌,游离皮瓣,切开颈白线分离颈前肌群直至暴露甲状腺固有被膜进行手术,术后常规留置负压引流管。2组手术为同一治疗组医师完成,术前未用药,术中、术后用药基本一致,术后6 h进流质。
1.3 研究指标 (1)比较2组患者手术相关指标:手术时间、术中出血量、手术切口长度、引流管留置天数(每日引流量<10 mL拔管)、术后总计引流量;(2)比较2组患者术后严重并发症及康复指标:严重并发症包括术后呼吸困难和窒息、声音嘶哑、饮水呛咳、术后低钙麻木与抽搐,术后康复指标包括术后颈前运动功能障碍、颈前感觉功能障碍[6]、疼痛评分(VAS法 ,0~10分,0为无痛、10为最痛,评分为整数)、患者美容满意度。(3)实验室检验指标:术前及术后24、72 h静脉血WBC计数、IL-6及CRP浓度。

2 结果
2.1 2组患者手术相关指标比较 腔镜组手术用时长于开放组,但术中出血量、手术切口长度少于开放组(P<0.05);2组引流管放置时间、术后总计引流量比较,差异无统计学意义(P>0.05)。见表2。

表2 2组患者手术相关指标比较
2.2 2组患者术后主要并发症及康复指标比较 2组患者均未发生严重并发症;腔镜组颈前运动功能障碍、颈前皮肤感觉功能障碍、疼痛评分、美容满意度均优于开放组,差异均有统计学意义(P<0.05)。见表3。
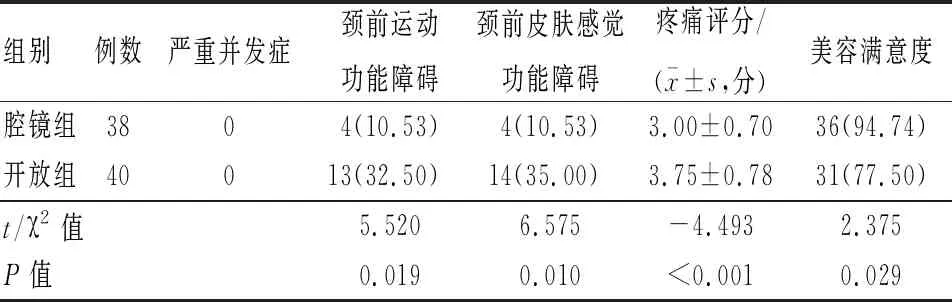
表3 2组患者术后主要并发症及康复指标比较
2.3 2组患者实验室检验指标比较 术前,2组患者检验指标比较差异无统计学意义(P>0.05);术后24 h,2组患者静脉血WBC计数及IL-6浓度较术前均明显升高,腔镜组小于开放组(P<0.05);术后72 h,2组患者实验室检验指标均明显回落,腔镜组仍小于开放组(P<0.05)。见表4。

表4 2组患者实验室检验指标比较
3 讨论
腔镜甲状腺手术20年来不断发展,过去以胸乳入路手术方式为主,此外还有口底入路、耳后入路、腋窝入路等,近年来经腋窝入路免充气全腔镜甲状腺术式开展越来越广泛。本研究中,改良式腋窝入路免充气全腔镜术式,切口选取腋窝内自然皱襞、位置隐匿,该处皮肤松弛、疤痕增生轻,真正做到“隐疤痕”,这一点优势是其他手术方式无法比拟的。本术式手术空间的建立和维持是利用内嵌吸引管道的特制悬吊拉钩来完成的,悬吊皮瓣、固定好拉钩后,手术空间稳定,手术中不需充入CO2来维持手术空间,减少高碳酸血症、皮下气肿、气体栓塞等风险,摆脱对建立气腔相关设备的依赖;高流量负压通过吸引导管提供的无烟手术视野,手术图像更加清晰[7]。值得指出的是,我国专家改良了该器械并拥有专利权[4]。
本研究结果显示,腔镜甲状腺手术用时长于开放组,但是随着手术例数的积累,术者施术更熟练、无效切割更少,手术时间会进一步缩短。根据王小飞等[8]研究,掌握该技术积累的例数为18例,这与我们在手术实践中的体会基本相符。腔镜组出血更少,是得益于手术区域高流量负压吸引所创造的无烟视野、腔镜放大成像功能和超声刀更好的切割止血能力。腔镜手术切口小是其天然优势,2组患者留置引流天数、总计引流量相比差异无统计学意义,也反映了本腔镜术式对机体组织的损伤小于传统开放手术。
本研究中,2组患者均未出现呼吸困难与窒息、神经损伤等严重并发症。现在各类甲状腺手术技术相对成熟,严重并发症很少发生,对于颈前区功能的保护越来越重视。邬一军等[6]将颈前区功能归纳为集颈前部位的感觉、运动及美观功能的总称,我们认为这一定义是比较全面的。感觉功能障碍主要包括手术区域的压迫感、皮肤麻木针刺感及异物感等,运动功能障碍包括吞咽不适和牵拉感,美观功能不言而喻。Tomoda等[9]研究认为45.9%的病人术后会出现颈前皮肤感觉异常,且不会缓解。术后吞咽不适及牵拉感的出现甚至达到了50%[10]。研究[7,11]中的腋窝入路免充气全腔镜甲状腺切除术,施术时从颈前带状肌侧方之间的自然间隙入路,不需分离颈前皮瓣及切开颈白线,不损伤皮神经,手术结束撤去拉钩后,各层次肌肉自行恢复自然状态而不需缝合,肌肉间的疤痕粘连更少,术后颈前运动及感觉功能障碍发生率明显降低。在本研究中,比较术后康复指标发现腔镜组颈前功能障碍发生率更低、疼痛更轻,腔镜组患者不约而同地表示手术疤痕隐匿是令他们最为满意的。在治愈躯体疾病的同时,既满足了患者的爱美之心,又避免了在生活中、职场中可能因疾病隐私泄露而带来的不便。
机体受到创伤时,应激反应的强弱与手术创伤的程度呈正相关,全身反应表现为单核-巨噬系统的激活和细胞因子的释放及其介导产生的病理生理变化[12],实验室检验指标中表现为WBC计数、CRP、IL-6浓度等升高。CRP在炎症、创伤等情况下,在2 h内升高,并在48~72 h达到最高水平,但半衰期仅为19 h,在患者损伤过程得到控制后便会急剧下降[13],因而用于监测机体炎症反应的强弱较为敏感。IL-6可能是应激反应的关键环节[14],IL-6介导淋巴细胞、粒细胞发育,刺激肝细胞增殖并合成C反应蛋白。Crippa等[15]研究了不同腹腔镜手术对患者创伤应激的影响后,提出了可以通过监测IL-6、CRP浓度来评价手术创伤的强弱。本研究中,2组患者实验室检查指标中静脉血WBC计数,IL-6、CRP浓度在术后24 h均较术前升高,3项指标腔镜组均小于开放组;比较术后72 h指标发现,2组患者WBC计数,IL-6及CRP浓度均明显回落,3项指标腔镜组均小于开放组,这证明腔镜组患者创伤应激反应更小,与李小东等[16]研究胸乳入路时的结果相近。推测本研究中腔镜手术创伤应激反应小于开放组的可能原因有:(1)实施免充气腋窝入路全腔镜甲状腺手术时,建腔入路时在筋膜间隙内推进分离,组织损伤相对较小;(2)机械悬吊拉钩维持手术空间稳定,避免人力拉钩时的反复牵拉与损伤;(3)在内镜放大监视下,手术操作更精准,无效切割更少;(4)术中使用超声刀相对高频电刀热效应更局限,切割止血效果更好;(5)腔镜组皮肤切口更小,疼痛更轻微。
综上所述,腋窝入路免充气全腔镜甲状腺手术应激创伤小于传统开放手术方式,且疤痕隐蔽、手术并发症较少,患者满意度高。本研究因患者依从性等原因,造成样本不足、炎症指标检测种类及监测次数偏少,将在后续研究中不断完善。下一步,对于不同方式的腔镜甲状腺手术之间的创伤比较也需研究。
