2型糖尿病患者并发大血管病变的影响因素分析
2022-10-10王迪文胡飞周路路查秀婧郑德禄李娟王艳秋
王迪文,胡飞,周路路,查秀婧,郑德禄,李娟,王艳秋
近年来,糖尿病在我国的患病率呈上升趋势,其并发症涉及人体多个组织器官,致残、致死率高[1]。糖尿病引起的慢性并发症往往很难逆转,早期预防、早期诊断对其预后至关重要。血糖监测是了解糖尿病患者血糖控制情况的重要手段,为了减轻患者血糖监测的痛苦,持续葡萄糖监测(continuous glucose monitoring,CGM)技术在住院患者的血糖调控过程中得到越来越广泛的应用和重视。最新版的《中国2型糖尿病防治指南》[2]及2019年《葡萄糖目标范围内时间国际共识》[3]均强调了葡萄糖目标范围内时间(time in range, TIR)的价值,目前临床提及的TIR多指血糖在目标范围内(多为3.9~10.0 mmol/L)的时间百分比。有多项研究[4-7]发现TIR与糖尿病性肾病、糖尿病视网膜病变的发病及妊娠期糖尿病患者的妊娠结局显著相关。但针对TIR与糖尿病大血管病的研究相对较少,本研究旨在探究TIR与2型糖尿病患者大血管病变的相关性,为早期预判糖尿病患者的心血管风险提供诊断思路。
1 对象与方法
1.1 一般资料 回顾性选取2020年1月—12月蚌埠医学院第二附属医院内分泌科住院治疗的2型糖尿病患者78例为研究对象,研究对象治疗期间均佩戴持续葡萄糖监测仪器。纳入标准:(1)年龄18~80岁;(2)符合第九版内科学中2型糖尿病诊断标准;(3)近3个月降糖方案稳定。排除标准:(1)合并糖尿病酮症酸中毒、低血糖昏迷、乳酸性酸中毒、糖尿病高渗高血糖状态等糖尿病急性并发症;(2)近1月有严重感染、手术、创伤等应激因素的患者;(3)合并恶性肿瘤、严重肝肾功能损坏、精神疾患的患者;(4)恶病质或存在进食障碍的患者。根据是否合并大血管病变分为大血管病变组(50例)和对照组(28例),大血管病变组诊断标准:(1)既往或本次住院期间经CT或磁共振检查有脑卒中者;(2)既往或本次住院期间有冠状动脉粥样硬化或有明确冠心病史者;(3)既往或本次住院期间血管彩超检查提示下肢或颈动脉粥样硬化或伴斑块形成者。无上述大血管病变证据者为对照组。本研究经我院医学伦理委员会批准。
1.2 方法
1.2.1 资料收集 记录入组患者身高、体重、年龄、性别、病程、高血压病史、HDL-C、低密度脂蛋白胆固醇(LDL-C)及近3个月内 HbA1c数据;以入院后连续3天晨9点水银血压计测得血压平均值为收缩压(SBP)、舒张压(DBP);体质量指数( BMI)=体质量(kg)/身高(m)2。
1.2.2 动态血糖监测数据收集 入院后患者佩戴雷兰动态血糖监测仪器3天以上,仪器每3分钟自动监测皮下组织液葡萄糖浓度以反映血糖水平,监测数据蓝牙连接传输至数据记录仪,每天输入指尖血糖值(罗氏卓越血糖仪)校准至少3次,佩戴结束后通过电脑端软件分析得出TIR、平均血糖(mean blood glucose, MG)、血糖最低值、血糖最高值及低血糖发生情况。

2 结果
2.1 影响糖尿病患者合并大血管病变的单因素分析 2组患者间性别、BMI、DBP、HDL-C、HbA1c、有无高血压病史血糖最高值、最低值、平均值及低血糖发生率比较,差异无统计学意义(P>0.05);大血管病变组患者的年龄、糖尿病病程、SBP、LDL-C高于对照组,TIR短于对照组,差异有统计学意义(P<0.05)。见表1。
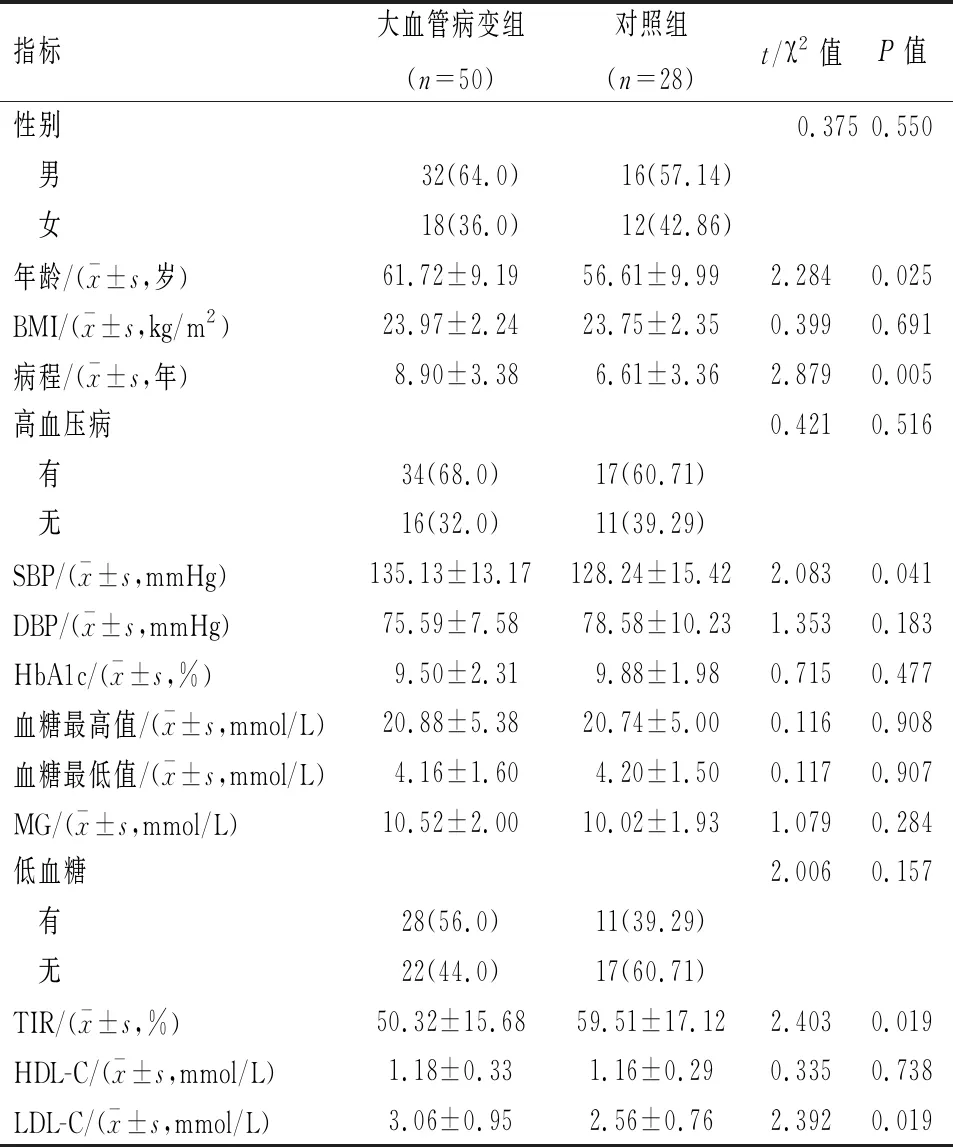
表1 影响糖尿病患者合并大血管病变的单因素分析
2.2 影响糖尿病患者合并大血管病变的Logistic回归分析 以糖尿病是否合并大血管病变为因变量(大血管病变组赋值为1,无大血管病变组赋值为0),以TIR、HbA1c、年龄、糖尿病病程、收缩压、HDL-C、LDL-C为自变量纳入Logistic回归分析,结果显示,糖尿病病程、LDL-C是糖尿病合并大血管病变的危险因素,TIR是糖尿病合并大血管病变的保护因素。见表2。
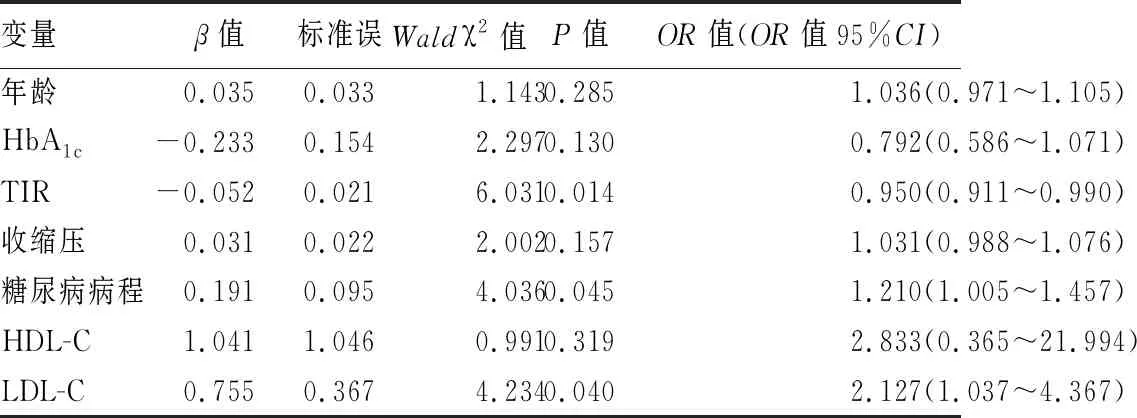
表2 糖尿病患者合并大血管病变的Logistic回归分析
3 讨论
长期以来,HbA1c作为反映血糖控制水平的重要指标,但HbA1c受多种因素影响且仅能反映血糖平均水平,不能反映低血糖情况及血糖波动幅度[8]。平均血糖波动幅度是血管内皮功能障碍的促进因素,校正HbA1c的影响,血糖波动增加与糖尿病微血管并发症的发生有关[9-10]。长期处于高血糖状况下可导致患者发生糖尿病酮症酸中毒、糖尿病高渗高血糖状态等严重急性并发症。相反,低血糖除了导致患者身体不适症状外,还可诱发心脑血管意外,甚至导致患者死亡等严重后果[11-12]。HbA1c同一水平的人群,血糖分布的情况可能不同,而TIR不仅能够反映患者血糖控制的相对稳定性还能帮助医护人员及时发现低血糖。有研究[13]表明,TIR与HbA1c有线性负相关关系,通过TIR能够估算HbA1c值,这说明TIR还能一定程度上反映血糖控制的平均水平,因此可作为评估降糖效果的补充手段。有研究[14-15]表明,急性血糖波动可导致血管内皮细胞氧化应激和炎症反应增强,加速血管内皮细胞的凋亡且抑制血管生成细胞的再生,影响其功能的发挥,这可能为糖尿病合并大血管病变的重要发病机制。TIR数值越高则说明血糖处于目标范围内时间越长,血糖的急性波动越少,处于低血糖、高血糖状态的时间越短,即血管内皮细胞处于危险因素中的暴露时间相对较短,故推测TIR可能与糖尿病大血管病变的发病有关。
本研究共收录78例2型糖尿病患者,其中大血管病变组50例,对照组28例,对相关指标进行统计学分析发现2组患者HbA1c数值差异无统计学意义,说明HbA1c相似水平的患者发生糖尿病大血管病变的几率不同,这也佐证了仅根据HbA1c评价血糖控制情况有一定局限性。基础研究[16]表明,血脂、血压、血糖、体质量偏高及高龄均为动脉粥样硬化的促进因素。本研究结果发现,2组患者血糖最高值、最低值未见明显差异,推测血糖的瞬时值与糖尿病大血管病变的发生可能无确切相关性。2组患者有无高血压病史和舒张压、体质量指数、HbA1c、HDL-C水平比较未见明显差异,但TIR、年龄、收缩压、糖尿病病程、LDL-C指标存在差异。Logistic回归分析发现TIR为糖尿病大血管病变的保护因素,而糖尿病病程、LDL-C是糖尿病大血管病变的危险因素,这提示TIR可用作糖尿病大血管病变的预测因子。
综上所述在今后糖尿病患者管理中,治疗目标不能局限于降低患者的血糖水平,也要重视血糖整体稳态的重要性。医师可根据CGM数据分析患者血糖波动较大的原因,及时调节饮食方案、调整治疗药物并辅以运动疗法等来提高患者TIR水平,从而减少血糖的急性波动,预防和延缓糖尿病大血管病变的发生和发展[17]。对于糖尿病引起的其他急慢性并发症,TIR可能有同样的相关性。但同一患者在不同时期、不同治疗方案下的TIR值存在一定变化,本次研究仅采取一次动态血糖报告数据来分析TIR与糖尿病大血管病变的相关性,无法准确反映患者长期的血糖稳态性,如能对同一患者在不同时期进行动态血糖监测、取平均值分析可能更有价值。本研究为横断面研究,不能反映TIR与糖尿病大血管病变发生的时间顺序,且纳入样本量偏少、分组不均衡,研究存在一定的局限性,结论有待更大样本量的前瞻性临床研究来验证。
