黄斑前膜手术内界膜剥离对视网膜全层影响研究
2022-10-08王伟中刘桥生
王伟中,刘桥生
龙岩市第二医院眼科(福建 龙岩 364000)
特发性黄斑前膜以中心视力下降、视物变形为主要临床表现,发病率15%左右[1]。国外研究表明[2]特发性黄斑前膜发病率与年龄呈正相关,80%以上患者年龄>50岁。玻璃体切除联合后界膜剥离术是目前治疗特发性黄斑前膜的标准术式[3]。关于是否剥除内界膜,目前学界存在争议。支持内界膜剥除的学者,认为可以降低黄斑前膜复发,进一步促进视力恢复,而且安全可靠[4]。反对内界膜剥除的学者则认为可能会加大视网膜损伤风险,从而影响术后视力恢复[5]。本研究旨在比较联合内界膜剥除术与不联合内界膜剥除术在特发性黄斑前膜手术治疗中的效果,从而为临床实践提供相应的参考,现报道如下。
1 资料与方法
1.1一般资料选择2020年1月-2021年3月福建省龙岩市第二医院眼科收治特发性黄斑前膜患者70例,随机分为观察组和对照组,每组各35例。纳入标准:①符合特发性黄斑前膜诊断标准,具有明显主诉症状;②矫正视力<0.6,OCT黄斑厚度>250 μm;③白内障LOCS Ⅲ≤3;④完成为期6个月随访;⑤对本研究知情同意。排除标准:①有沟通障碍或精神疾病;②外伤性黄斑前膜或继发性黄斑前膜;③合并其他眼部疾病;④研究期间失访者。观察组男10例10眼,女25例25眼,年龄52~75岁,平均(66.37±6.72)岁。对照组男12例12眼,女23例23眼。年龄53~75岁,平均(66.09±6.48)岁。两组在性别、年龄等一般资料比较,差异无统计学意义(P>0.05),具有可比性。
1.2方法由同一医师手术治疗,术前常规检查、消毒,球后神经阻滞麻醉。对照组予玻璃体切除联合后界膜剥离术,切除玻璃体后,在曲安奈德染色辅助下行后界膜剥膜术,充分气液交换[6]。观察组在剥膜术完成后,将0.25%吲哚箐绿(ICG)滴于黄斑处。1 min后吸出染色剂,待内界膜染成淡绿色,行内界膜剥除术,剥除血管弓范围内内界膜。两组术毕予玻璃体腔填充空气,指导患者保持俯卧位[7]。采用常规围手术护理。
1.3观察指标比较两组术前、术后1月、术后3月和术后6月最佳矫正视力、黄斑区平均光敏感度、黄斑区暗点数、固视稳定性、黄斑中心凹厚度与不良反应发生情况。
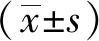
2 结果
2.1最佳矫正视力比较两组术后1月、3月和6月最佳矫正视力均较术前下降(P<0.05)。两组术后1月和3月最佳矫正视力比较,差异无统计学意义(P>0.05);观察组术后6月最佳矫正视力低于对照组(P<0.05),见表1。
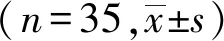
表1 两组最佳矫正视力比较
2.2黄斑区平均光敏感度比较两组术后3月和6月黄斑区平均光敏感度高于术前(P<0.05)。两组术后1月、3月、6月黄斑区平均光敏感度比较,差异无统计学意义(P>0.05),见表2。
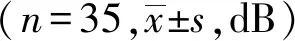
表2 两组黄斑区平均光敏感度比较
2.3黄斑区暗点数比较观察组术后1月、3月和6月黄斑区暗点数较术前增加(P<0.05),对照组术后1月、3月和6月黄斑区暗点数与术前比较,差异无统计学意义(P>0.05)。观察组术后1月、3月和6月黄斑区暗点数多于同期对照组(P<0.05),见表3。
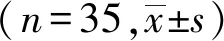
表3 两组黄斑区暗点数比较
2.4固视稳定性比较两组术后1月、3月和6月2°及4°固视稳定性与术前比较,差异无统计学意义(P>0.05),且两组术后各时段固视稳定性比较,差异无统计学意义(P>0.05),见表4。
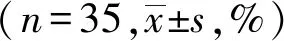
表4 固视稳定性比较
2.5黄斑中心凹厚度比较两组术后1月、3月和6月黄斑中心凹厚度较术前下降(P<0.05),观察组术后3月和6月黄斑中心凹厚度高于同期对照组(P<0.05),见表5。
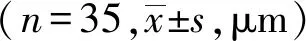
表5 黄斑中心凹厚度比较
2.6并发症发生率观察组术后发生高眼压1例,并发症发生率2.86%。对照组未发生术后并发症。两组术后并发症发生率比较,差异无统计学意义(χ2=1.014,P>0.05)。
3 讨论
玻璃体切除联合后界膜剥离术是目前治疗特发性黄斑前膜的标准术式[8]。本研究结果显示行该术式的对照组,术后视力、黄斑区光敏感度与黄斑中心凹厚度等均较术前显著改善(P<0.05)。玻璃体切除联合后界膜剥离可以松解视网膜,并改善黄斑水肿。同时,经手术后,可以解除视网膜受到的牵引力,并促使视网膜逐步恢复正常[9]。关于内界膜剥除的临床效果,目前则存有争议。就本研究结果来看,行内界膜剥除的患者,术后视力、黄斑区光敏感度、黄斑中心凹厚度等指标也较术前显著改善(P<0.05)。
就两组术后比较而言,内界膜剥除术患者术后6月最佳矫正视力低于对照组,术后1月、3月和6月黄斑区暗点数多于同期对照组(P<0.05),内界膜剥除术有助于改善特发性黄斑前膜患者视力,但是降低了黄斑区光敏感度。同时,术后暗点数更多。此外,本研究还发现观察组术后3月和6月黄斑中心凹厚度高于同期对照组(P<0.05),内界膜剥除术破坏了视网膜内层超微结构,可能会造成弧形视网膜神经纤维肿胀,影响光敏感度[10]。一些学者则认为由于特发性黄斑前膜患者黄斑区多无裂孔,ICG染色可能会对眼底等结构带来损伤[11]。关于内界膜剥除术不利于黄斑中心凹厚度的恢复,也有意见认为与术中的光损伤有关[12-13]。虽然内界膜剥除术有助于视力的恢复,但是在短期内对黄斑可能会造成一定损失。不过,关于内界膜剥除术对黄斑的损伤,一些学者认为是可逆的,随着时间延长,黄斑相关功能也会逐步恢复[14]。本研究也证实了这一点。内界膜剥除术的安全性也是该术式应用的主要影响因素[15]。本研究表明两组不良反应差异无统计学意义(P>0.05),表明内界膜剥除术具有较强的安全性。
综上所述,联合内界膜剥除术与不联合内界膜剥除术均能有效、安全地治疗特发性黄斑前膜。联合内界膜剥除术有助于视力恢复,但是在短期内对黄斑有一定损伤。由于本研究随访时间较短,内界膜剥除术是否有助于降低复发率的价值未得到验证。这需要在未来进一步延长随访时间,以论证内界膜剥除术的长期价值。
