524 例乳腺浸润性导管癌的超声征象与多种免疫组化因子表达的相关性
2022-10-08张可新冯佩明吴文瑛
吴 昊,张可新,冯佩明,吴文瑛
承德医学院附属医院南区超声科,河北 承德 067000
乳腺癌是女性最常见恶性肿瘤之一[1],具有高度异质性和激素依赖性,不同的免疫组化表达决定着其病理表现和预后等方面的差异。随着分子生物学的发展,人们对于乳腺癌的发生、发展、预后有了更深层次的认识。在临床上,雌激素受体(ER)、孕激素受体(PR)、人类表皮生长因子(HER-2)、细胞核蛋白(Ki-67)、P53等被广泛的用于指导临床治疗以及对于患者预后的评估。DNA拓扑异构酶IIa(TOPIIa)作为耐药基因之一,是目前研究热点,研究表明其可促进肿瘤的早期增殖,侵袭,抑制凋亡并对于乳腺癌预后产生影响[2]。CK5/6是一种细胞角蛋白,其表达决定着预后与淋巴结转移。既往研究并未将以上众多免疫组化分子共同研究,且其主要研究了浸润性乳腺癌的超声征象与分子分型之间的联系。既往研究表明,浸润性乳腺癌的超声征象与分子分型具有相关性,但并不能进行精准的预测其分子分型[3];且既往研究很少单独研究乳腺浸润性导管癌而是研究乳腺浸润性癌,而乳腺浸润性癌又包括除浸润性导管癌之外的其他特殊性乳腺癌,病理结果不同对于研究结果也会有一定的影响。由于乳腺浸润性导管癌发病率较高,且基于既往未有人同时探究过TOPIIa、CK5/6等免疫组化分子与乳腺癌超声征象之间的联系,本研究针对乳腺浸润性导管癌的免疫组化表达与超声征象之间的联系进行探索,以期获得更准确、更广泛的结果。
1 资料与方法
1.1 一般资料
选择2019年1月~2021年12月在我院手术病理证实的乳腺浸润性导管癌患者,具有完整ER、PR、Ki-67、HER-2、P53、TOPIIa、CK5/6免疫组化检查结果者524例,年龄31~81(54±9.26)岁。纳入标准:患者为女性;术前行超声检查,符合2013年乳腺影像报告和数据系统特征评估;超声检查前未进行新辅助化疗;术后病理学证实为浸润性导管癌;初发及单侧单发乳腺癌结节;具有完整的免疫组化结果者。排除标准:有乳腺癌病史及男性乳腺癌患者;双侧发生的乳腺癌患者;有复合癌病史或合并其他器官系统的重大疾病者;超声检查前接受过新辅助化疗;孕妇;免疫组化检测HER-2扩增状态下不能确定的病理。
1.2 研究方法
采用EPIQ5G、EPIQ7多普勒彩色超声诊断仪高频线阵探头(飞利浦),探头频率5~12 MHz。预先设置乳腺检查条件,根据不同的病灶调节增益、深度、聚焦点位置以获得最佳图像质量。嘱被检查者平卧位,暴露双侧乳房及腋窝,从乳腺外上象限开始,以乳头为中心,按顺时针或逆时针方向,在乳腺表面作放射状、纵断、横断扫查,扫查部位相互重叠。初步了解病灶的整体情况后,观察肿块的形态、边缘、后方回声、血流信号、纵横比、高回声晕、肿块大小等超声征象。
1.3 观察指标及分类标准
病灶形态:(1)不规则,(2)规则;边缘:(1)毛刺成角,(2)光整;内部钙化:(1)存在,(2)不存在;后方回声:(1)减低,(2)无变化,(3)增强;高回声晕:(1)存在,(2)不存在。血流分级采用Alder半定量方法[4],0级:肿块内未发现血流信号;1级:少量血流,可见1~2个点状或短棒状血流;2级:中量血流,可见3~4个点状血流或1条较长的血管,其长度可接近或超过肿块半径;3级:多量血流,可见>5个点状血管或两条较长的血管。将所有的患者分为乏血供(0~1级血流)和富血供(2~3级血流);纵横比:(1)>1,(2)<1;淋巴结转移:(1)转移,(2)未转移。肿块最大切面最大直径:(1)>2 cm,(2)<2 cm。为提高图像识别的准确性,每个病例超声征象的识别均由2位高年资医师共同讨论完成,并去除图像差异较大的病例。
1.4 病理及免疫组化检测方法
ER、PR、Ki-67、P53、HER-2、TOPIIa、CK5/6表达的免疫组织化学检测和判定:均采用手术切除标本,肿块标本检测采用全自动免疫组化仪(迈新)。PR与ER细胞核染色数目>10%者视为阳性,524例患者中,ER阳性者379例,阴性145例,PR阳性323例,阴性201例,Ki-67阳性细胞数<14%为(-),15%~25%为弱阳性(+),25%~50%为中阳性(++),>50%为强阳性(+++),后三者均为阳性,524例患者中阳性454例,阴性70例。P53表达(+)为阳性,(-)者为阴性,P53阳性者191例,阴性者333例。HER-2 表达3+记为阳性,2+者经过FISH 检验,FISH(+)者HER-2 表达2+者记为阳性,FISH(-)者HER-2表达2+者记为阴性,HER-2表达1+及0者记为阴性,HER-2阳性者190例,阴性者334例。TOPIIa>10%记为阳性,≤10%记为阴性,阳性者387例,阴性者137例。CK5/6阳性者154例,阴性者370例(表1,图1~2)。
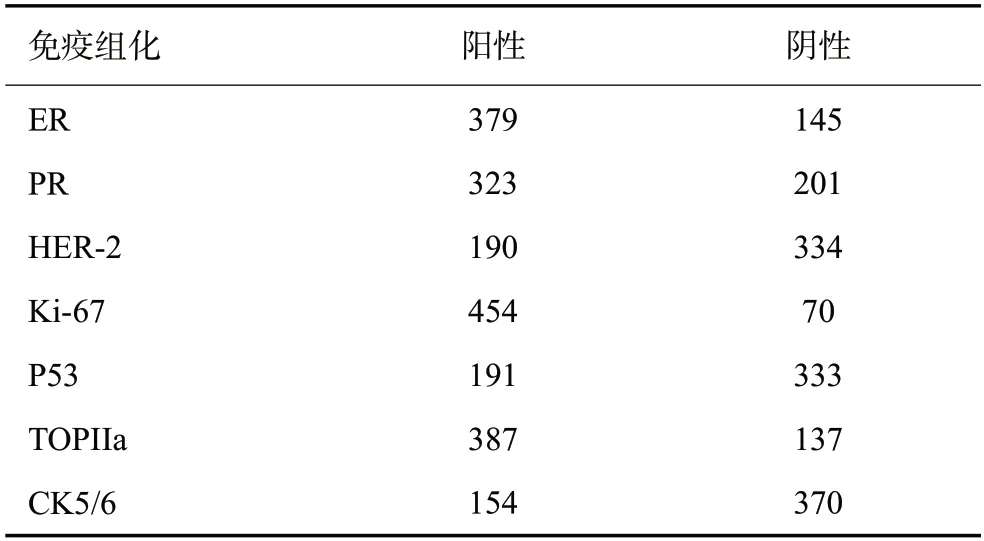
表1 组间免疫组化表达结果Tab.1 Immunohistochemical expression results between groups(n)
1.5 统计学分析
采用IBM SPSS22.0进行统计学分析,计数资料以n(%)表示,组间比较行χ²检验,以P<0.05为差异具有统计学意义;而后采用二元Logistic回归分析筛选出最有意义的超声征象,构建Logistic回归方程,并以ROC曲线评价其预测能力。
2 结果
2.1 免疫组化表达与超声征象之间的联系的单因素分析
ER的阳性表达与淋巴结转移、肿块形状、钙化、边缘、后方回声、高回声晕、直径>2 cm、血供丰富具有相关性(P<0.05);PR的阳性表达与淋巴结转移、形状、钙化、边缘、后方回声、高回声晕、直径>2 cm 具有相关性(P<0.05);P53的阳性表达与肿块的形状、微钙化、高回声晕征象、淋巴结转移、形状、钙化、边缘、后方回声、高回声晕、纵横比、直径>2 cm具有相关性(P<0.05);Ki-67的表达与淋巴结转移、钙化、高回声晕、纵横比、直径>2 cm具有相关性(P<0.05);HER-2的表达与淋巴结转移、钙化、高回声晕、纵横比、直径>2 cm等征象具有相关性(P<0.05);TOPIIa的表达与巴结转移、形状、钙化、边缘、后方回声、高回声晕、直径>2 cm具有相关性(P<0.05);CK5/6的表达与巴结转移、形状、钙化、边缘、后方回声、高回声晕、直径>2 cm具有相关性(P<0.05,表2~5)。
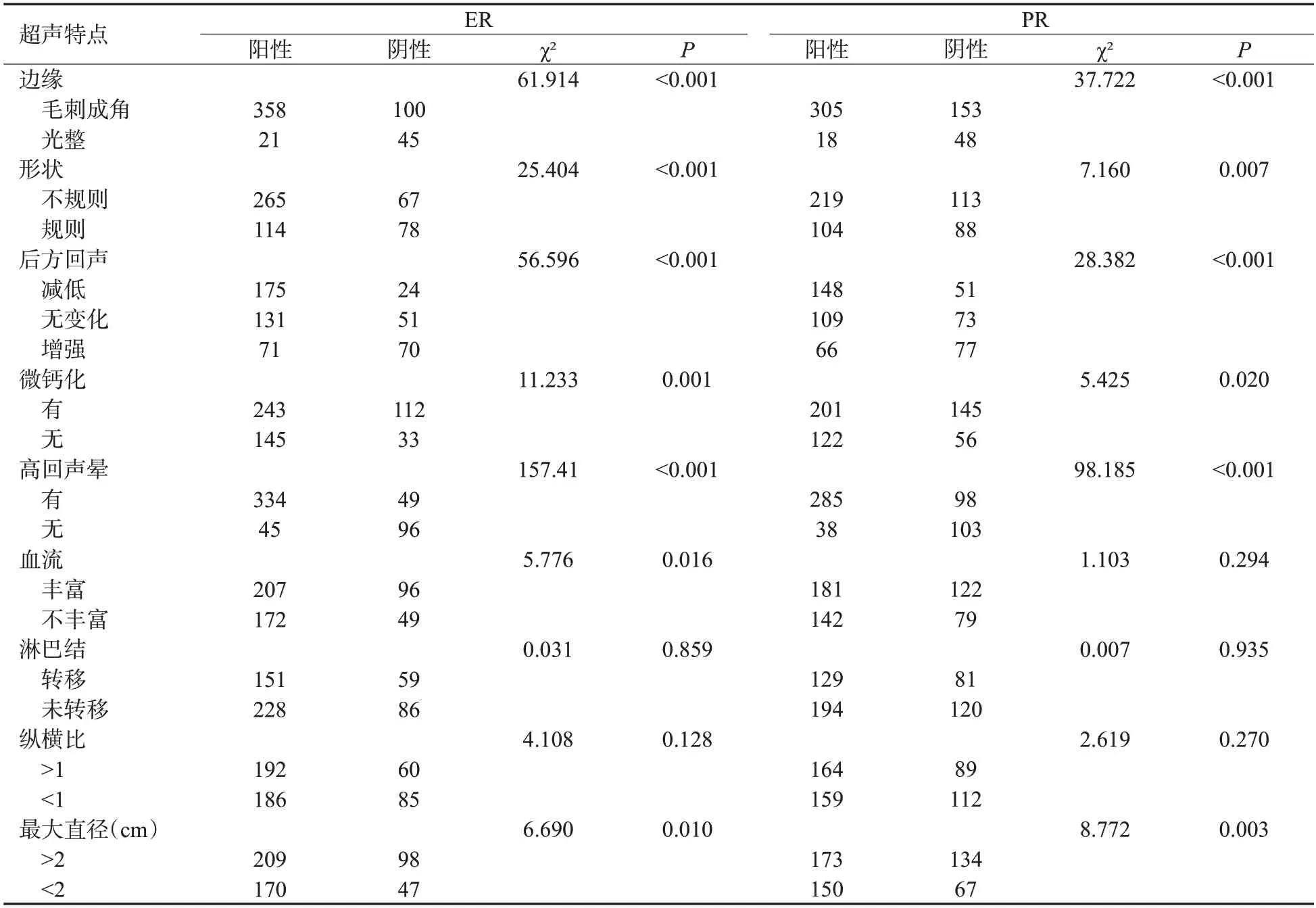
表2 ER、PR的表达与超声征象之间的联系Tab.2 Relationship between the expression of ER and PR and ultrasonic signs(n)
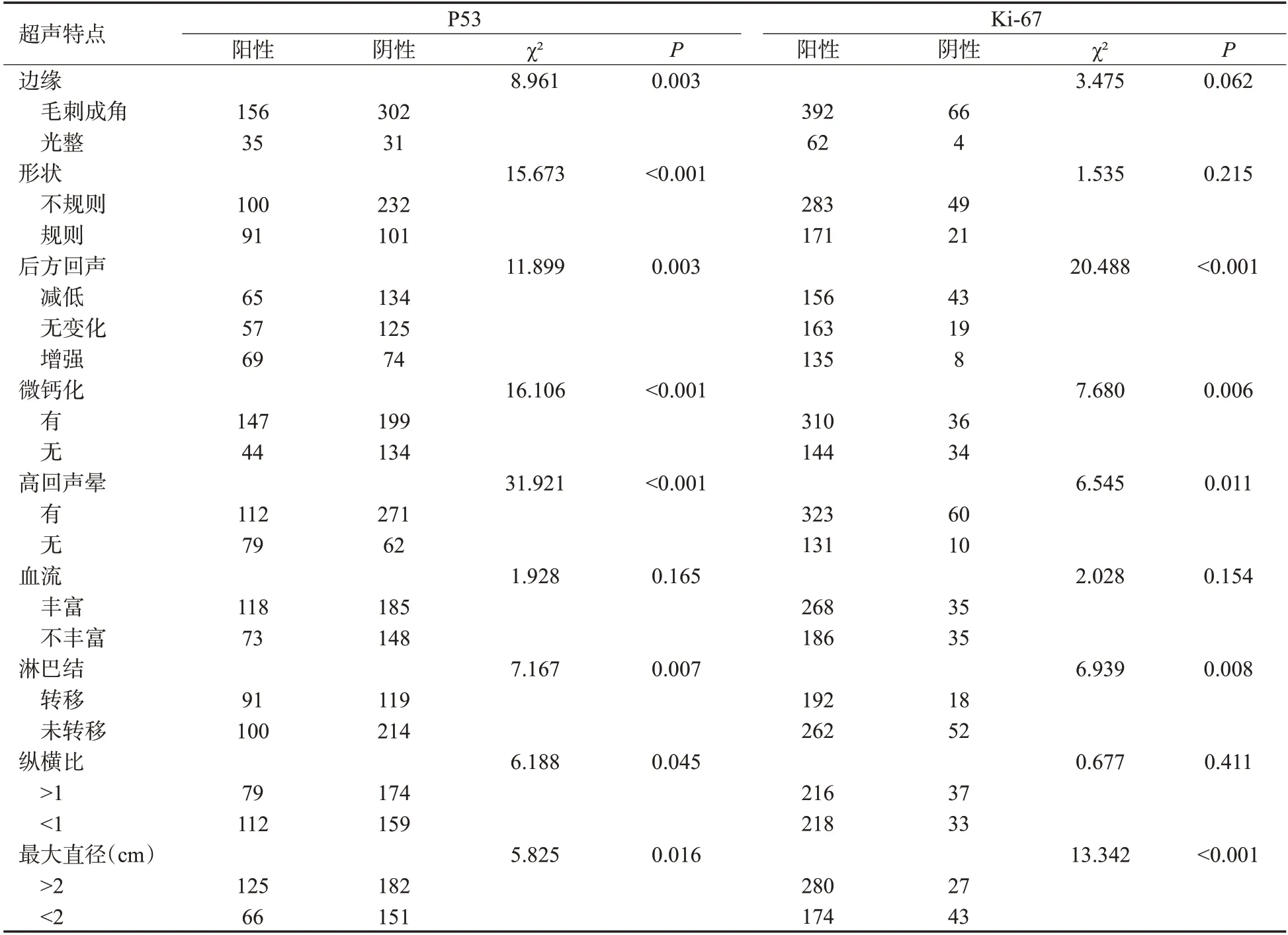
表3 P53、Ki-67的表达与超声征象之间的联系Tab.3 Association between expression of P53,Ki-67 and ultrasonic signs(n)
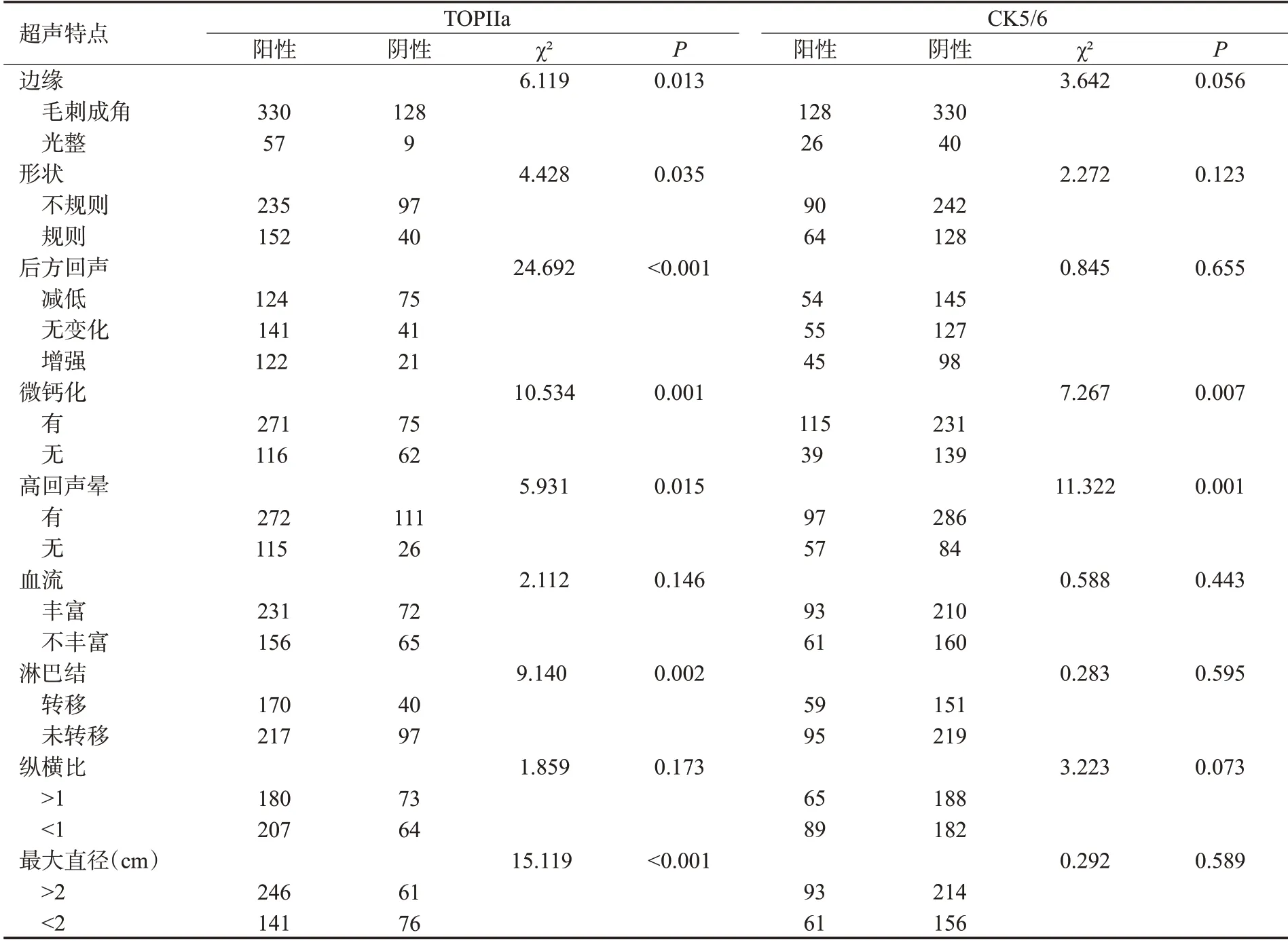
表4 TOPIIa与CK5/6的表达与超声征象之间的联系Tab.4 Association between expression of TOPIIa and CK5/6 and ultrasound signs(n)
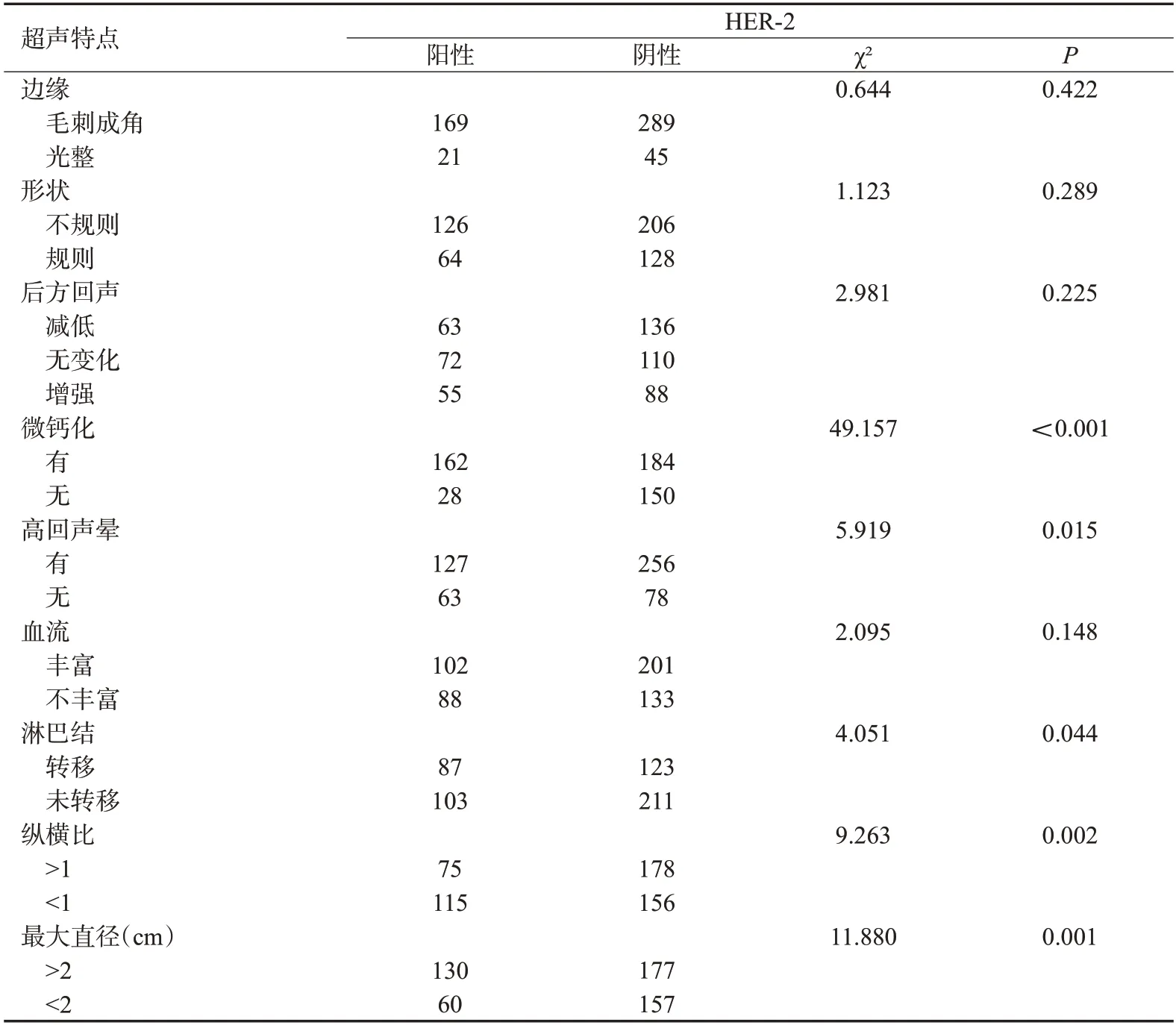
表5 HER-2的表达与超声征象之间的联系Tab.5 Association between expression of Her-2 and ultrasound signs(n)
2.2 免疫组化分子表达的相关回归方程
分别对差异具有统计学意义的组别进行二元Logistic回归分析筛选(表6~12),并依次列出每个免疫组化分子表达的相关回归方程:
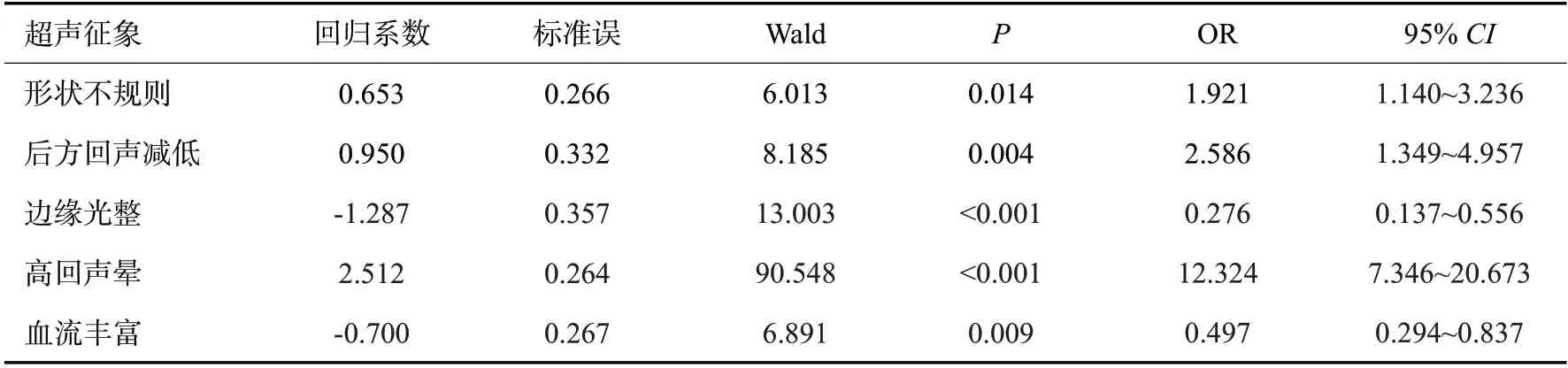
表6 ER表达与超声征象的多因素Logistic回归分析Tab.6 Multiple Logistic regression analysis of ER expression and ultrasonic signs
ER(+)的回归方程为:Logistic(P)=2.137+0.653×形状不规则+(-1.287)×边缘光整+0.950×后方回声减低+2.512×高回声晕+(-0.700)×血流丰富;PR(+)的回归方程为:Logistic(P)=1.558+(-0.592)×肿块直径>2 cm+(-1.143)×边缘光整+1.948×高回声晕;HER-2(+)的回归方程为:Logistic(P)=1.437+1.503×钙化+(-0.447)×纵横比>1;Ki-67(+)的回归方程为:Logistic(P)=-1.816+0.847×淋巴结转移+(-1.597)×后方回声减低;P53(+)的回归方程为:Logistic(P)=0.615+0.565×淋巴结转移+(-1.117)×高回声晕+0.632×钙化+(-0.671)×形态不规则;TOPIIa(+)的回归方程为:Logistic(P)=-1.171+0.651×淋巴结转移+(-1.166)×后方回声减低+0.575×肿块直径>2 cm;CK5/6(+)的回归方程为:Logistic(P)=0.905+0.536×有钙化+(-0.662)×高回声晕。
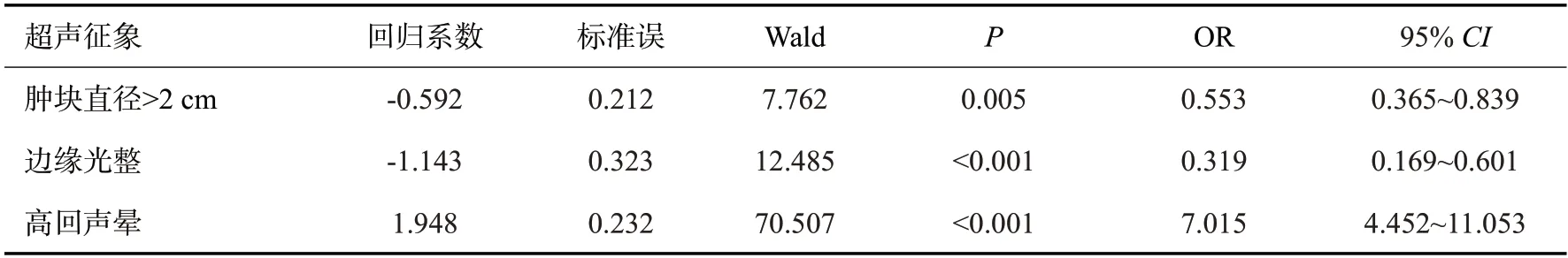
表7 PR表达与超声征象的多因素Logistic回归分析Tab.7 Multivariate Logistic regression analysis of PR expression and ultrasonic signs
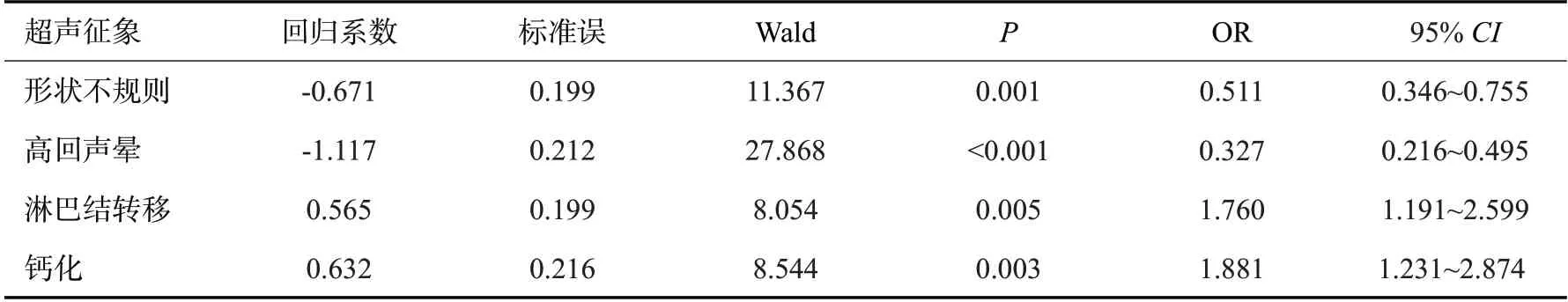
表8 P53表达与超声征象的多因素Logistic回归分析Tab.8 Multivariate Logistic regression analysis of P53 expression and ultrasonic signs
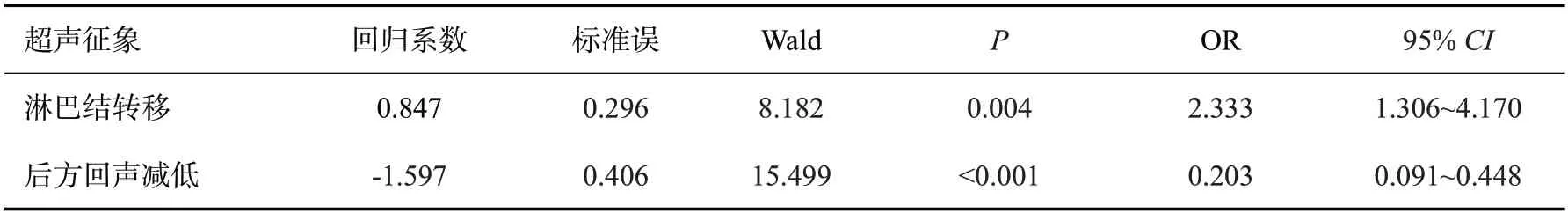
表9 Ki-67表达与超声征象的多因素Logistic回归分析Tab.9 Multivariate Logistic regression analysis of Ki-67 expression and ultrasonic signs
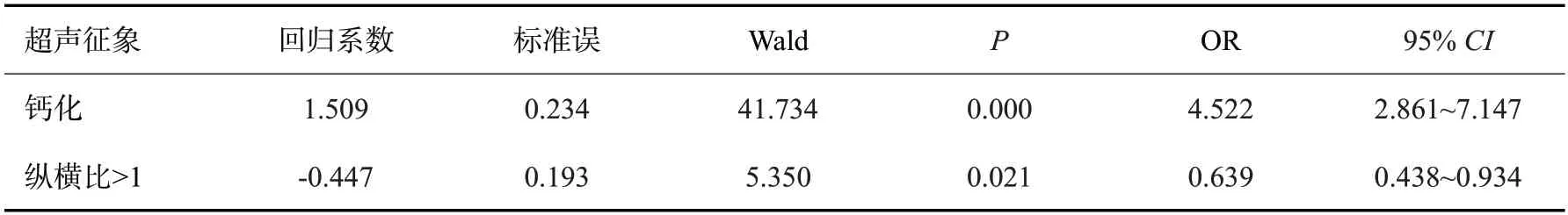
表10 HER-2表达与超声征象的多因素Logistic回归分析Tab.10 Multivariate Logistic regression analysis of HER-2 expression and ultrasonic signs
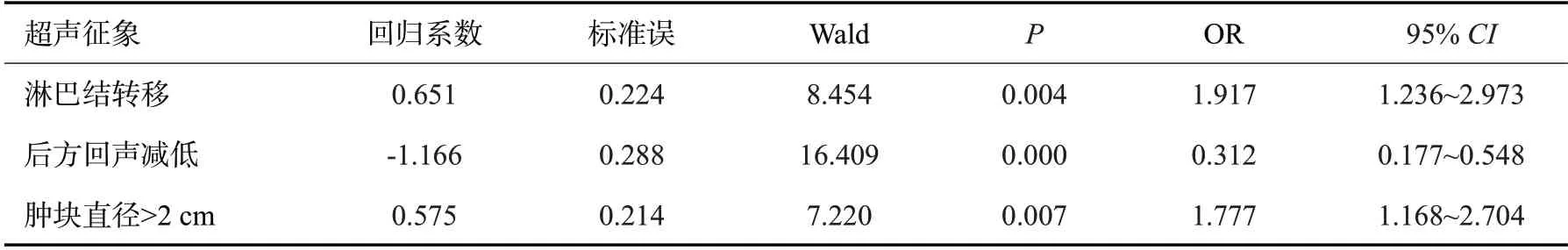
表11 TOPIIa表达与超声征象的多因素Logistic回归分析Tab.11 Multivariate Logistic regression analysis of TOPIIa expression and ultrasonic signs
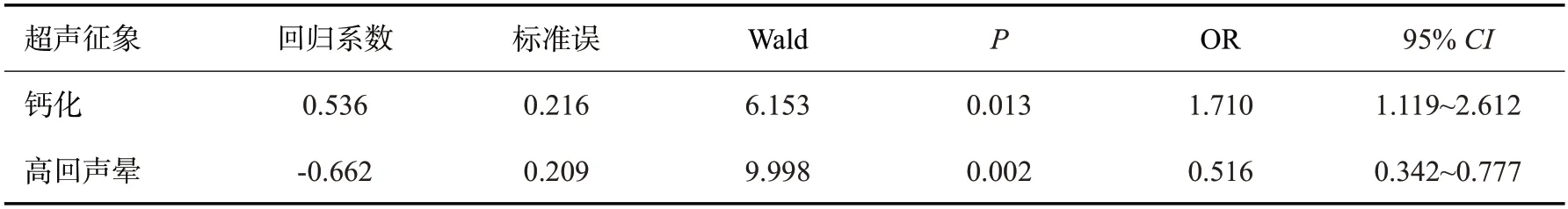
表12 CK5/6表达与超声征象的多因素Logistic回归分析Tab.12 Multivariate Logistic regression analysis of CK5/6 expression and ultrasonic signs
根据Logistic回归分析筛选,ER的阳性表达与肿块形状不规则、后方回声减低、高回声晕之间存在正相关性,而肿块边缘光整和血供丰富与之呈负相关性(P<0.05)。PR的阳性表达与高回声晕的存在呈正相关性,与肿块边缘光整、直径>2 cm存在负相关性(P<0.05)。HER-2的阳性表达与内部钙化存在正相关性,与纵横比>1之间存在负相关性。Ki-67的高表达与淋巴结转移存在正相关性,与后方回声减低之间存在负相关性(P<0.05)。P53的阳性表达与内部钙化、淋巴结转移存在正相关性,与肿块形状不规则、高回声晕之间存在负相关性(P<0.05)。CK5/6的阳性表达与内部钙化存在正相关性,与高回声晕之间存在负相关性。TOPIIa的阳性表达与淋巴结转移、肿块直径>2 cm之间存在正相关性,与后方回声减低存在负相关性(P<0.05)。
2.3 Logistic回归分析结果建立的ROC曲线下面积
分别计算各个Logistic回归分析结果建立的ROC曲线下面积为:ER:0.855;PR:0.747;P53:0.703;Ki-67:0.693;HER-2:0.683;TOPIIa:0.681;CK5/6:0.608。
3 讨论
随着分子生物学的发展,对于乳腺癌的研究已不仅局限于宏观的影像学组织形态学范畴,而逐渐向分子生物学方向进展。浸润性导管癌是最常见的乳房浸润性恶性病变,占所有乳腺癌的50%~90%,该类型在所有类型的乳腺癌中预后最差[5]。
雌激素受体ER与孕激素受体PR在乳腺癌患者预后方面影响巨大,而根据其免疫表达结果而进行的内分泌治疗现如今也被广泛应用于临床[6]。现有研究显示,乳腺癌ER、PR阳性表达患者生存率较高。HER-2在乳腺癌基因中扩增或过度表达,是乳腺癌独立的预后不良的因素[7]。Ki-67在临床上可根据其表达与其他免疫组化分子的表达对乳腺癌进行分子分型并可以独立预测乳腺癌的预后,在临床上可根据其表达高低预测肿瘤转移,肿瘤的增殖活性及分化高低,Ki-67指数越高乳腺癌预后越差[8]。P53阳性表达提示患者有复发及预后不良的可能,且其表达随肿瘤病理类型较差、组织学级别的较高、临床分期较晚而呈正相关性,可作为一种判断乳腺癌细胞分化程度及预后的独立指标。TOPIIa是近来开始被研究的一种免疫组化分子,其表达与肿瘤的分化与预后相关,表达越高,预后越差[9],现今临床多作为一种药物治疗的靶点而被广泛研究[10]。CK5/6是乳腺基底细胞所特异性表达的细胞角蛋白[11],其阳性表达提示恶性程度较高且预后较差。本研究结果显示,以上免疫组化的表达均与超声征象存在相关性。
在乳腺癌的超声征象方面,肿物后方回声减低是因为其紊乱排列的间质胶原纤维变多导致的,常见于浸润性乳腺癌,可提示恶性肿瘤毛刺状浸润性生长及大量间质反应的存在,后方回声增强提示肿块富含肿瘤细胞,病灶生长迅速,而没有形成足够的纤维结缔组织[5],两者之间的区别实际上由肿块内的实质细胞决定,故后方回声减低暨其间质细胞变多可被视为一种预后较好的征象[12]。在多因素Logistic回归分析中,肿块的后方回声减低与ER的表达呈正相关性,这与既往一项研究[13]一致,但与另一研究[14]不一致。有研究显示,HER-2与后方回声增强呈正相关性[3],本研究并未得出相同结论,推测其结论不一致的原因可能是由于样本量的原因以及不同的超声机器成像效果的差异所造成的结果的不同;与TOPIIa的表达呈负相关性说明,ER的表达相对来说是一种预后较好的因素,而TOPIIa的表达与预后呈负相关性,免疫组化表达所代表的预后与肿块超声征象所代表的预后相符。
边缘光整的肿瘤,常常是生长迅速的高级别浸润性导管癌,由于没有足够的发展时间,其周边的结缔组织增生较少。而肿瘤周边的毛刺成角征象,是由于肿瘤周边纤维结缔组织增生,其是一个缓慢的过程,只有新生的肿瘤生长足够缓慢,其纤维结缔组织增生才能够完全形成,因此毛刺成角征象常常出现于生长缓慢的低—中度恶性病灶[5]。在多因素Logistic回归分析中,肿块边缘光整与ER、PR的表达具有负相关性,两者免疫组化表达均与预后较好呈正相关,而肿块边缘光整与预后较好呈负相关。有学者发现,ER、PR均阴性表达的三阴性乳腺癌其边缘光整[15],与本研究结果基本一致。
大部分的恶性肿瘤呈现多中心生长趋势,在这一过程中,由于周围组织构成及密度不同,会对生长的肿瘤产生不同阻力。在侵袭性更强的肿瘤之中其可呈“推挤”方式生长,从而形成形态较为规则的类圆形肿块,其所代表的预后相对更差。若生长过程中呈“侵袭”的方式生长的肿瘤,对周围组织的浸润范围不一,导致其形态不规则[16]。多因素Logistic回归分析结果显示,肿块形状不规则与ER的表达具有正相关性,与P53的表达具有负相关性,这与既往研究结果[17]不一致,推测可能为其样本量较少或双方研究均无法做到绝对一致严格的质量控制所致。P53是一种代表着较差预后的免疫组化因子,其与形态不规则呈负相关是否代表着其与预后相对较好的征象呈负相关尚待进一步研究。
超声高回声晕征即乳腺癌边界所表现出的异常高回声区,是一个典型的乳腺癌超声征象,是癌细胞浸润周围结缔组织所产生的反应性增生,或癌细胞向周围脂肪组织浸润导致癌细胞、脂肪组织和纤维间质之间相互混杂[18],根据现有研究在病理学上其晕组织是以脂肪组织构成为主,是为癌组织向正常组织的浸润区,而非其肿块边缘[19]。研究表明,周边出现高回声晕代表乳腺肿块的侵袭性较低[18]。多因素Logistic回归分析结果示,高回声晕征的出现与ER、PR呈正相关性,而与P53与CK5/6的表达呈负相关性。ER、PR与既往研究[18]结果相符,而P53与CK5/6的表达代表着较差的预后,其表达与高回声晕的表达呈负相关性。其超声征象所代表的预后与免疫组化分子所代表的预后一致。
超声微钙化征象由肿瘤内部生长迅速,导致营养不良而引起局部缺血坏死所致[20],释放出硝酸根与钙离子结合成磷酸钙沉积并在超声影像学中表现为微钙化征象[21-22]。本研究显示,肿块内部钙化征象与HER-2、P53、CK5/6的表达呈正相关性,这与既往研究[23]一致。而P53与微钙化的相关性与既往研究[24]不一致。以上免疫组化分子的表达皆代表着较差的预后,其与代表着肿瘤内部生长迅速所带来的微钙化征象呈正相关性。
纵横比>1是超声的独特征象。以往研究认为,乳腺恶性结节由于富含纤维组织而质地坚硬,前后径受压不变形,但是其对于诊断的敏感度随着肿块直径的增大而降低,换言之恶性肿瘤结节越大,纵横比>1的可能性越小[5]。本研究多因素Logistic 回归分析显示,纵横比>1征象与HER-2的表达呈负相关性。而HER-2的阳性表达代表着较差的预后,其与纵横比>1的征象呈负相关性,即如前文所述,恶性肿瘤结节越大,纵横比>1的可能性越小,HER-2表达的乳腺癌肿块由于侵袭性较强,预后较差所带来的乳腺肿块结节的体积也越大,所以纵横比>1与HER-2的关系并非简单的负相关性,其可能与肿块的大小亦存在关联。
肿瘤的大小是评价肿瘤分期的一项重要指标。多因素Logistic回归分析显示,其与PR的表达呈负相关性,与TOPIIa的表达呈正相关性。肿块越大自然预后越差,PR的表达与预后较好呈正相关性,TOPIIa的表达与预后较差呈正相关性。但是关于肿块直径是否与患者就诊时间具有关联尚待进一步研究。
肿瘤内部及周围丰富的新生血管可以为乳腺癌迅速生长提供所需要的营养。因此我们可以通过分析肿瘤的血供情况,有助于判断其侵袭性及预后[24-25]。本研究中,血供丰富与ER的表达仅在单因素分析中呈负相关性;而前人研究显示,肿块的血供丰富与Ki-67、P53的表达均具有相关性[24],这与本研究不相符,推测其原因可能与采集图像时所用机器型号不同、条件不同所带来的彩色多普勒显示差异所致。血供越丰富的肿块,其生长越旺盛,预后越差,本研究中丰富的血供与代表着较好预后的ER呈负相关性。
本研究中所覆盖的免疫组化因子与超声征象的联系与现有研究多有不一致之处,可能是因为超声检查以及图像的判读在不同的研究中具有一定的主观性存在结果上的差异,且超声检查的质量控制在不同医院并无法做到严格的一致性;研究所用病例样本量较少,不能得出普遍性的结果等。在未来在更好的质控条件下,可通过更大样本的收集进行更广泛的研究进而得出更具有统一性的结论。
综上所述,在乳腺浸润性导管癌免疫组化表达与超声征象的多因素分析中,肿块的后方回声减低与ER的表达呈正相关性,与TOPIIa的表达呈负相关性;肿块的边缘光整与ER、PR的表达呈负相关性;超声高回声晕征的出现与ER、PR的表达呈正相关性,与P53、CK5/6的表达呈负相关性;肿块内部血供丰富与ER的表达呈负相关性;纵横比>1与HER-2的表达呈负相关性;内部微钙化征象与HER-2、P53、CK5/6的表达呈正相关性;肿块最大直径>2cm与ER的表达呈负相关,与TOPIIa的表达呈正相关性;淋巴结转移与P53、HER-2、TOPIIa的表达呈正相关性。在多因素分析下,本研究中免疫组化因子所代表的预后与其具有相关性的超声征象所代表的预后一致,通过分析其声像图特征,可以初步判断其生物学行为,为临床制定个体化治疗方案和评估患者预后等提供一定的参考,特别是在一些偏远地区或无先进病理及分子生物学诊断水平的医院,超声作为一种常规使用的影像学检查,可在预测乳腺癌恶性程度及指导治疗和判断预后方面起到重要作用。