《器械相关压力性损伤:SECURE安全预防》国际专家共识解读
2022-10-08吴佳倩甘秀妮
吴佳倩,李 敏,甘秀妮
重庆医科大学附属第二医院,重庆 400010
气管插管、鼻胃管、氧气管、无创通气面罩和导尿管等是最常用的医疗器械,与脆弱的皮肤和软组织接触,常会导致器械相关压力性损伤(device-related pressure ulcers,DRPU),增加感染风险,引起病人疼痛,改变病人身体形象,降低病人生活质量。2019 年2月,由医学、护理和生物工程专家组成的国际小组于英国伦敦制定了首份关于DRPU 的国际共识声明——《器械相关压力性损伤:SECURE 安全预防》,对DRPU 的病因、评估及预防提供建议,目的是提高临床工作者对DRPU 的认识,激励人们采取行动进行预防。现就该共识的主要内容进行解读,以期提高临床工作者对相关知识的理解并为该共识在临床实践中更好的应用提供便利。
1 DRPU 定义
欧洲压力性损伤咨询委员会(EPUAP)、美国压力性损伤咨询委员会(NPIAP)和泛太平洋压力性损伤联盟(PPPIA)将压力性损伤(pressure ulcers,PU)定义为:在压力或压力联合剪切力作用下导致的皮肤和/或皮下组织的局部损伤,通常位于骨隆突处,但也可能与医疗器械或其他物品有关[1]。该定义包括了所有类型的PU,强调压力与剪切力在PU 形成中的重要作用。产生压力和剪切力的主要原因是病人体重。但在DRPU 形成中,体重未发挥关键作用。为了将DRPU与体重引起的PU 相区分,有专家小组建议将DRPU定义为:器械直接或间接接触皮肤,形成局部压力使表层与深层组织相互挤压变形而发生的PU。与由体重引起的PU 不同,DRPU 最终形状与所使用的器械相似。医疗器械相关压力性损伤(medical device-related pressure ulcers,MDRPU)是为诊断或治疗目的而应用器械并因此产生的结果,通常符合所使用器械的形状[2]。PU 和MDRPU 均为软组织对细胞、细胞外间质间隙、血管和淋巴管的生理反应所产生的结果,各反应所占比重取决于压力大小和作用的程度[3],但二者也存在区别,详见表1。

表1 PU 和MDRPU 的主要区别[4]
2 DRPU 的流行病学特点
在美国医院环境中,住院病人PU 总发生率为5.4%,其中34.5%为DRPU[5]。在其他地方,根据护理环境和病人亚群情况,DRPU 可能占所有医院获得性PU(hospital-acquired pressure ulcers,HAPU)的61%~81%[6-7]。一项纳入29 项研究的系统评价对超过12.6万例病人进行研究,据此估计DRPU 合并发生率和现患率分别为12%和10%[8]。DRPU 发生率及现患率研究概况详见表2。
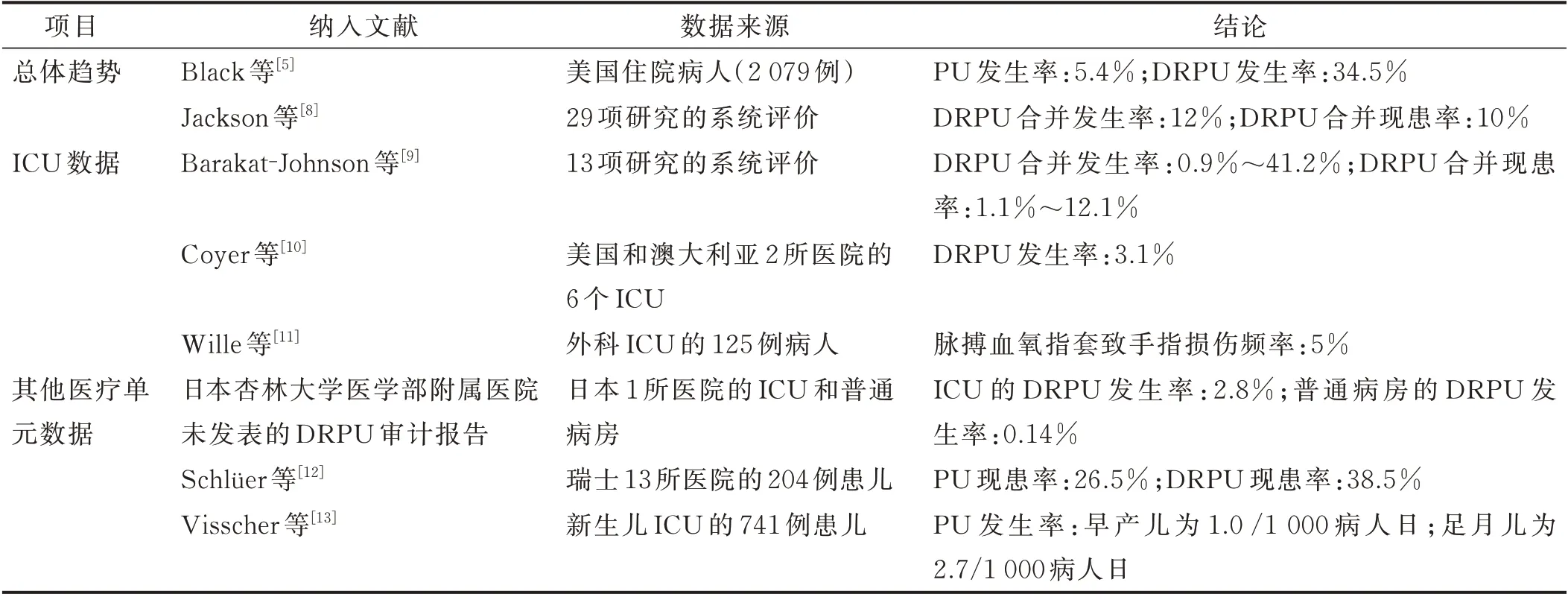
表2 DRPU 发生率及现患率概况
3 与DRPU 有关的器械
大多数与病人皮肤接触和/或穿过病人皮肤的器械均可能使病人暴露于DRPU 风险中。常见的与DRPU 相关的医疗和非医疗器械如下[5]:①呼吸相关装置,包括氧气面罩(无创通气)、持续气道正压(CPAP)面罩、双相气道正压(BiPAP)面罩、气管插管、鼻导管、高流量鼻导管、体外膜肺氧合(ECMO)、气管切开导管等。②尿便相关装置,包括造口装置、尿管、便盆、马桶座、避孕套、阴茎夹等。③接入装置,包括所有类型的管路(动脉或静脉导管和相关管路)、肋间导管、胸管及其管路等。④支撑和固定装置,包括颈圈、外部固定器、空气管路/气动支撑装置、约束装置(英国不使用)、夹板(包括用于动脉的夹板)、矫形固定器、甜甜圈头部支撑装置、术中装置(如神经外科手术中使用的框架)等。⑤喂养与营养相关装置,包括鼻胃管、口胃管、经皮内镜下胃造瘘管等。⑥病人转运装置,包括担架、转运装置、轮椅等。⑦病人监测装置,包括血氧饱和度探头/脉搏血氧夹(夹在手指、脚趾或耳朵上)、血压袖带、心电图(ECG)线路、脑电图(EEG)电极和配线、可穿戴式监测设备/传感器(如血糖)、颅内压(ICP)监测(套管和管道)、室外引流(EVD)、体温探头/传感器等。⑧压迫和深静脉血栓预防装置,包括抗血栓泵(SCD)、弹力袜(TED)、弹力绷带(ACE)、足跟减压装置等。⑨治疗装置,包括透析涉及的套管和管道、负压伤口治疗(NPWT)设备、与NPWT 相关的管道、主动脉内球囊反搏(IABP)相关套管和管路、治疗糖尿病足溃疡石膏模型(包括全接触型石膏模型)、用于肢体缺血的危重病人的油纱等。⑩假肢和矫形装置,包括膝上和膝下假肢、膝关节矫形器、踝足矫形器等。⑪手术器械,包括钳子等。⑫医院家具,包括床架、脚垫和任何其他靠垫等。⑬装置使用前拆卸的部件,包括包装元件(如注射器包装)等。⑭用于组织活性的装置,包括与风险管理有关的装置和物品、在变换体位或转移过程中用于医务人员安全的病人定位装置、气压靴、拐杖、楔形垫(泡沫和/或橡胶)、轮椅等。⑮其他医院环境中的设备和物品,包括绷带、手腕/脚踝上的身份识别带、钢笔、剪刀、手电筒、其他医护人员个人物品(掉在床上)等。⑯没有直接医疗用途的病人或其他人的个人物品,包括手机、珠宝、眼镜、遥控器、办公用品、梳子等。
4 DRPU 的评估
评估是预防病人DRPU 发生的关键。专家指南和最佳实践均强调风险评估的重要性[14-21]。
4.1 皮肤评估的一般原则[22]应对皮肤颜色、湿度、水肿、硬度、温度(热和冷)、存在皮肤刺激或组织损伤或有损伤的迹象、瘀斑、使用器械、脱皮和干燥等情况进行全面评估。评估频率应根据器械风险、病人病情和临床情况综合判断后确定。使用高风险医疗器械的病人需要更频繁的评估,或直接将其视为高风险病人。
4.2 危险因素 DRPU 的危险因素包括器械相关因素、病人相关因素及医疗机构因素3 个方面。器械相关因素包括局部或大面积压力作用、剪切力、湿度及器械使用时间;病人相关因素包括年龄、合并症、根据风险评估工具识别的风险水平、皮肤状况、器械使用部位之前存在的PU 或其他损伤;医疗机构因素包括护理环境、临床工作者的技能水平、是否缺少各种形状和尺寸的器械、是否缺少合适的器械、需要优先处理的其他可能威胁生命的问题。
4.3 风险评估工具 大量的PU 风险评估工具已经问世。在进行风险评估时,应认识到所有使用医疗器械的病人都有发生DRPU 的风险。应将PU 风险评估工具作为识别皮肤变化的诊断工具,并根据评估结果及时进行皮肤处理。应常规使用PU 风险评估工具,并在必要时补充有关医疗器械和临床判断资料。大多数PU 风险评估使用数字表示病人的DRPU 风险水平,分级多为低、中、高3 级。然而,在其实际应用中还应考虑病人特定的风险因素从而使评估结果更为准确。
4.4 使用大型器械的病人皮肤检查 在骨科外固定器、钢板、夹板和颈圈等器械下观察皮肤并不容易。在这种情况下,如病人具有自主意识,应注意询问是否有疼痛或不适,特别是使用器械的位置,或器械下是否有异常感觉,然后根据临床判断完成评估。对于器械下神经、血管功能不完整或不能进行语言表达的病人,临床判断尤为重要。此时,应注意非语言暗示,如痛苦表情或激动等。
5 DRPU 的预防
5.1 以团队形式实施策略以实现最佳实践 DRPU预防需要以团队进行,与病人接触的临床工作者应将DRPU 预防放于首位[23]。确保这种观念得以保持的简单方法是将DRPU 纳入病房及医院文件中,可通过医院文件促进高水平的多学科协作和交流。医疗机构均应有规范的医疗器械使用程序和指南文件,临床工作者及其他接触病人的人员可根据文件进行操作。同时,医疗机构应指定临床管理者制定临床操作的标准程序并进行传播,确保执行,其已被证明能有效预防DRPU[24]。
5.2 以循证为基础进行临床实践 临床工作者和决策者应对所有等级的证据持开放态度,对来自队列和案例研究的证据也应进行考虑,不应仅关注随机对照试验。已有的以循证为基础的临床预防措施如下:①儿科病人的双相气道正压通气面罩相关性PU 方面,包括选择大小合适的面罩、确保实施有效的呼吸治疗、更新用于减压的接触面、4 h 进行1 次皮肤评估、更新记录模板[25]。②脊柱外科病人的BiPAP/持续气道正压面罩相关性PU 方面,包括建立多学科协作机制、在所有面罩下加垫预防性敷料、使用病人特制模板塑造和固定敷料、拒绝使用不合适的全脸面罩[6]。③口鼻面罩方面,包括使用3D 扫描设计的个性化过滤面罩[26]。④改良的SSKIN 集束化措施方面,使用适合病人的器械、评估对粘胶的需求、按风险区域和解剖部位(包括面部和头皮)进行皮肤检查、保护器械下的皮肤、失禁管理、营养支持[27]。
5.3 实施集束化方案 SECURE 集束化方案作为DRPU 预防的护理路径,具体内容包括:皮肤/组织(skin/tissue)、健 康 教 育(education)、支 持/合 作(champion/collaborate)、理 解(understanding)、报 告(report)、评价(evaluate)。①皮肤/组织:根据病人的个体风险,每天或更频繁地进行全面皮肤评估。对于使用器械的病人,每天至少检查2 次器械下皮肤。每次交班时注意交接病人皮肤情况,以确保护理的连续性。②健康教育:健康教育对象包括临床工作者、病人、护工、家属等所有相关人员。对于病人、家属及护工,应告知注意病人个人物品带来的风险,同时应移除遗留在病人和支撑面之间的物品,佩戴器械造成不适或疼痛时应通知医护人员,如病情允许,应移动或调整器械。③支持/合作:首次应用器械时,应严格按照说明书操作,同时询问上级或经验丰富的人员以防止发生DRPU。告知相关人员与器械有关的风险,将DRPU 预防纳入现有的护理措施中。除临床工作者外,还应与器械制造商合作、沟通,反馈器械在实际应用中存在的问题以促进其改进。采用循证研究中被证明能有效预防DRPU 的器械。④理解:应加强科室培训,使护士深入了解DRPU 发生的原因、病人评估和器械正确使用方法,提高护士对DRPU 高危病人的风险评估能力。如将DRPU 相关培训知识作为院内继续教育学分课程内容、组织院内培训、护士长抽查、在重点科室进行情景演练等。⑤报告:护理部应定期组织人员进行DRPU 横断面调查,以监测其发生率/现患率。制定DRPU 报告标准,包括DRPU 分级(如果不在黏膜上)、DRPU 的解剖位置、DRPU 的大小和形状、涉及的器械类型、器械的品牌和型号、器械序列号、器械有效期、器械使用方法及固定方法、器械使用过程中运用的DRPU 预防策略、器械使用期间进行的调整、遵守制造商使用说明的程度,确保及时、正确报告DRPU。⑥评价:包括对器械和预防措施两方面的评价。在器械应用过程中,应考虑进行临床评价,评价器械是否有预防DRPU 发生的能力,同时还可以建议器械制造行业在器械设计中考虑DRPU 预防。也应对干预效果进行评价,优选效果更好的措施应用于临床,以提高预防效果。
6 小结
《器械相关压力性损伤:SECURE 安全预防》是首份关于DRPU 的国际共识声明,该共识适用于所有临床环境及相关工作人员,尤其是器械使用密集的科室。该共识详细介绍了DRPU 的定义、流行病学特点、相关器械、评估及其预防策略等内容,提供了许多关于DRPU 预防的指导性意见。从DRPU 的病因入手,为病人进行全面皮肤评估,根据SECURE 综合护理路径,制定针对性的预防措施,以减少DRPU 发生率,改善病人结局。目前,我国大多仅针对MDRPU 进行研究[28-31],对DRPU 的关注及认知还需进一步提高。今后需进一步加强培训,以提高临床工作者知识水平,改善预防行为。
