阿尔茨海默病与轻度认知功能障碍患者精神行为症状比较分析
2022-10-08何慧萍何尧苇沈宗霖宋肖肖李葆罗姜红燕
何慧萍 ,何尧苇 ,沈宗霖 ,宋肖肖 ,李葆罗 ,姜红燕
(1)昆明医科大学第一附属医院精神科,云南 昆明 650031;2)昆明医科大学公共卫生学院,云南 昆明 650500)
阿尔茨海默病(Alzheimer's disease,AD)是常见的痴呆类型,轻度认知功能障碍(mild cognitive impairment,MCI)是正常衰老和AD 之间认知变化的过渡状态,每年有10% 左右的MCI 患者转化为AD,对MCI 的早期诊断、干预是降低AD 患病率的关键措施[1]。MCI 和AD 患者除认知损害外还伴随精神行为症状(behavioral and psychological symptoms of dementia,BPSD),包括焦虑、抑郁、幻觉、妄想等[2]。BPSD 增加照顾者负担的同时还增加MCI 向痴呆转化的风险[3],分析BPSD 在AD 与MCI 之间的分布情况、发生率及严重程度的异同,为BPSD 干预治疗提供指导,可能有助于减少MCI 向AD 转化的风险。AD 和MCI 患者的BPSD 分布情况,由于患者来源(地区、机构),评估工具的不同而存在差异[4]。迄今,来自云南省MCI 和AD 患者的精神行为症状研究较少,本研究拟对来自云南省的MCI 与AD 患者的BPSD发生率及严重程度进行比较分析,为BPSD 的临床诊疗提供指导。
1 资料与方法
1.1 研究对象
本研究经过昆明医科大学第一附属医院伦理委员会批准。病例组来自于昆明医科大学第一附属医院精神科就诊的71例阿尔茨海默病、31例轻度认知功能障碍的患者,病例纳入标准:(1)符合美国国立老化研究院和阿尔茨海默病协会(the national institute on aging and the Alzheimer's association,NIA-AA)制定的阿尔茨海默病的诊断标准[5]:起病隐匿,进行性记忆力减退,存在明确的认知损害病史,无意识障碍,无引起认知功能障碍的继发性疾病;影像学检查显示脑萎缩,并且无其他认知功能障碍相关缺血性、免疫性疾病等影像学改变;或欧洲阿尔茨海默病联合会MCI 工作组的 MCI 诊断标准[6]:认知功能下降,主诉或知情者报告的认知损害,客观检查存在认知损害的证据和(或)证实认知功能较以往减退;日常生活能力基本正常,复杂的工具性日常能力可以有轻微损害、无痴呆;(2)年龄45~95 岁,性别不限,云南省户籍。病例排除标准:患有双相情感障碍、精神分裂症等其他精神障碍、严重躯体疾病等不适合入组者。正常对照为同期在本市社区招募的年龄、性别等相匹配的70例健康志愿者;纳入标准:(1)年龄55 岁以上,户籍所在地为云南省;McoA 评分26 分及以上;无焦虑、抑郁、精神分裂症等精神疾病史;排除标准:有嗜酒、吸毒、滥用精神性药物者;存在研究者认为不适合入组的严重躯体疾病者。所有入组者或家属对本研究知情同意。
1.2 研究方法
本研究为病例对照研究,采用自制问卷采集入组者的基本信息(年龄、性别等);蒙特利尔认知评估量表(montreal cognitive assessment,MoCA)评估入组者认知功能,其敏感度高,覆盖重要的认知领域。采用神经精神问卷(neuropsychiatric inventory,NPI)评估入组者精神行为症状,共包含十二项症状,每项症状发生频率为0~4 分,严重程度为0~3 分,得分越高,精神行为症状越重;NPI 总分为每项症状得分之和,得分越高,精神行为症状越重;在临床试验以及研究中被用来评估痴呆的精神行为症状,具有良好的信效度[7]。
1.3 统计学处理
应用 SPSS 25.0 软件进行统计学分析,对计量资料描述采用均数±标准差,对计数资料描述采用数量(n)和百分比(%)、计数资料的比较采用χ2检验,计量资料比较采用方差分析或独立样本t检验,采用多元线性回归分析进一步分析精神行为症状严重程度在AD 与MCI 患者间的差异,检验水准为α=0.05。
2 结果
2.1 各组一般情况比较
本研究纳入AD 患者71例,MCI 患者31例,正常对照组70例。各组平均年龄比较,AD组 >正常对照组(P< 0.05),而其它组之间差异无统计学意义(P> 0.05)。各组性别、教育年限比较,差异无统计学意义(P> 0.05);AD组患者MoCA 总分低于MCI组(P< 0.05),MCI组低于正常对照组(P< 0.05),见表1。
表1 各组一般情况比较[( )/n(%)]Tab.1 Comparison of general conditions of each group [()/n(%)]

表1 各组一般情况比较[( )/n(%)]Tab.1 Comparison of general conditions of each group [()/n(%)]
与MCI组比较,△P < 0.05;与正常组比较,▲P < 0.05;与AD组比较,#P < 0.05;*P < 0.05。
2.2 各组精神行为症状发生率比较
各项精神行为症状发生率在3组间总体比较差异有统计学意义(P< 0.05)。进一步两两比较,AD组抑郁、焦虑、淡漠、易激惹、食欲/进食障碍发生率与MCI组比较,差异无统计学意义(P>0.05),而MCI组高于正常对照组(P< 0.05)。AD组欣快、脱抑制、睡眠/夜间行为障碍发生率与MCI组比较,差异无统计学意义(P> 0.05),且MCI组与正常对照组比较,差异无统计学意义(P>0.05)。AD组妄想、幻觉、激越/攻击、异常运动行为发生率高于MCI组(P< 0.05),见表2。

表2 各组BPSD 频率比较[n(%)]Tab.2 Comparison of BPSD frequency in each group [n(%)]
2.3 各组精神行为症状严重程度比较
AD组焦虑、抑郁严重程度与MCI组相比,差异无统计学意义(P> 0.05),而MCI组高于正常对照组(P< 0.05)。NPI 总分及其余症状严重程度AD组高于MCI组(P< 0.05),且除NPI 总分、淡漠、易激惹严重程度MCI组高于正常对照组外(P< 0.05),其余症状严重程度MCI组与正常对照比较,差异无统计学意义(P> 0.05),见表3。
表3 各组BPSD 各项得分比较[(),分]Tab.3 Comparison of various BPSD scores in each group[(),points]

表3 各组BPSD 各项得分比较[(),分]Tab.3 Comparison of various BPSD scores in each group[(),points]
PP1:AD与MCI组比较;P2:MCI与正常对照组比较;P3:AD与正常对照组比较;*P < 0.05。
2.4 AD 与MCI 患者BPSD 各项得分多元线性回归分析
经多元线性回归分析控制年龄、病程后结果显示:AD组NPI 总分、妄想、幻觉等症状严重程度高于MCI组(P< 0.05),而AD 与MCI组在抑郁、焦虑、易激惹、欣快、食欲/进食障碍严重程度比较,差异无统计学意义(P> 0.05),见表4。
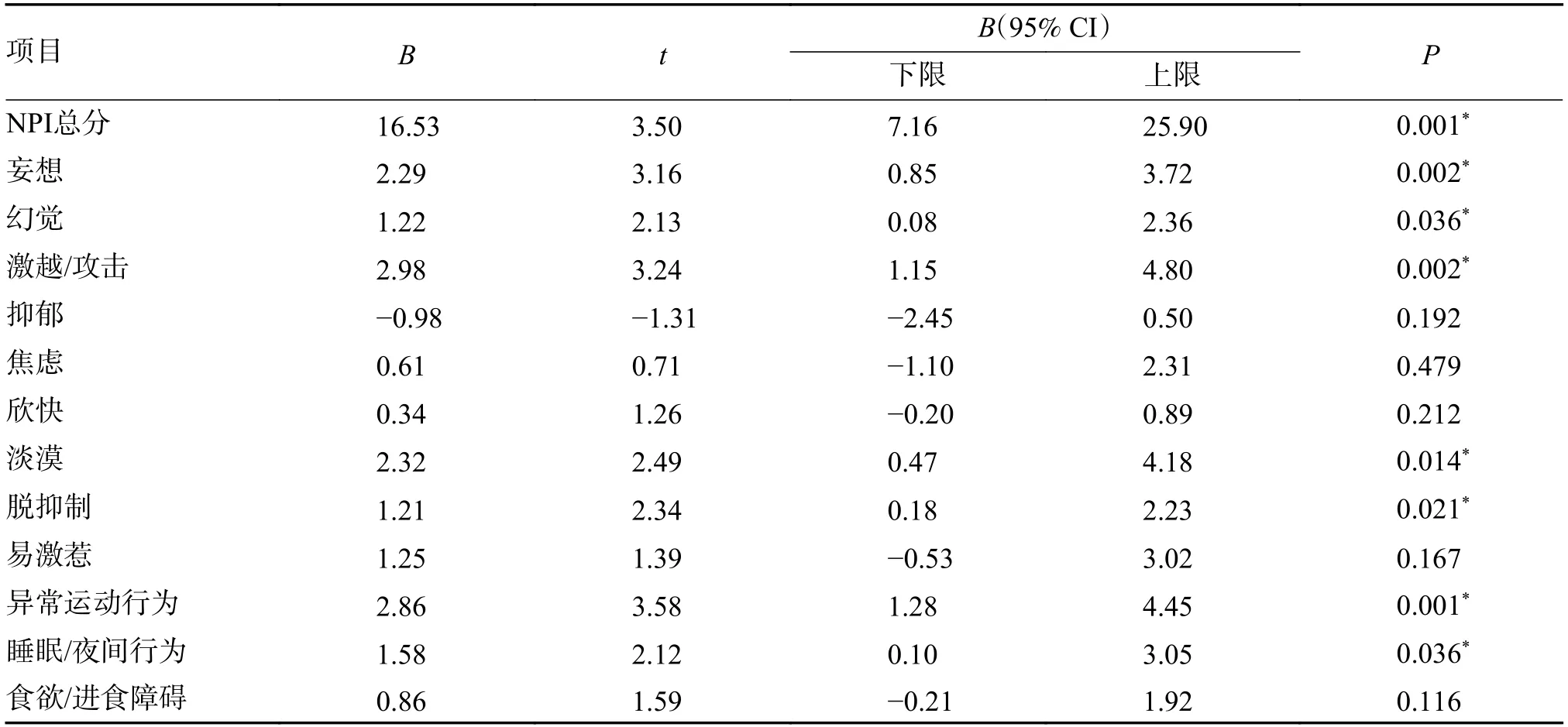
表4 AD 与MCI 患者BPSD 各项得分比较(控制年龄、病程后)(n=102)Tab.4 Comparison of BPSD scores between AD and MCI patients(control age and disease course)(n=102)
3 讨论
精神行为症状在AD 及MCI 患者中均有发生,约90%的AD 患者都伴有至少一项精神行为症状,不同程度的痴呆所表现出的BPSD 有所差异,MCI 患者的BPSD 发生率约为35%~85%,抑郁、淡漠等症状较为常见[8-9]。
本研究中抑郁、焦虑、淡漠、易激惹是AD与MCI 中发生率高的症状,发生率在AD组分别为63.4%、52.1%、62%、66.2%,在MCI组分别为71%、38.7%、45.2%、54.8%,在正常对照组中的发生率明显低于AD 及MCI组(P< 0.05);这和以往的研究结果类似,在MCI 患者中抑郁、淡漠、易激惹等情感性症状发生率较高[10]。有研究显示这些症状与认知损害相关,如抑郁损害记忆力、执行功能,这种损害在MCI 中尤为明显[11];焦虑与认知损害相关,当焦虑与Aβ 的沉积同时存在时,认知损害的风险显著增加[12];淡漠与患者整体认知功能的衰退的联系密切,其严重程度随着认知功能下降而加重[13],有淡漠症状的MCI患者进展为痴呆的风险较高[14];易激惹对于MCI患者认知损害的影响与淡漠相似,伴有易激惹的患者转化为AD 的风险更高[15]。本研究中这些症状的发生率、严重程度在AD 与MCI2组间差异无统计学意义(P> 0.05);提示这些症状在MCI 患者中发生率及严重程度高,与AD 患者无差异;而这些症状都会造成认知功能损害,被认为是AD的早期迹象[16],MCI 处于正常衰老到AD 的认知变化的过渡状态,这些症状可能增加向痴呆转化的风险。
虽然在本研究中这些对认知损害有重要作用的情感症状在AD 与MCI 患者中不存在差异。但就BPSD 总体而言,AD组严重程度高于MCI组(P< 0.05),在单个BPSD 方面,AD组的多数症状发生率及严重程度高于MCI组(P< 0.05),尤其是幻觉、妄想这一类精神病性症状,AD 患者更严重,这与以往的研究结果一致,可能与患者认知功能越差,精神行为症状越重有关[4]。
综上所述,本研究焦虑、抑郁、淡漠等情感性症状的发生率高、严重程度MCI 与AD 患者无差异,而以往的研究表明这些症状损害患者认知,伴随着这些症状的MCI 患者需要高度重视、及时干预。AD 患者总体BPSD 严重程度高于MCI组,与认知损害相关,对BPSD 及早干预从而减轻对认知的损害非常重要。本研究的样本量较小,且为横断面的研究,MCI 患者转换为AD 的转化率如何,需要进一步扩大样本,并通过长期随访来研究。
