早期高压氧联合婴儿抚触辅助干预新生儿缺血缺氧性脑病的疗效
2022-10-02林瑞凤蔡玉伟郑碧兰
林瑞凤 蔡玉伟 郑碧兰
(莆田学院附属医院儿科,福建 莆田 351100)
新生儿缺血缺氧性脑病是由于围生期缺氧引起的引起酸中毒或高碳酸血症,会造成不可逆的缺血缺氧性脑损伤,病情进展迅速,且病情复杂多变,是导致新生儿致残、致死的重要原因。在发病后患儿常常出现瘫痪、智力低下、发育迟缓等后遗症,给患儿及家庭带来极大负担和痛苦,成为世界范围内临床医师关注的神经系统疾病之一[1-3]。相关研究现实,每年约有30万患儿因缺氧缺血性脑病而遗留下永久性脑损伤,早期诊断和干预是改善缺氧缺血性脑病预后的关键[4]。目前,缺氧缺血性脑病尚无特效干预方法,干预方法也尚未形成统一标准。临床多采用对症与维持干预,不同干预方法临床疗效不尽相同,故探寻缺血缺氧性脑病安全高效的干预方案是广大新生儿科医师关注的焦点。新生儿缺血缺氧性脑病发生的危险因素众多,采用单一干预方法往往无法达到预期的临床疗效,联合方案成为缺氧缺血性脑病优化选择。高压氧是干预缺氧缺血性脑病的一种重要辅助方法,能够快速增加脑组织氧分压,提高血液携氧能力,降低因脑细胞能量供应不足而导致脑细胞死亡数量,延缓疾病进展[5-7]。抚触是一种采用抚摸的形式达到对皮肤和感官的持续刺激,进而促进患儿神经系统生长发育,减轻神经功能损伤[8-10]。本研究旨在探讨早期高压氧联合婴儿抚触辅助干预新生儿缺血缺氧性脑病的疗效,现报道如下。
1 资料与方法
1.1 一般资料 选择2019年1月至2020年1月在本院干预的120例新生儿缺血缺氧性脑病患儿,按干预方法的不同分为对照组和观察组,每组60例。对照组中男22例,女38例;胎龄为(34.84±2.30)周;病情严重程度:中度48例、重度12例;体质量2.6~4.6 kg,平均体质量为(4.48±0.86)kg。观察组中男20例,女40例;胎龄为(34.90±2.25)周;病情严重程度:中度50例、重度10例;体质量2.6~4.6 kg,平均体质量为(4.50±0.85)kg。两组患儿一般资料差异无统计学意义,P>0.05,具有可比性。患者的临床资料完整,在知情同意书上签字,所有调查对象的临床资料递交伦理委员会审核并获得批准。
1.2 纳入与排除标准
1.2.1 纳入标准 符合缺血缺氧性脑病诊断标准;均在本院出生、确诊后即刻入院;患儿监护人依从性较好,能够配合研究方案进行干预。
1.2.2 排除标准 生命体征不稳患儿;呼吸衰竭的患儿;存在遗传智力障碍者。
1.3 方法 两组患儿均进行常规药物干预及常规护理干预,包括密切观察病情变化情况,指导合理用药及饮食等。对照组再给予高压氧干预,干预前先进行高压氧健康宣教,减轻患儿监护人紧张情绪,严格按照高压氧干预操作流程进行操作,进行高压氧舱清洁、消毒;干预前1 h更换新的衣物及尿布,避免发生静电;调节好高压氧舱温度和湿度,将高压氧干预压力设为0.18 MPa;在患儿入舱后取右侧卧位,每次30 min,加压减压时间均为15 min;干预结束后补充充足水分,更换尿布和衣物,每日1次,10 d为1个疗程,间隔10 d进入下个疗程,根据病情严重程度干预3~5个疗程。观察组给予高压氧联合婴儿抚触辅助干预,高压氧干预方法同对照组,婴儿抚触干预时将新生儿取仰卧位,自上而下依次对头、胸、腹肌、四肢进行抚触,最后将体位改变为俯卧位,抚摸背部,操作时应先剪短指甲并用润肤油温暖双手再操作,由轻度力度逐渐增加到中度力度,每次15 min,每日2次,10 d为1个疗程,干预时间直至高压氧治疗结束。
1.4 观察指标 记录两组临床表现恢复时间,包括意识恢复、肌张力恢复、反射恢复、脑水肿消退时间。分别于干预前及干预2个月进行新生儿行为神经测定(Neonatal Behavioral Neurological Assessment,NBNA)评分,满分为40分,分数越高表示神经功能情况越好。采用婴幼儿发育量表中的精神运动发育指数(psychomotor development index,PDI)和智力发育指数(mental development index,MDI)分别评价患儿整体运动及智力水平。干预结束时评价两组临床疗效,治疗结束时临床症状完全消失为显效,治疗结束时患儿临床症状改善为有效,治疗结束时患儿临床症状仍不消失为无效,总有效率=(显效+有效)例数/总例数。所有患儿均随访2年,统计两组患儿随访结束时身高、体质量变化情况及神经系统后遗症发生率。
1.5 统计学分析 采用SPSS 20.0统计分析软件,计数资料采用[n(%)]表示,组间比较行χ2检验;计量资料采用()表示,组间比较行t检验;P<0.05为差异有统计学意义。
2 结果
2.1 两组患儿临床表现恢复时间比较 观察组和对照组意识恢复时间、肌张力恢复时间、反射恢复时间、脑水肿消退时间比较,差异有统计学意义,P<0.05。见表1。
表1 两组患儿临床表现恢复时间比较(d,)
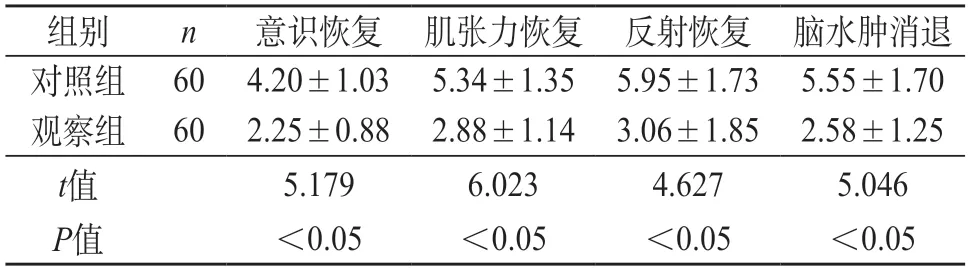
表1 两组患儿临床表现恢复时间比较(d,)
2.2 两组患儿干预前后NBNA、PDI、MDI评分比较 观察组治疗后NBNA、PDI、MDI评分明显高于治疗前及对照组治疗后,P<0.05。见表2。
表2 两组患儿干预前后NBNA、PDI、MDI评分比较(分,)
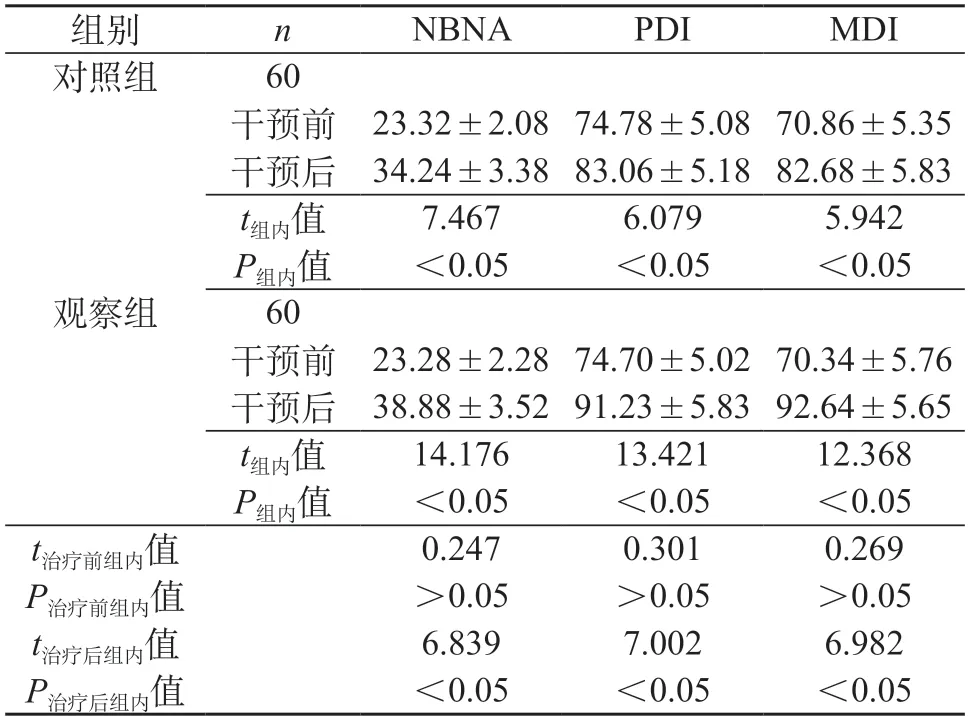
表2 两组患儿干预前后NBNA、PDI、MDI评分比较(分,)
2.3 两组患儿临床疗效比较 观察组临床总有效率明显高于对照组,P<0.05。见表3。
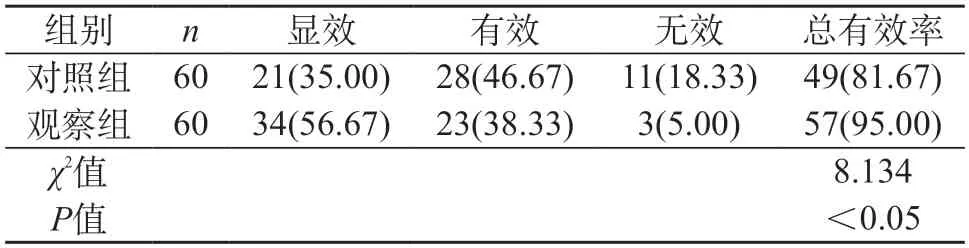
表3 两组患儿临床疗效比较[n(%)]
2.4 两组患儿随访期间身高、体质量比较 观察组患儿随访结束时身高、体质量明显高于对照组,P<0.05。见表4。
表4 两组患儿随访期间身高、体质量比较()
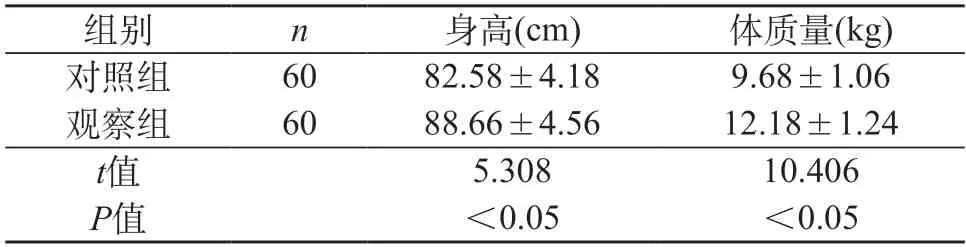
表4 两组患儿随访期间身高、体质量比较()
2.5 两组患儿随访期间神经系统后遗症发生率比较 观察组患儿出现1例智力低下,对照组出现智力低下4例、脑瘫1例、运动发育迟缓3例,神经系统后遗症发生率分别为1.67%和13.33%,差异有统计学意义,P<0.05。
3 讨论
新生儿缺血缺氧性脑病是导致新生儿致死和致残的重要原因,轻度患儿多具有良好预后,而中重度患儿可能存在后遗症,对新生儿生活质量造成极大的影响。目前,新生儿缺血缺氧性脑病主要采取对症与维持治疗,从而遏制疾病进展,降低并发症发生率,改善临床预后。新生儿缺血缺氧性脑病是由于脑组织有氧代谢受阻,使机体脑内葡萄糖无氧酵解增加,介导神经元大量钙离子内流,诱发“瀑布”炎性介质反应,从而诱导神经元凋亡,导致脑组织损伤[11-13]。高压氧能够快速增加缺氧脑组织中氧储备量,增加血液的携氧能力,进而能够阻断缺氧所致的脑细胞凋亡[14-15]。抚触通过皮肤感受器的良好刺激进而促进激素分泌,使神经细胞与触觉刺激发生联动,兴奋中枢感受点,促进大脑智力的发育,加快受损的脑功能恢复,另外通过抚触能够稳定患儿情绪,减轻患儿恐惧感,增强安全感;还可促进全身血液循环,提高脑组织血氧供应量,改善脑组织代谢,促进损伤的神经中枢系统修复;另外,通过抚触能够促进胃液释放,增加胃肠道蠕动,改善患儿食欲,加快患儿对食物的消化和吸收,从而促进身高、体质量的增长。因而,高压氧联合婴儿抚触能够相互协同起效,有助于增加血液的携氧能力,提高脑组织血氧供应量,对神经系统和运动系统的发育和康复具有确切效果[16-17]。本研究结果显示,观察组意识恢复、肌张力恢复、反射恢复、脑水肿消退时间明显短于对照组,表明早期高压氧联合婴儿抚触辅助干预新生儿缺血缺氧性脑病具有良好治疗作用。
NBNA是评估新生儿行为能力的重要量表,是一种全面、简单、省时的评价方法,有助于早期诊断脑损伤引起的新生儿行为神经异常,便于早期干预,减少脑损伤后遗症的发生率,当NBNA<35分则提示新生儿行为神经可能有问题[18]。PDI、MDI评分是评估婴幼儿整体运动及智力水平的常用指标,对评价缺血缺氧性脑病治疗效果具有重要参考价值[19-20]。本研究结果显示,观察组治疗后NBNA、PDI、MDI评分明显高于治疗前及对照组治疗后,表明早期高压氧联合婴儿抚触辅助干预新生儿缺血缺氧性脑病能够减轻脑损伤所引起患儿智力心理发育障碍,改善患儿智力发育及心理运动发育。本研究结果显示,观察组患儿随访结束时身高、体质量明显高于对照组,表明婴儿抚触辅助干预新生儿缺血缺氧性脑病能够促进身高、体质量增长。究其原因主要是由于抚触干预能够促进胃液释放,增加胃肠道蠕动,改善患儿食欲,加快患儿对食物的消化和吸收,从而促进身高、体质量的增长。新生儿缺血缺氧性脑病病情进展迅速,如未及时干预往往会出现神经系统后遗症。本研究结果显示,观察组神经系统后遗症发生率明显低于对照组,表明早期高压氧联合婴儿抚触辅助干预新生儿缺血缺氧性脑病能够降低神经系统后遗症发生率,改善患儿预后,提示高压氧、抚触能够协同增加脑血流量及脑组织血氧供应量,进而促进大脑功能恢复,提高神经修复能力。
综上所述,早期高压氧联合婴儿抚触辅助干预新生儿缺血缺氧性脑病疗效确切,有助于加快意识、肌张力、反射恢复,促进脑水肿消退,有效提高临床疗效,改善患儿预后。
