腹腔镜联合胆道镜治疗肝外胆道结石的临床有效性
2022-10-02王云飞
王云飞
(福州市长乐区医院普外科,福建 长乐 350200)
肝外胆道结石是临床常见的肝胆管结石,在中老年人群中有较高的发病率。近年来,受生活饮食习惯变化的影响,该病的患者例数不断增多[1]。值得注意的是,肝外胆道结石患者大多病情复杂,部分患者可能合并肝胆狭窄等问题,因此治疗难度往往较大[2]。对于肝外胆道结石,既往临床多采取胆总管切开取石术和胆囊切除术进行治疗,虽然这些手术方法可以取得显著的疗效,但同时具有的创伤性也会给患者的术后康复带来不良影响[3]。随着内镜技术的不断发展,腹腔镜、胆道镜等内镜技术逐渐被应用于临床,肝外胆道结石的治疗方法也得到了扩充。腹腔镜+胆道镜联合手术逐渐成为现阶段临床治疗肝外胆道结石的主要手术方法之一。其与传统开放性手术相比,腹腔镜+胆道镜联合手术不仅疗效显著,安全性更是优于传统开放性手术,因此受到广大医患的青睐[4]。本研究回顾研究2021年4月至2022年4月因肝外胆道结石在本院接受手术治疗的60例患者的基本资料,试评价腹腔镜+胆道镜联合手术的应用效果和安全性。
1 资料与方法
1.1 一般资料 回顾研究2021年4月至2022年4月因肝外胆道结石在本院接受手术治疗的60例患者的基本资料,剔除胆管一期缝合者,将将采取传统开放性手术的28例患者设为对照组,将采取胆道镜+腹腔镜手术的32例患者设为研究组。对照组:男性共计10例,女性共计18例;年龄31~73岁,平均(52.86±12.45)岁;结石位置:胆总管下段共计19例,胆总管上段共计9例;结石直径6~26 mm,平均(16.38±4.82)mm。研究组:男性共计11例,女性共计21例;年龄32~72岁,平均(52.74±12.57)岁;结石位置:胆总管下段共计20例,胆总管上段共计12例;结石直径7~25 mm,平均(16.45±4.76)mm。录入两组患者的以上基本参数到统计学软件中分析计算,P>0.05,提示差异无统计学意义,两组之间可对比。纳入标准:与《胆道镜在肝胆管结石病诊断与治疗中的应用专家共识(2019版)》[5]中肝外胆道结石的诊断标准相符,且经胆道镜检查、影像学检查、手术探查等方法确诊;无胆道镜、腹腔镜手术禁忌证,无开腹手术禁忌证;对麻醉药物无过敏史;身体耐受性良好;未接受过其他治疗;患者对研究内容知情,且本研究经医院伦理委员会批准。排除标准:心、肺、脾、肝、肾、脑等脏器功能异常;罹患有其他结石或肝胆疾病;基本资料有缺漏;处于妊娠期、哺乳期;既往有腹部手术史;因精神疾病、认知功能异常、依从性差、交流障碍等原因无法配合完成研究。
1.2 方法 对照组选择的手术方法为传统开放性手术:患者取平卧位,给予全身麻醉及气管插管处理,常规行胆囊切除+胆总管切开缺石+胆道镜联合手术,并留置T管引流+文氏孔引流。术后7 d,夹闭T管,术后3周,行T管造影,若未发现结石残留则将T管拔除。术后使用抗生素预防感染。研究组选择的手术方法为胆道镜+腹腔镜联合手术:患者取平卧体位,给予全身麻醉及气管插管处理。采取四孔法:在脐孔处建立第1个孔——观察孔,将腹腔镜和套筒置入其中,以便对腹腔情况进行探查;在右肋缘下腋前线处建立第2个孔——操作孔1,将套筒置入其中,以便将腹腔引流管置入;在右肋缘下锁骨中线处建立第3个孔——操作孔2,将T形引流管置入;在剑突下1 cm处建立第4个孔——操作孔3,将手术器械置入其中,进行切开等操作。常规行胆囊切除+胆总管切开缺石+胆道镜联合手术,并留置T管引流+文氏孔引流。术后应用抗生素预防感染,同时予以补液以预防水电解质紊乱。术后7 d,夹闭T管,术后1.5个月,行T管造影,若未发现结石残留则将T管拔除。
1.3 观察指标 对比两组的手术时间、术后胃肠功能恢复时间、住院时间、手术失血量、并发症发生率、结石清除率。
1.4 统计学分析 使用统计学软件SPSS 21.0处理研究中的所有数据,计量资料采用()表示,组间比较行t检验;计数资料采用[n(%)]表示,组间比较行χ2检验;P<0.05表示差异有统计学意义。
2 结果
2.1 手术时间、术后胃肠功能恢复时间、住院时间、手术失血量 与对照组相比,研究组的术后胃肠功能恢复时间、住院时间明显缩短,手术失血量明显减少,提示差异有统计学意义(P<0.05);研究组的手术时间与对照组较为接近,提示差异无统计学意义(P>0.05)。见表1。
表1 两组手术时间、术后胃肠功能恢复时间、住院时间、手术失血量对比()
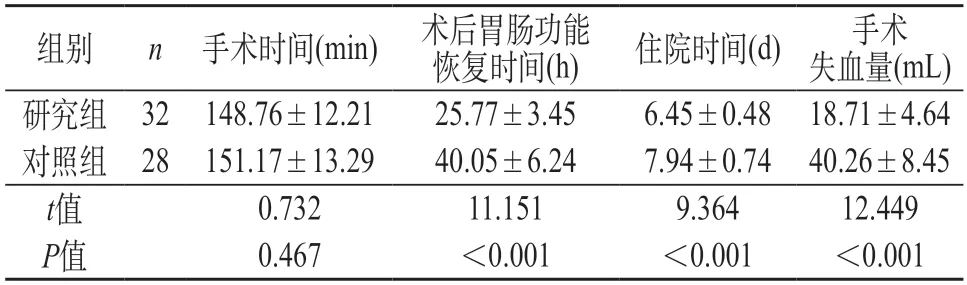
表1 两组手术时间、术后胃肠功能恢复时间、住院时间、手术失血量对比()
2.2 并发症、结石清除率 与对照组相比,研究组的并发症发生率相对较低(6.25%vs.32.14%),提示差异有统计学意义(P<0.05)。研究组、对照组结石清除率相近(93.75%vs.96.43%),提示差异无统计学意义(P>0.05)。见表2。
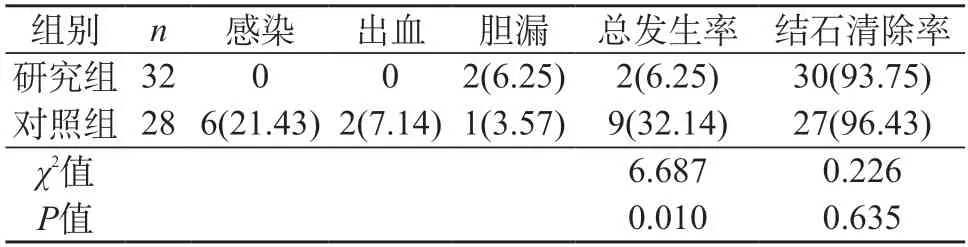
表2 两组并发症发生情况、结石清除率对比[n(%)]
3 讨论
肝外胆道结石是肝胆外科的代表性疾病,此病能够给患者带来严重影响,临床需要及时给予治疗,有效解除不良症状,才能使患者恢复健康[6]。手术是临床治疗肝外胆道结石的主要方法。目前,临床有许多手术方法可用于治疗该病,如内镜逆行性胰胆管造影+腹腔镜胆囊切除术、开腹胆囊切除术+胆总管切开取石术等。开腹胆囊切除术+胆总管切开取石术属于传统手术方法,术中需要取较大的切口,获得足够的术野,这种手术方法虽然疗效十分显著,但会给患者造成较大的创伤,患者术中大量失血,术后身体状况较大,且术中腹腔长时间显露,不仅容易因为热量流失而引发低体温并发症,发生感染的风险也会更高[7-9];且该手术方法所取切口较大,深及皮下多个肌层,越来越多患者腔镜手术意愿高,对腹部较大瘢痕难以接受[10];此外,因为造成创伤较大,术后患者需要长时间卧床,疼痛严重,也会给患者的生活质量带来严重影响[11-12]。与开腹胆囊切除术+胆总管切开取石术相比,腹腔镜+胆道镜取石术不仅疗效显著,安全性也同样可靠,其中的腹腔镜手术更是临床医治肝外胆道结石的金标准手术方法。首先,该手术方法不必取较大的切口,对各肌层造成的损伤较小,不易留下明显的瘢痕,因此受到女性患者的青睐[12-13];其次,该手术方法可以保证腹腔环境的相对封闭,术中可以避免热量大量流失和腹腔脏器与外界的接触,因此发生低体温相关并发症的风险相对较低[14-15];此外,该手术方法术中失血量少、术后不必长时间引流,有利于患者的术后尽快恢复[16-17]。然而,开腹胆囊切除术+胆总管切开取石术和腹腔镜+胆道镜取石术的手术时间较为相近,这是因为腹腔镜+胆道镜取石术的视野比开腹手术狭窄,术中医师面临更加繁琐的手术流程,需要更加谨慎的操作,因此耗时较长[18]。总的来说,腹腔镜+胆道镜取石术对比开腹胆囊切除术+胆总管切开取石术而言有一定的优势,且优势大于劣势。
本研究结果显示,研究组的术后胃肠功能恢复时间、住院时间更短,手术失血量更少,并发症发生率更低(P<0.05),说明腹腔镜+胆道镜联合手术的显著安全性;两组结石清除率相近(P>0.05),说明腹腔镜+胆道镜联合手术不逊于开腹手术的显著有效性。纵观并发症发生情况,研究组有2例患者发生胆漏,发生时间在术后2、4 d,为其保留腹腔引流管及T管,2周后腹腔引流管漏出的胆汁消失,检查CT后逐步退管拔除,而导致腹腔镜下胆总管缝合术后易发生胆漏的原因,主要是技术熟练度等原因,术后胆漏的发生风险稍高,但因有T管及腹腔引流管,术后大多可自行愈合。在结石清除率方面,两组相近且对照组稍高于研究组,原因是开腹胆囊切除术+胆总管切开取石术直接开腹,可以获得清晰的手术视野,因此可将结石彻底的清除,而研究组受限于胆道镜和腹腔镜的视野范围,虽然也能获得较为清晰的视野,但当结石若嵌顿在较为特殊的位置时,则易处理不彻底;且腹腔镜+胆道镜联合手术通过冲洗促进结石排出,若结石被冲洗到特殊位置,有可能导致结石残留。本文中研究组2例结石清除失败,其中1例是因为结石嵌顿于Oddi括约肌开口,另外1例则可能是结石被胆道镜冲洗到胆总管上段,导致结石残留,对此可通过内镜下括约肌切开术+腹腔镜胆囊切除、熟练腔镜下胆道镜等操作纠正。对比刘永合[19]报道中联合组8.33%的并发症率,李强赢[20]报道中观察组的住院时间短于对照组、失血量少于对照组(P<0.05),均与本文研究组相关指标数值相近或趋势一致,可见本研究的真实可靠。
综上所述,腹腔镜+胆道镜联合手术对肝外胆道结石有显著疗效和安全性,但在开腹手术后患者易发生胆漏和结石残留等问题,且手术时间长无明显优势,临床应根据病例情况选择适合的手术方式。相信随着手术技巧的不断进步,腹腔镜+胆道镜联合手术将有更好的应用前景。
