短轴追踪扫查法在肛瘘经体表超声检查中的诊断价值
2022-10-01任秀昀何羲凝赵媛媛吴盛正
陈 梅,任秀昀,何羲凝,赵媛媛,吴盛正,
经直肠腔内超声检查和盆部MRI是肛瘘的一线检查手段,具有敏感性高的优点,但国内多个基层单位不具备相关检查条件。经体表超声检查效果较好,患者接纳程度高,设备较为普及,适用于不同级别的医疗机构,成为肛瘘最常用的超声检查方法。目前,超声探头经体表后沿主瘘管的长轴进行连续性追踪扫查是常用的扫查方式,但由于肛门周围体表形态不规则,且肛管周围括约肌的走向与声束的夹角小,长轴追踪扫查时宽大的超声探头经常难以显示内口以及邻近肛管处的病变。本研究探讨短轴追踪扫查法在肛瘘经体表超声检查中的诊断价值,旨在为临床提供借鉴。
1 资料与方法
1.1 临床资料 回顾性分析2019-10至2021-10在解放军总医院海南医院超声诊断科进行超声检查的617例肛瘘患者的相关资料。纳入标准:(1)年龄>18岁,均经体表超声检查,包括联合经瘘管超声造影;(2)多角度多切面综合扫查,均包括独立的长轴追踪扫查和独立的短轴追踪扫查;(3)经手术证实为炎性肛瘘;(4)能够配合完成相关检查。排除标准:(1)肛管直肠肿瘤、外伤等原因所致的非单纯炎性瘘管;(2)以脓肿为主、瘘管不明显的肛瘘;(3)超声诊断与手术时间间隔大于1周。
1.2 主要仪器设备 彩色多普勒超声诊断仪(美国通用公司,GE LOGIQ E9),配备ML6-15D线阵探头(频率6~15 MHz)和C1-6D凸阵探头(频率1~6 MHz)。Philips EPIQ7彩色多普勒超声诊断仪(荷兰飞利浦公司),配备L12-5线阵探头(频率5~12 MHz)和C5-1凸阵探头(频率1~5 MHz)。经瘘管超声造影的造影剂采用3%过氧化氢溶液(广东恒健制药有限公司)或声诺维(上海博莱科信谊药业有限责任公司)。超声造影管采用ES-04301型单腔中心静脉导管(美国艾诺箭牌公司),外径16 G,长20 cm。
1.3 方法
1.3.1 常规超声检查 患者取左侧卧位或胸膝卧位,必要时取截石位。通过问诊、视诊、触诊等方式确定可疑肛瘘的位置,行常规超声检查。扫查方法包括以下三种:(1)长轴追踪:探头与主瘘管长轴平行,图像上始终保持瘘管长轴的全部或大部分可见,并由外周向肛管直肠方向连续性扫查,直至内口方向;(2)短轴追踪:探头与主瘘管长轴垂直,将瘘管的短轴置于图像中部连续性扫查至内口(图1),邻近肛管直肠壁时侧动探头,适当加压使声束与瘘管之间的夹角尽可能接近垂直。(3)长轴与短轴综合扫查:以肛门口为中心,360°放射状扫查避免遗漏病灶。根据病变位置的深浅灵活选用高频或低频探头,长轴检查和短轴检查的先后顺序随机以满足实际诊断需要为准。

1.3.2 经瘘管超声造影 对常规灰阶超声难以明确诊断的复杂病变者均签署知情同意书。造影前对瘘管外口或拟置管处清洁,置入中心静脉导管,造影时经导管内注射造影剂,沿主瘘管的长轴或短轴连续追踪观察瘘管内微泡的显影及走行方向,寻找内口、分支和(或)脓腔。声诺维作为造影剂时,先配制5.0 ml微泡混悬液,按1∶100的体积比用0.9%氯化钠溶液稀释,脉冲式推注入瘘管,采用谐波超声造影模式及基波/谐波融合模式进行超声检查;使用过氧化氢溶液作为造影剂时,将1~2 ml液体一次性推注入瘘管后行常规超声检查。
1.4 观察指标 以手术结果为“金标准”,比较长轴、短轴追踪扫查对肛瘘内口、主瘘管及支瘘管的诊断价值。重点观察主瘘管和支瘘管的走行、数量,以及内口的位置、数量,方位以体位和时钟定位法表示。由于脓腔难以在形态上区分长轴和短轴,本研究中未作为考察指标。

2 结 果
2.1 患者一般情况 共纳入75例,年龄18~69岁,平均(34.75±10.27)岁,男62例,女13例。包含33例常规超声联合经瘘管超声造影。75例经手术累计发现93个内口,93条主瘘管。其中34例有1条或多条支瘘管,共45条。33例常规超声联合超声造影手术累计发现42个内口,42条主瘘管,其中21例有1条或多条支瘘管,共28条。
2.2 经体表超声表现 常规超声检查时,主瘘管和支瘘管的长轴呈管道状低回声结构,走行平直或迂曲,短轴则呈圆形、椭圆形或不规则形状,边界清晰或不清晰。内口的长轴表现为直肠肛管壁带状等回声上的低回声缺损,形态规则或不规则(图2A),开口处由主瘘管延续而来,可呈出芽样、喇叭口样表现,内口的短轴呈圆形或椭圆形低回声结构,为直肠肛管壁片状皱襞上的局灶性缺损区域(图2B)。对主瘘管的数量和走行的诊断中,长轴追踪可以在同一个切面上直观显示直行或弯曲等不同形态(图2A),短轴追踪显示圆形、椭圆形低回声的瘘管横切面,当存在多条相邻瘘管时可同时显示在一个切面上(图2C),连续性动态观察可鉴别主瘘管或支瘘管。经瘘管超声造影后,主瘘管和支瘘管内均可见造影剂灌注,与周围组织结构形成明显的对比,长轴或短轴追踪至内口位置时,可见造影剂弥散进入肛管直肠腔内。

A.长轴追踪显示内口(箭头)和主瘘管(星号);B.短轴追踪显示内口(箭头);C.短轴追踪可以在一个切面同时显示多条主瘘管的断面(箭头)
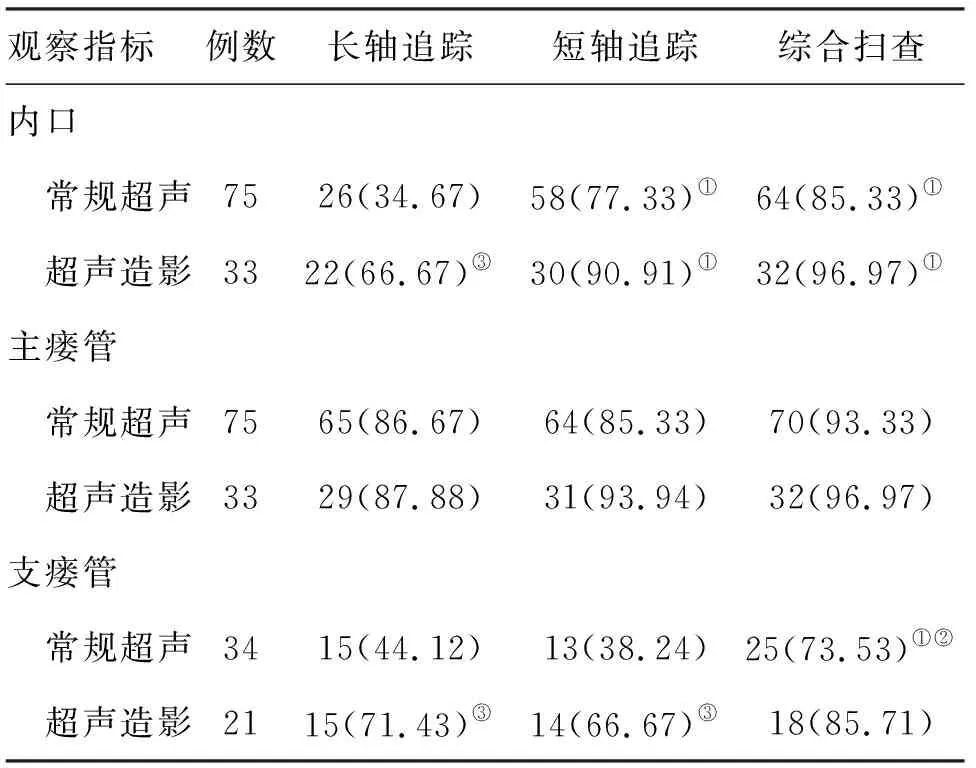
2.3 不同扫查方法的诊断准确率 (1)常规超声检查:短轴追踪与综合扫查对内口的诊断准确率均高于长轴追踪,差异有统计学意义(<0.05)。长轴、短轴追踪及综合扫查对主瘘管的诊断准确率差异无统计学意义。8例有多发主瘘管的患者中,长轴追踪准确诊断4例,短轴准确诊断7例,分别有4例和1例存在数量遗漏的情况。34例有支瘘管的患者中,长轴、短轴追踪的诊断准确率差异无统计学意义,综合扫查后准确率较前两者提高,差异有统计学意义(<0.05,表1)。(2)常规超声联合超声造影:短轴追踪与综合扫查对内口的诊断准确率均高于长轴追踪,差异有统计学意义(<0.05)。在主瘘管的诊断上,三者的准确率差异无统计学意义。在支瘘管的诊断上,长轴、短轴追踪的准确率差异无统计学意义,综合扫查后明显提高,差异有统计学意义(<0.05,表1)。(3)长轴追踪:采用常规超声联合超声造影对内口和支瘘管的诊断准确率均高于常规超声,在短轴追踪时对支瘘管的诊断准确率高于常规超声,差异有统计学意义(<0.05,表1)。其余指标差异均无统计学意义。
3 讨 论
肛瘘由内口、瘘管、外口三部分组成,也可含有分支、脓腔等结构。手术前全面了解病灶情况,有助于提高首次手术的一次性治愈率,减少复发和并发症。超声是肛瘘首选的术前影像学评估方法,包括经体表超声和腔内超声。腔内超声是一线诊断技术,但大部分基层单位主要依赖于经体表超声,大多数医师采用自肛瘘外口沿瘘道长轴进行追踪扫查,且仅限于做出定性诊断。对经体表超声检查方法学的临床报道较少,更多的关注热点集中在超声引导下的穿刺操作。本研究通过探讨短轴追踪扫查法在肛瘘经体表超声检查中的诊断价值,旨在为临床提供借鉴。
本研究结果发现,在常规超声在臀沟两侧检查过程中,短轴追踪时超声探头有一定的角度调整空间,通过侧动探头和适当加压可以比长轴更接近内口,声束与肛门内外括约肌和瘘管可形成一定的夹角,与长轴追踪相比更有利于超声显像,同时还能保持探头与体表的良好接触,可以较清晰地显示肛管壁的皱襞平面,获得内口的最大切面,使用高频超声可以显示内口圆形或椭圆形的完整形态、出芽样和喇叭口样等细节表现,明确内口与皱襞的位置关系。而长轴追踪时,由于声束方向和肛管壁近乎平行,难以有效反射内口的回声信号,容易出现接触不良、声衰减等现象,对内口的显示效果不如短轴。但在截石位6点和12点方向,短轴追踪扫查受制于体表结构和相对宽大的探头,接触不良现象常见,且调整角度存在很大困难,而长轴追踪扫查的侧动角度更大,效果更好。超声造影对于内口的定位有极为重要的作用,在常规超声显示不清晰的情况下,通过观察造影剂弥散入肛管直肠腔的位置,也能做出准确的定位诊断。主瘘管的诊断超声表现特征性强,扫查难度相对较低,尤其是长轴的管道状低回声结构识别度高、图像信息量大,因此不同扫查方法均能做出准确的判断。但当同时存在多条相邻主瘘管,或主瘘管与支瘘管走行相近时,长轴追踪可能会由于体表不规则或瘘管迂曲等原因,导致丢失或错误追踪目标,造成漏诊或误诊。而短轴追踪可以在一个超声切面上同时显示多个相邻瘘管的横断面,从而减少多条瘘管并存时的漏诊率;动态连续性短轴追踪扫查还可以观察多条瘘管之间是否存在交通,有助于鉴别主瘘管和支瘘管。本研究中虽然仅8例有多发主瘘管,样本量较少,但也在一定程度上证实了短轴追踪对多发瘘管有更高的诊断准确率和更低的漏诊率。
本研究通过对比长轴和短轴追踪扫查对肛瘘内口、主瘘管、支瘘管的诊断准确率可以发现,在内口的诊断上,无论常规超声检查还是联合超声造影,短轴追踪扫查方法的诊断准确率均明显高于长轴追踪,而长轴、短轴全面综合扫查后诊断准确率可以达96.97%,与腔内超声和MRI结果基本一致。对比常规超声与超声造影可以发现,超声造影可以提高长轴追踪扫查对内口和支瘘管的诊断准确率,也可以提高短轴追踪扫查对支瘘管的诊断准确率,原因在于造影剂(声诺维或双氧水)灌注部位与周围组织产生明显的声阻抗差,增加了内口、瘘管的对比分辨率,成像效果更好。
综上所述,在经体表途径进行肛瘘超声检查时,短轴追踪扫查在内口、主瘘管及支瘘管的诊断中均有重要价值,适合基层广泛应用。本研究尚存在一些不足之处,如入组的样本量相对较少,缺少高位复杂性肛瘘病例,且未对肛瘘的分型进行深入分析,尚需后续更大样本和更详细指标的进一步研究。
