小儿支气管肺炎病情严重程度影响因素分析
2022-09-30苑书华张海霞杨艳王静
苑书华,张海霞,杨艳,王静
(1.漯河市第二人民医院 a.小儿呼吸科;b.儿童重症监护室,河南 漯河 462000; 2.漯河市中心医院 儿科,河南 漯河 462000)
支气管肺炎是一种多见于婴幼儿的感染性疾病,由病原体入侵支气管引起,咳嗽、发热是其早期主要表现,随着病情持续发展,逐渐演变为重症肺炎,累及机体循环系统、呼吸系统神经系统等,威胁患儿生命安全[1]。目前经规范治疗后,轻症肺炎可以完全康复,但重症肺炎发病时间较长,病情易迁延加重,导致治疗效果较差,且复发率较高。相关报道显示,重症肺炎占支气管肺炎比例高达30%,是造成患儿死亡的重要原因[2]。有研究证实,不同程度肺炎患儿体内细胞因子水平差异有统计学意义[3]。因此,动态监测细胞因子水平有利于了解患儿病情严重程度,并助于掌握疾病发展趋势。目前我国临床对重症肺炎患儿细胞因子水平的影响研究有限。本研究对此展开调查,分析其影响因素,以期为制定个体化护理措施提供参考。
1 资料与方法
1.1 临床资料回顾性收集2019年1月至2021年10月漯河市第二人民医院收治的295例支气管肺炎患儿临床资料,其均符合支气管肺炎诊断标准[4],其中病情程度较轻者194例,纳入轻症组,病情程度较重者101例,纳入重症组。
1.2 选取标准
1.2.1重症肺炎诊断标准 符合以下3条标准即可确诊为重症肺炎:经液体复苏后仍需服用血管活性药物;需行机械通气;收缩压≤90 mmHg(1 mmHg=0.133 kPa);呼吸频率≥30 次·min-1;氧合指数≤205 mmHg;多肺叶浸润;血尿素氮≥7.14 mmol·L-1;存在意识障碍。
1.2.2纳入标准 符合上述重症肺炎诊断;首次发病;近2周内未服用糖皮质激素;年龄<10岁;符合支气管镜术治疗指征;资料完整。
1.2.3排除标准 支气管先天性畸形;合并其他感染性疾病;肝肾功能不全;吸入性肺炎;先天性肺发育不全;其他疾病导致的肺炎;胎龄<32周。
1.3 资料收集(1)收集基础资料:由医院专职调查人员指导患儿家属填写医院自制一般资料调查表,内容涉及性别、年龄、居住地、体质量指数(body mass index,BMI)、发病季节、病原体、分娩孕周、喂养方式、佝偻病、抗生素使用史、先天性心脏病史、抗生素使用史。(2)收集实验室指标:包括白介素-6(interleukin-6,IL-6)、IL-8、超敏C反应蛋白(high sensitivity C-reactive protein,hs-CRP)、红细胞沉淀率(erythrocyte precipitation rate,ESR)、25羟维生素D3[25 hydroxyvitamin D3,25-(OH)D3]、重组人胰岛素样生长因子-Ⅱ(recombinant human insulin-like growth factor-Ⅱ,IGF-Ⅱ)、CD25、羟丁酸脱氢酶(hydroxybutyrate dehydrogenase,α-HBDH)。
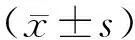
2 结果
2.1 单因素分析两组性别、年龄、居住地、BMI、发病季节、病原体、分娩孕周、喂养方式、佝偻病、抗生素使用史、血清IL-6水平、血清IL-8水平、血清IGF-Ⅱ水平比较,差异无统计学意义(P>0.05);重症组免疫缺陷、先天性心脏病史、血清hs-CRP水平、血清ESR、血清CD25水平、血清25-(OH)D3水平、血清α-HBDH水平与轻症组相比差异有统计学意义(P<0.05)。见表1。
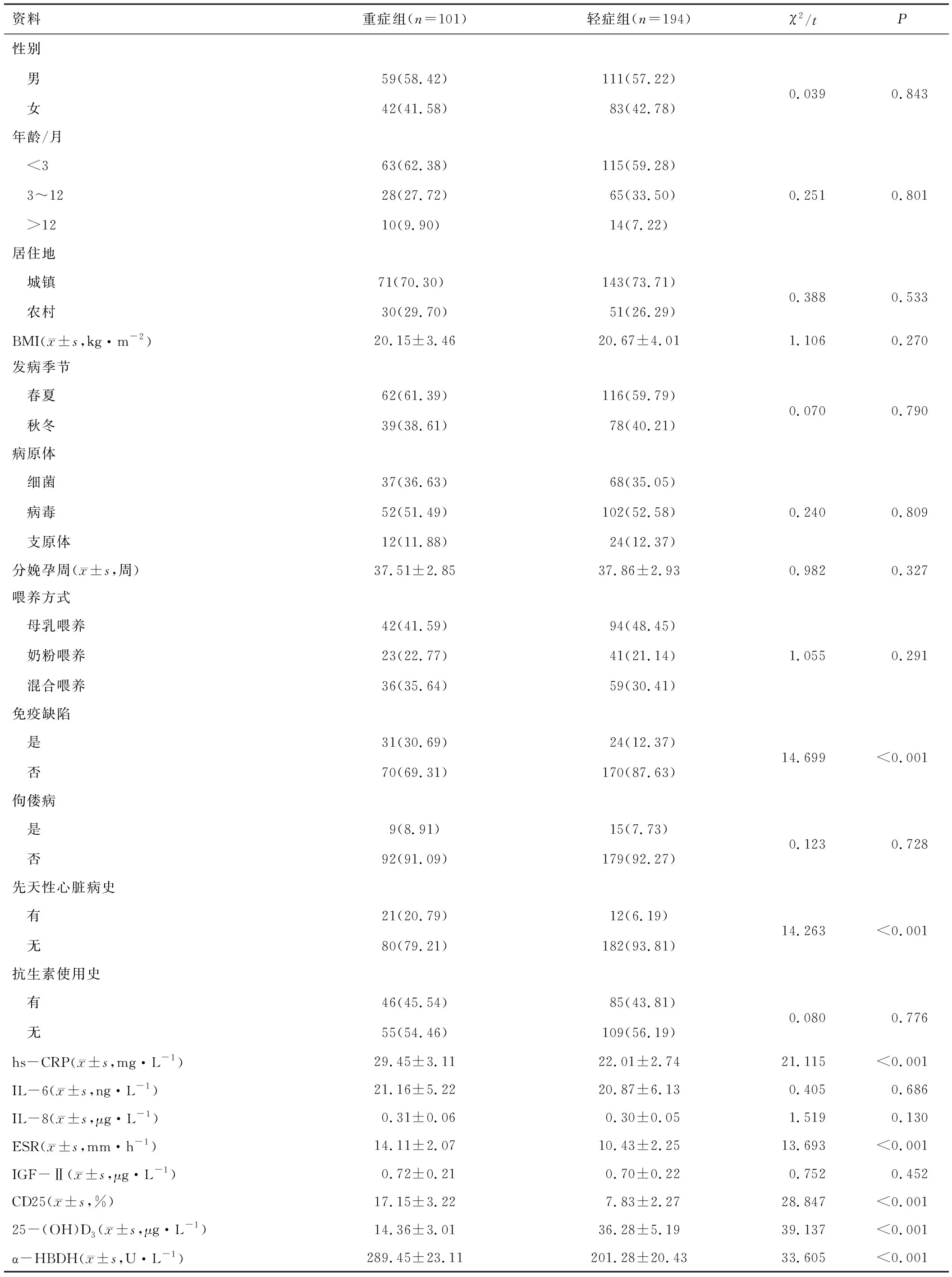
表1 单因素分析
2.2 多因素logistic回归分析以295例小儿支气管肺炎严重程度为因变量,将患儿免疫缺陷、先天性心脏病史、血清hs-CRP水平、血清ESR、血清CD25水平、血清25-(OH)D3水平、血清α-HBDH水平作为自变量,对自变量进行赋值(血清hs-CRP水平、血清ESR、血清CD25水平、血清25-(OH)D3水平、血清α-HBDH水平以295例的平均值为界:≤平均值=1,>平均值=2)。logistic回归分析显示,免疫缺陷、先天性心脏病史、血清hs-CRP水平(>24.56 mg·L-1)、血清ESR(>11.69 mm·h-1)、血清CD25水平(>11.02%)、血清25-(OH)D3水平(≤28.78 μg·L-1)、血清α-HBDH水平(>231.47 U·L-1)是小儿重症支气管肺炎的危险因素(P<0.05)。见表2。

表2 多因素logistic回归分析
3 讨论
婴幼儿机体体液和细胞免疫尚未成熟,加之肺泡发育不完善,呼吸道纤毛功能和分泌性较差,易患呼吸系统疾病且极易加重,因此,重症肺炎发生率较高。数据显示,我国每年因重症肺炎死亡患儿占<5岁儿童总死亡率的0.86%,防治形势严峻[5]。但随着医疗水平提升,重症肺炎患病率不降反升,且延误诊治现象频发,其主要原因为缺乏特异性标志物,成为当前研究关注焦点。因此,进一步明确导致肺炎加重的具体因素有助于制定相应防治措施,阻止病情发展。
logistic回归分析显示,免疫缺陷、先天性心脏病史、血清hs-CRP水平(>24.56 mg·L-1)、血清ESR(>11.69 mm·h-1)、血清CD25水平(>11.02%)、血清25-(OH)D3水平(≤28.78 μg·L-1)、血清α-HBDH水平(>231.47 U·L-1)是小儿重症支气管肺炎的危险因素。先天性心脏病心脏血流特征可加重肺部感染,损伤通气功能,加之患儿肺部组织炎症浸润,促进肺炎发展。研究证实,先天性心脏病易诱发肺炎[6]。有研究指出,免疫缺陷为继发感染主要死因[7]。患儿呼吸系统功能尚不完善,抵抗力较弱,支气管经病毒入侵后,黏膜水肿加重,阻塞气道,损伤呼吸道黏膜屏障,进而诱发“混合感染”,机体呈持续性感染和缺氧症状,进展为重症肺炎。因此,临床应重视且预防,并积极给予药物辅助治疗,减少病毒传播,改善患儿症状。炎症因子在促进肺炎病程进展及反映病情方面具有重要作用[8-9]。有研究指出,CD25与患儿肺炎支原体感染程度呈正相关,且随着病情加重水平会升高[10]。hs-CRP为心血管事件风险的检测因子,具有高敏感性,当机体出现炎症时,可迅速升高。ESR可反映机体炎症和感染程度。靳云洲等[11]研究指出,高达20%重症肺炎患儿伴有心肌损伤。肺炎发生后,支气管内气体交换面积减少,心肌细胞呈缺氧状态,酸性代谢产物持续损伤心肌细胞,导致心肌酶释放增加,继而显著增加患儿病死率,影响患儿预后。这提醒临床还需重点检测肺炎患儿心肌标志物水平,综合考虑有助于明确肺炎严重程度,及早给予相应干预措施,避免肺炎加重。患儿通过消耗25-(OH)D3可促进体内胰岛素表达,降低炎症因子活性,激活免疫细胞,以达到减轻气道感染效果。
综上,小儿支气管肺炎主要与免疫缺陷、先天性心脏病史、血清hs-CRP、ESR、CD25、25-(OH)D3、α-HBDH水平有关,需采取针对性护理措施,同时给予药物干预,以降低风险因素,利于病情康复。
