非增生性糖尿病视网膜病变患者黄斑厚度和多焦视网膜电图的改变及相关性研究
2022-09-30徐鑫鑫张凤妍
徐鑫鑫,张凤妍
(郑州大学第一附属医院 眼科,河南 郑州 450052)
糖尿病视网膜病变(diabetic retinopathy,DR)是一种神经血管退行性疾病,患者临床表现为不同程度的视力下降,其发生机制复杂[1],因此,早期的检测对DR的诊断、治疗及视功能改善尤为重要。多焦视网膜电图(multifocal electroretinography,mfERG)是一种高度敏感检查方法,可以对视网膜功能进行定量测量,识别病变的具体位置和功能障碍的空间范围,识别DR视网膜功能变化[2]。频域光学相干断层扫描(spectral-domain optical coherence tomography,SD-OCT)采用快速频域技术,在整个黄斑区域以光栅模式进行扫描,具有更高的稳定性和准确度,可以识别DR视网膜形态变化[3]。本研究分别应用SD-OCT、mfERG体现伴或不伴黄斑水肿的非增生性糖尿病视网膜病变(non-proliferative diabetic retinopathy,NPDR)黄斑厚度及mfERG的改变,分析二者之间的相关性。
1 资料与方法
1.1 一般资料选取2020年11月至2021年11月在郑州大学第一附属医院眼科确诊为NPDR的40例患者(60只眼)作为观察组;同期选取正常人21例 (31只眼)作为对照组。观察组参考早期治疗糖尿病视网膜病变研究(early treatment diabetic retinopathy study,ETDRS)中糖尿病黄斑水肿的定义[4]分为黄斑水肿组21例(34只眼)和无黄斑水肿组19例(26只眼)。无黄斑水肿组女11例,男8例;年龄33~86(61.38±14.72)岁。黄斑水肿组女11例,男10例;年龄35~85(61.94±14.40)岁。患者均无严重屈光间质混浊,患眼屈光度≤6.0 D,能中心固视,配合检查,无除DR外的其他眼底疾病;无任何类型的视神经病变;近3个月内无眼部外伤史和手术史。对照组女11例,男10例;年龄36~82(63.74±13.60)岁。纳入患者眼部常规检查未见明显异常,既往无眼科疾病、手术、外伤史,依从性好,能积极配合检查。
1.2 检测方法
1.2.1SD-OCT检查 应用光学相干断层扫描仪(ZEISS公司,Cirrus HD-OCT 5000型),选取黄斑区512×128扫描模式,该扫描模式会生成厚度图,该图以黄斑中心凹为圆心,以1、3、6 mm为直径做同心圆,加以十字线划分。Cirrus HD-OCT内部算法生成每个ETDRS子域厚度,其中直径1 mm的内圆内各点的平均厚度定义为黄斑中心区视网膜厚度(central subfield thickness,CST)。视网膜厚度为视网膜色素上皮层与视网膜内界膜之间的距离[5-6]。
1.2.2mfERG检查 根据国际临床视觉电生理学会指南的mfERG临床标准(2021)[2],使用罗兰眼电生理诊断系统(德国罗兰公司,型号RETI-port 21)记录mfERG。在mfERG检查中,测量并收集以中心凹为中心的5个同心环区域平均P1波振幅密度值和P1波潜伏期值。

2 结果
2.1 SD-OCT结果黄斑水肿组、无黄斑水肿组、对照组患者的CST分别为(324.29±48.57)、(261.00±18.61)、(249.87±13.58)μm。无黄斑水肿组和黄斑水肿组的CST厚于对照组,差异有统计学意义(t=2.605、8.238,P<0.05),且黄斑水肿组CST厚于无黄斑水肿组,差异有统计学意义(t=6.291,P<0.05)。
2.2 mfERG结果与对照组相比,无黄斑水肿组的1、2、4、5环P1波潜伏期延长,差异有统计学意义(t=3.499、2.323、2.152、2.664,P<0.05);与对照组相比,黄斑水肿组的1~5环P1波潜伏期延长,差异有统计学意义(t=6.680、6.076、2.330、3.077、3.647,P<0.05);黄斑水肿组1环P1波潜伏期长于无黄斑水肿组,差异有统计学意义(t=5.544,P<0.05)。各组mfERG各环的P1波潜伏期组间比较见表1。

表1 mfERG各环的P1波潜伏期组间比较
无黄斑水肿组的1、2、4环P1波振幅密度低于对照组,差异有统计学意义(t=6.387、4.327、2.187,P<0.05),黄斑水肿组的1~5环P1波振幅密度低于对照组,差异有统计学意义(t=9.296、7.212、4.152、2.393、2.522,P<0.05);黄斑水肿组1、2、3环P1波振幅密度低于无黄斑水肿组,差异有统计学意义(t=2.199、2.939、2.769,P<0.05)。各组mfERG各环的P1波振幅密度组间比较见表2。
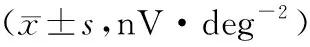
表2 各组mfERG各环的P1波振幅密度比较
2.3 CST与mfERG各指标的相关性分析将无黄斑水肿组、黄斑水肿组、对照组的mfERG的各指标与各组相对应的CST行相关性分析,发现黄斑水肿组1环P1波振幅密度与CST呈负相关;1环P1波潜伏期与CST呈正相关。余相关性分析均未发现有统计学意义(P≥0.05)。见表3。

表3 mfERG各环的P1波潜伏期、振幅密度与CST的相关性分析
3 讨论
DR是一种视网膜微血管疾病,患者出现不同程度的视力下降[7]。既往临床常通过眼底照相和眼底荧光素血管造影等技术对黄斑水肿和视网膜厚度进行常规定性评估,对视网膜厚度的轻微变化不敏感。SD-OCT可以在轴向上定位到所有视网膜层,可补充传统荧光素血管造影结果[8]。本研究结果显示,NPDR患者的CST厚于对照组,且随着糖尿病黄斑水肿的出现,CST进一步增厚,与有关研究结果[9]相符。糖尿病患者的眼底出现视网膜早期特征性改变之前基膜已增厚且外周细胞已凋亡[10]。因此,无黄斑水肿的NPDR患者的黄斑增厚。而且随着DR的进展,晚期糖基化终末产物增加[11],高血糖对血管壁的直接破坏可引起血-视网膜屏障功能障碍[12],导致细胞外和细胞内液体积聚,视网膜组织肿胀,厚度增加。
有研究显示,谷氨酸失调、线粒体功能障碍、活性氧自由基的合成增加在DR的视网膜神经退行性变中起重要作用。DR患者的神经细胞凋亡、神经节细胞丢失、大胶质细胞反应性改变、小胶质细胞激活[13]。在mfERG中,P1波由Müller细胞和双极细胞产生,其中双极细胞体是mfERG的主要发生器。振幅密度反映神经细胞的受损、变性情况,潜伏期则反映视网膜神经功能障碍程度[14]。本研究结果显示,NPDR患者较对照组均有不同程度的P1波振幅密度降低和潜伏期延长,而且有黄斑水肿的NPDR患者相较于无黄斑水肿的患者其P1波振幅密度更低,潜伏期更长,表明DR在血视网膜屏障未出现严重损害时已出现神经损害。而且既往研究表明,视网膜水肿可造成Müller细胞和邻近神经细胞肿胀、坏死[15],提示黄斑水肿的存在可能显著影响视网膜功能,造成伴有黄斑水肿的NPDR患者的视网膜功能进一步下降。
有研究显示,DR中的血管和神经元的改变相互交织并相互影响。神经元损伤和胶质功能障碍导致血管损伤、血管内皮生长因子增加,进而引起新生血管和神经元损伤[16]。本研究结果发现,黄斑水肿组CST与1环P1波潜伏期呈正相关,与1环P1波振幅密度呈负相关。这可能与毛细血管萎缩和神经血管偶联受损之间复杂的病理生理过程有关[17]。DR发展到一定阶段会出现不同程度的视网膜层间水肿。Müller细胞被认为是维持黄斑干燥状态的水泵,水肿积液由受损的Müller细胞产生[18],当水肿致双极轴突破裂,视网膜内双极细胞被破坏,功能丧失[12],而双极细胞和Müller细胞都与mfERG中P1波的形成有关。黄斑区内的水肿改变在mfERG中表现为P1波的变化,在SD-OCT上表现为视网膜厚度的增加,这可能是黄斑水肿组 mfERG的P1波与CST有关的原因。本研究结果显示,仅NPDR伴黄斑水肿时,CST与mfERG的P1波存在相关性。而Goel 等[19]认为NPDR患者无论有无黄斑水肿,黄斑厚度的增加与1环mfERG波振幅密度的降低均相关。Srinivasan等[20]将NPDR患者黄斑区按照ETDRS标准分成9个区域,发现部分区域中OCT测量的视网膜厚度与mfERG P1波振幅密度呈负相关,在部分区域中视网膜厚度与P1 潜伏期呈正相关,但这些区域均不包括黄斑中心区。上述研究结果说明mfERG和OCT测量的黄斑厚度有相关性,且相关性部位以及程度的差异可能与研究对象、分组方法、不同仪器有关。1环之外的P1波振幅密度与潜伏期都与CST无相关性。可能原因为mfERG的1环测量了黄斑中心部位的功能改变,而SD-OCT测量的CST体现了黄斑中心部位的形态改变,二者相互印证,其他还体现了围绕黄斑中心的环形区域内功能改变。
综上所述, SD-OCT和mfERG可以分别客观、定量地评价黄斑形态和功能学的变化,二者结合可能作为确定DR视网膜损伤部位、评估损伤程度的方法。且SD-OCT测量的黄斑厚度可以在一定程度上反映黄斑区功能改变程度,有助于DR的早期诊断治疗。
