血管介入栓塞治疗时机对颅内动脉瘤破裂出血患者并发症及神经功能的影响
2022-09-29徐明
徐 明
(麻城市人民医院,湖北 麻城 438300)
颅内动脉瘤(ICA)是神经外科的常见病,其发病率较高。此病的发病原因主要是患者的局部脑动脉发生病变,导致其脑血管出现瘤状变化[1]。目前临床上对ICA 破裂出血患者主要是进行血管介入栓塞治疗。临床实践证实,用血管介入栓塞术治疗ICA 破裂出血具有创伤小、疗效确切及患者术后恢复快等优点[2]。但目前临床上在治疗ICA 破裂出血时,关于血管介入栓塞术的应用时机尚存在争议[3]。本文主要是探讨血管介入栓塞治疗时机对ICA 破裂出血患者并发症及神经功能的影响。
1 资料与方法
1.1 一般资料
选择麻城市人民医院2016 年7 月至2022 年7 月期间收治的50 例ICA 破裂出血患者作为本次研究的对象。其纳入标准是:病情符合ICA 破裂出血的诊断标准,且经临床检查得到确诊;具有进行血管介入栓塞治疗的指征;各项临床诊疗资料完整、真实、有效;病历资料完整且认知功能正常;对本研究内容知晓,并签署了知情同意书。其排除标准是:对血管介入栓塞治疗或全身麻醉存在禁忌证;同期参与其他临床试验或病历资料不全。按照随机数表法对所选对象进行分组,其中晚期治疗组和早期治疗组中均各有患者25 例。两组患者的一般资料相比,差异无统计学意义(P>0.05),可进行对照研究。详见表1。

表1 两组患者一般资料的比较
1.2 方法
晚期治疗组患者行延期血管介入栓塞治疗,手术时间与临床发病时间间隔3 d 以上(包括3 d),早期治疗组患者行早期血管介入栓塞治疗,手术时间与临床发病时间间隔3 d 以内。对两组患者进行血管介入栓塞治疗的方法相同,具体为:1)术前准备。术前完善相关的检查,将有手术禁忌证的患者排除在外。在手术开始前的60min,让患者口服阿司匹林200mg和氯吡格雷150mg。2)手术方法。协助患者取仰卧位,对其进行气管插管全身麻醉及机械通气。麻醉起效后,对患者实施右侧股动脉穿刺,置入6F 动脉鞘。经动脉鞘注入造影剂,对患者进行全脑血管造影检查,明确病灶位置、形态及大小,并以此为依据选择直径合适的弹簧圈。造影检查完毕后,对患者进行全身肝素化处理。在导丝的引导下,将弹簧圈置入病变部位,对ICA 腔进行填塞。再次对患者进行全脑血管造影检查,确认ICA 腔是否被完全填塞。若被完全填塞且未发生出血,则拔除导管和导丝,对穿刺部位进行加压包扎。3)术后处理。手术完成后,为患者皮下注射5000U 的低分子肝素钙注射液,每天注射2 次,持续用药5 d。术后为患者静脉泵注盐酸替罗非班27h,泵注的速度为4mL/h。从术后第1 天开始,指导患者口服阿司匹林肠溶片,100mg/ 次,1 次/d ;口服氯吡格雷,75 mg/ 次,1 次/d。持续服药3 个月。术后在患者住院期间,每天对其凝血功能进行监测。
1.3 疗效判定标准与观察指标
比较两组患者的临床疗效及治疗前后的美国国立卫生研究院卒中量表(NIHSS)评分。NIHSS 的总分为42 分,患者的评分越高表示其神经功能损伤越严重。用显效、有效和无效评估患者的疗效。显效:治疗后患者的病情明显改善,其NIHSS 评分较治疗前明显降低。有效:治疗后患者的病情有所改善,其NIHSS 评分较治疗前有所降低。无效:治疗后患者的病情无改善,其NIHSS 评分较治疗前未降低。(显效例数+ 有效例数)/ 总例数×100%= 总有效率。比较两组患者并发症(如神经功能障碍、脑血栓、脑血管痉挛)的发生率。治疗后,比较两组患者的格拉斯哥预后(G0S)评分。具体的评分标准是:患者存在轻度缺陷,但不影响正常的生活计5 分;患者存在轻度残疾,能独立完成日常生活,但需要在保护下工作计4 分;患者存在重度残疾,但意识清晰,无法独立完成日常生活,需要他人协助计3 分;患者呈植物生存状态计2 分;患者死亡计1 分。
1.4 统计学方法
用SPSS 21.0 软件处理本研究中的数据,计数资料用% 表示,计量资料用±s表示,分别用χ²、t检验,P<0.05 表示差异有统计学意义。
2 结果
2.1 两组患者临床疗效的比较
早期治疗组患者治疗的总有效率为96.00%,晚期治疗组患者治疗的总有效率为72.00%,组间相比差异有统计学意义(P<0.05)。详见表2。
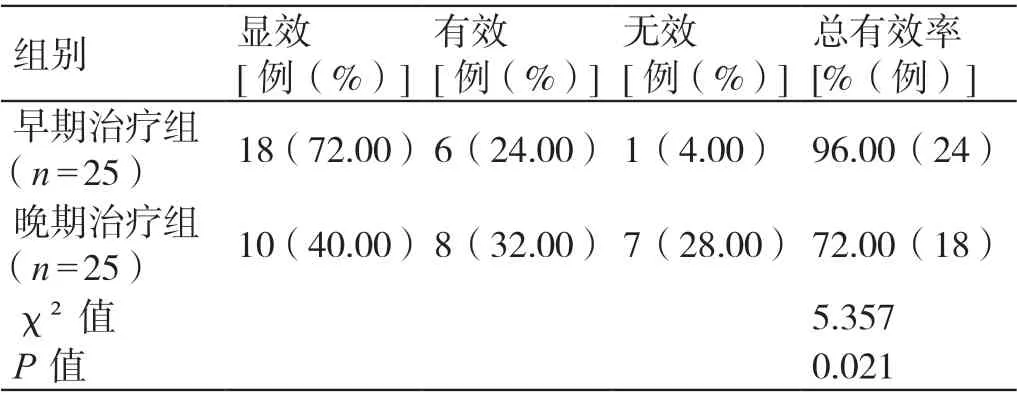
表2 两组患者临床疗效的比较
2.2 治疗前后两组患者NIHSS 评分的比较
治疗前,两组患者的NIHSS 评分相比,差异无统计学意义(P>0.05)。治疗后,早期治疗组患者的NIHSS 评分低于晚期治疗组患者,差异有统计学意义(P<0.05)。详见表3。
表3 治疗前后两组患者NIHSS 评分的比较(分,± s)

表3 治疗前后两组患者NIHSS 评分的比较(分,± s)
组别 治疗前 治疗后早期治疗组(n=25) 19.26±4.51 3.26±1.03晚期治疗组(n=25) 19.51±4.62 8.67±2.16 t 值 0.194 11.304 P 值 0.847 <0.001
2.3 两组患者并发症发生率的比较
早期治疗组患者并发症的发生率为4.00%,晚期治疗组患者并发症的发生率为28.00%,组间相比差异有统计学意义(P<0.05)。详见表4。

表4 两组患者并发症发生率的比较
2.4 治疗后两组患者G0S 评分的比较
治疗后,两组患者的G0S 评分相比,差异无统计学意义(P>0.05)。详见表5。

表5 治疗后两组患者G0S 评分的比较[例(%)]
3 讨论
ICA 的发病原因包括先天性因素和后天性因素两大类,先天性因素主要是脑动脉管壁较薄,周围缺乏组织支持,或脑动脉管壁中层缺少弹力纤维,平滑肌较少,或脑动脉管壁的中层有裂隙、胚胎血管残留,或存在先天性动脉发育异常或缺陷;后天性因素有脑动脉粥样硬化、颅内感染、颅脑损伤等。ICA 一旦发生破裂出血,可威胁患者的生命安全[3]。目前,临床上对ICA 破裂出血患者主要是进行血管介入栓塞治疗,疗效较好[4]。但关于血管介入栓塞治疗时机的选择,临床上尚未达成一致。本研究的结果显示,早期治疗组患者治疗的总有效率高于晚期治疗组患者,治疗后其NIHSS 评分低于晚期治疗组患者,差异有统计学意义(P<0.05)。早期治疗组患者并发症的发生率低于晚期治疗组患者,差异有统计学意义(P<0.05)。提示对ICA 破裂出血患者进行早期血管介入栓塞治疗的效果更佳。究其原因主要是,ICA 破裂出血发生的时间若超过3 d,红细胞可大量溶解,释放大量的血红蛋白,增加介入栓塞时塑性微导管置入和弹簧圈填塞的难度,且易导致患者出现脑血管痉挛、脑水肿、颅内压增高等情况,从而可导致其预后不佳[5-10]。对此病患者进行早期血管介入栓塞治疗,可有效减少其出血量,预防其出现脑水肿、颅内压增高等并发症,进而可促进其神经功能的恢复,改善其预后[11-15]。
综上所述,对ICA 破裂出血患者进行早期血管介入栓塞治疗的效果优于晚期治疗,能更有效地减轻其神经功能损伤,降低其并发症的发生率。
