某院重症监护病房多耐药鲍曼不动杆菌流行病学调查*
2022-09-27刘家云王美珠杨玉琪
郑 恬,刘家云,周 磊,周 柯,陈 潇,白 露,王美珠,杨玉琪△
空军军医大学第一附属医院:1.检验科;2.疾病预防控制科,陕西西安 710032
鲍曼不动杆菌目前被定位为全球医疗设施环境污染中最麻烦的病原体之一[1]。同时,鲍曼不动杆菌也是临床上常见的革兰阴性杆菌,是医院获得性感染的主要传染源,如呼吸道病毒感染、败血症、泌尿道感染和伤口感染等[2-4],对公众健康构成重大威胁。近年来,随着鲍曼不动杆菌对碳青霉烯类药物耐药(CRAB)[3-4],尤其是多重耐药性(MDR)[5]的逐渐增加,引起临床广大医护人员的高度关切。重症监护病房(ICU)患者,由于病情严重且免疫力极为低下多伴多器官衰竭,故为鲍曼不动杆菌的主要易感人群[6-7]。如何控制鲍曼不动杆菌的水平传播已成为控制医院感染的重点课题[8]。所以,通过对鲍曼不动杆菌的流行病学特征研究及其菌株间的遗传同源性分析,探讨其在医院内的水平传播路径,对临床预防和控制医院感染具有指导意义。
本研究就某院2020年5月至2021年2月神经内科ICU患者和环境中分离的46株鲍曼不动杆菌进行细菌鉴定及药敏试验,并采用多位点序列分型(MLST)确定菌株基因型别,采用BioNumerics 8.0软件进行同源相关性分析,探讨鲍曼不动杆菌在某院神经内科ICU的传播及流行状况,为临床合理使用抗菌药物、有效防控医院感染的发生提供实验依据。
1 资料与方法
1.1一般资料 46株鲍曼不动杆菌中,40株分离自某院2020年5月至2021年2月神经内科ICU患者痰液标本(所有痰液标本均来自使用呼吸机的患者,吸痰留取),6株分离自神经内科ICU环境采样标本。40例患者年龄为12~90岁,男女性别比为1.22∶1.00(22/18)。
1.2仪器与试剂 全自动细菌鉴定分析仪VITEK 2 Compact、GN革兰阴性菌鉴定卡片、AST GN09 革兰阴性菌药敏卡片、VITEK-MS、基质液及其靶板(法国Biomerieux);Beckman DU800核酸蛋白分析仪(美国Beckman公司);QIAamp DNA纯化试剂盒(德国Qiagen公司);DNA凝胶电泳系统(美国Bio-Rad公司);ABI 2720聚合酶链反应(PCR)扩增仪(美国ABI);药敏纸片(英国Oxoid公司);Mueller-Hinton培养基(北京奥博星公司);电泳成像系统(上海复日公司)及PCR反应试剂(上海生工公司)。
1.3方法
1.3.1菌株分离鉴定 严格按照《全国临床检验操作规程》[9]操作步骤进行常规培养、分离细菌,采用全自动细菌鉴定分析仪VITEK 2 Compact或 VITEK-MS对细菌进行鉴定。
1.3.2药敏试验 采用全自动细菌鉴定系统VITEK 2 Compact及其相配套的细菌鉴定卡片和药敏卡片进行药敏试验以及抗菌药物的最低抑菌浓度(MIC)检测,以K-B法作为补充试验。药敏结果依据美国和临床实验室标准化协会(CLSI)药敏试验2019年M100-S29[10]标准判断结果。
1.3.3细菌DNA提取 以QIAamp DNA纯化试剂盒,对单菌落进行细菌DNA的抽提,并利用Beckman DU800核酸蛋白分析仪检测DNA纯度和浓度,确保DNA质量。
1.3.4引物的设计与合成 选取鲍曼不动杆菌菌株的7个独立管家基因片段,即gltA、gyrB、gdhB、recA、cpn60、gpi及rpoD作为引物序列模板,并与上海生工公司共同设计、合成,详见表1。

表1 鲍曼不动杆菌MLST各管家基因名称、引物序列及片段长度
1.3.5PCR反应与扩增条件 反应体系由Premix Taq 12.5 μL、上下游引物(10.0 μmol/L)各1.0 μL和DNA模板2.0 μL,加无菌蒸馏水8.5 μL至总体积25.0 μL配制而成。反应步骤:(1)预变性为94 ℃,5 min;(2)变性为95 ℃,1 min;(3)退火为57 ℃,30 s;(4)延伸为72 ℃,40 s;(5)30个循环;(6)延伸72 ℃,10 min。
1.3.6扩增产物测序与比对 扩增后产物经1.5%琼脂糖凝胶电泳并被确定为单一条带后,交由上海生工公司进行进一步双向测序,后对测序结果进行校正和拼接。
1.3.7菌株ST型别确定 将拼接后的菌株基因序列与MLST数据库进行比对、分析,确定7个管家基因相对应的等位基因,从而获得菌株的ST型别。
1.3.8鲍曼不动杆菌基因同源性分析
1.3.8.1聚类树的构建 采用软件BioNumerics 8.0导入由菌株的7个等位基因编号组成的profile文件,以UPGMA构建聚类树。
1.3.8.2最小生成树的构建 采用Categorical分类法计算相似系数而绘制最小生成树。
1.4统计学处理 采用WHONET5.6统计软件对数据进行分析处理。计数资料采用例数和百分率表示。
2 结 果
2.1菌株耐药率分析结果 在40株分离自患者标本的鲍曼不动杆菌中,新发现的1株ST型(N1)对头孢哌酮/舒巴坦中介,对替加环素敏感,对其余12种抗菌药物均为耐药;1株ST1821型对14种抗菌药物均敏感,其余39株均对亚胺培南和美罗培南耐药且为多重耐药菌株,占总数的97.5%(39/40);进行药敏试验的14种抗菌药物中,替加环素的耐药率最低,为5%(2/40),其次为复方磺胺甲噁唑(37.5%,15/40),左氧氟沙星和头孢哌酮/舒巴坦的耐药率分别为42.5%(17/40)和45.0%(18/40),对头孢菌素类的耐药率较高,均高达97.5%(39/40)。40株分离自患者的鲍曼不动杆菌对14种抗菌药物的耐药情况见表2。

表2 40株分离自患者标本的鲍曼不动杆菌对抗菌药物的药敏结果
2.2PCR扩增产物的鉴定结果 PCR扩增后经电泳鉴定结果显示,46株鲍曼不动杆菌均可扩增为7个管家基因的特异性产物,产物大小为425~921 bp,电泳结果见图1。

图1 电泳结果图
2.3MLST分型结果 由7个等位基因编号组成profile文件导入软件BioNumerics 8.0,以UPGMA方法构建聚类树。46株鲍曼不动杆菌菌株共被分为12个ST型,其中发现1株新的ST基因型(N1)。ST469和ST195分别为11株和9株,占23.91%和19.57%;ST369有8株,占17.39%;ST381有5株,占10.87%;ST540有4株,占8.70%;ST208有3株,占6.52%;其余ST型别菌株数量较少。其中以ST195最为主要,ST208、ST540、ST369、ST136、ST436均为ST195的单基因变异株,仅在gpi管家基因与ST195不同。46株鲍曼不动杆菌MLST分型及构成比情况见表3。

表3 46株鲍曼不动杆菌ST型别及构成比
46株鲍曼不动杆菌中,分离自神经内科ICU环境采样标本的6株为3个ST型别,分别是ST469、ST195、ST381,其分别与10、8、1株分离自患者标本的鲍曼不动杆菌为同一型别,高度怀疑发生医院内鲍曼不动杆菌感染。
MLST分型聚类树(图2)结果显示,ST208、ST540、ST195、ST369、ST136和ST436这6个ST型别同源相关性大于85%,仅仅为管家基因gpi不同。而ST381、ST469和ST938这3个型别同源相关性为70%左右,存在两个管家基因的不同,分别为gpi和gyrB。而新ST型别N1与其他型别的同源相关性<10%。

图2 MLST分型聚类树
2.4最小生成树结果 经软件BioNumerics 8.0处理后绘制生成的最小生成树中,以圆圈数量表示序列型个数,以圆圈面积的大小表示菌株的多寡,每个圆圈分成的份数代表该ST型包含菌株的株数,圆圈边上的数字即为该ST型的名称,俩圆圈间的连线上的所示数字即为两个ST型间的位点数量差。本研究的MLST分型结果显示,在46株鲍曼不动杆菌的12个ST型别中,ST195为各ST型共同的祖先(Founder),周围放射出8个单体组。从图3中可见ST208、ST540、ST369、ST136和ST436这5个ST型别与ST195的距离相同,亲缘关系比较近,仅1个位点gpi有所差异;ST381、ST469和ST938这3个ST型别与ST195的距离相同,存在gpi和gyrB 2个位点的差异。而ST1821与ST195距离相对较远其亲缘关系差,且6个位点均不同。N1为新型别,距离最远,尚待进一步追踪调查。
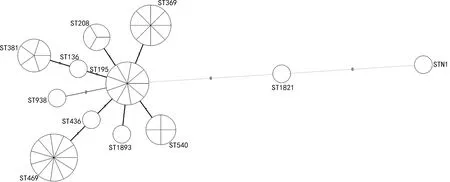
图3 最小生成树
3 讨 论
鲍曼不动杆菌是引起医院感染暴发的最常见病原体之一[11],在逐年医院感染的病原菌中名列前茅。近年来,在我国大多数医疗机构CRAB及其MDR菌株检出越来越普遍[12-14],使得临床选择治疗药物范围明显减少,从而给临床感染治疗带来困难。因此,在临床实践中应加强对鲍曼不动杆菌在医院内水平传播的防控能力。
2020年5月常规工作中,首次于神经内科ICU空气培养中分离出鲍曼不动杆菌(cy1号菌株),同时在短时间内,从几例神经内科ICU患者呼吸道标本中培养出鲍曼不动杆菌,引起笔者的关注,而后便对神经内科ICU进行了持续的密切观察。结果发现,cy1的型别为ST195,即为笔者最开始分离出的ST型别,随后陆续从患者痰液标本中分离出9株ST195型别的鲍曼不动杆菌。怀疑最开始发生了空气传播,大多数神经内科ICU患者接受了气管切开术,鲍曼不动杆菌可能会从周围物体表面或空气中落下,易于附着在患者切开的伤口处或通过呼吸进入患者呼吸道。MLST分型显示,26株与ST195同源性大于85%的菌株,占比大于50.0%,分析可能是因为患者用药之后,导致菌株产生一定的型别变异。
46株鲍曼不动杆菌中,15号患者的菌株型别为ST381,与15号患者周围环境中分离的cy2、cy3、cy4、cy5号菌株的型别相同(cy2分离自15号患者排痰仪管患者端,cy3分离自15号患者床头柜,cy4分离自15号患者气管切开处,cy5分离自呼吸机塔吊台面),可以推测,该患者周围环境已经发生该型别鲍曼不动杆菌的水平传播。据文献报道,鲍曼不动杆菌主要是通过人传人而导致医院感染暴发,而医务人员或污染的诊疗环境是主要的媒介,同时由于鲍曼不动杆菌可以长时间存活在诊疗环境空气中或物体表面上,造成接触传播的发生,引起医院感染暴发[15]。
本研究中,笔者采用MLST技术对引起神经内科ICU医院感染的鲍曼不动杆菌进行基因分型[16],对扩增获得的7个管家基因,通过与数据库比对及测序分析,确定每个菌株的基因型别。研究数据显示,46株鲍曼不动杆菌被分为12个ST型,其中1个为新发现的型别(N1)。ST469和ST195分别分离出11株和9株,占23.91%和19.57%;ST369有8株,占17.39%;ST381有5株,占10.87%;ST540有4株,占8.70%;ST208有3株,占6.52%;其余ST型别菌株数量较少。这与其他医院的情况有所不同,可能与地域和院内感染情况有关[17]。同时,本研究发现,46株鲍曼不动杆菌中,26株(6个ST型别)鲍曼不动杆菌仅在管家基因gpi上存在差异,占56.52%。有文献报道,管家基因gpi在所有管家基因中最容易发生突变[18]。本研究显示,管家基因gpi在区分各ST型别具有重要意义。
结合药敏试验和MLST分型结果,40株分离自患者痰液标本的鲍曼不动杆菌中,39株为CRAB的MDR菌株,占菌株总数的97.5%。除ST1821以及新型别STN1以外,其余10种ST型别的同源性大于70%,均为CRAB,型别间具有一定相关性。新ST基因型STN1仅对替加环素敏感,而对头孢哌酮/舒巴坦中介,对其他12种抗菌药物耐药程度均较高,为究其原因,将对其作进一步的追踪与研究。环境标本cy2、cy3、cy4、cy5为15号患者周围的环境采样,且型别均为ST381,耐药性除阿米卡星不一致(cy2、cy3、cy4、cy5为敏感,15号患者为耐药)外,其余均一致,患者对阿米卡星耐药原因可能是由于接受过阿米卡星的治疗所引起。
研究结果表明,ICU的环境或工作人员也可能成为ICU内传染的传播来源。该院ICU鲍曼不动杆菌的感染以ST496和ST195基因型为主,且ST195为各ST型共同的祖先[19-20]。MLST分型结果显示,46株鲍曼不动杆菌菌株间具有基因同源性,同属于一个克隆复合体,且呈现ICU内传播的趋势,发现新型别STN1距离最远,同源性最小。因此,加强临床医护人员的生物安全意识,加强所使用的医疗器械消毒、更换、管控,制订有效的预防和控制措施或预案,防止医院感染的暴发与流行。
综上所述,神经内科ICU环境中分离的鲍曼不动杆菌与患者分离株具同源相关性,且有水平传播趋势。MLST技术对明确医院感染传播路径及细菌感染路径有重要意义,有助于指导控制病原菌的传播。
