腰硬联合麻醉对妇科高龄手术患者的影响
2022-09-26任振军
任振军
高龄患者机体功能减退迅速,对于麻醉及手术的耐受性较差,手术风险升高,需高度警惕,慎重选择麻醉方式及手术方案,以保证高龄患者的安全性。妇科手术的位置主要集中于下腹部,因而采用硬膜外麻醉、腰硬联合麻醉等麻醉方式,可达到腹部及下肢麻醉的效果,但是不同麻醉方式的具体效果有待明确。腰硬联合麻醉是一种可靠的麻醉方式,在腹部手术中应用较多,麻醉效果可靠,对妇科高龄手术患者的影响尚不明确,有待深入分析[1]。为此,本次研究选取2020年2月-2021年8月在张掖市甘州区人民医院妇科行手术治疗的79例高龄患者,对比分析腰硬联合麻醉的应用效果,现报道如下。
1 资料与方法
1.1 一般资料
选取2020年2月-2021年8月在本院妇科行手术治疗的79例高龄患者作为研究对象,纳入标准:近1年内无手术史;符合妇科手术指征;无麻醉药物使用禁忌证。排除标准:合并其他严重疾病;心肺等重要脏器功能异常;近期服用影响凝血功能药物;术前血糖、血压等指标控制不佳;合并精神障碍;合并恶性肿瘤等。随机将患者分为对照组(39例)和观察组(40例)。观察组,年龄71~86岁,平均(76.91±3.85)岁;病程 2~14个月,平均(10.92±2.85)个月;体重指数 22~31 kg/m2,平均(26.79±4.15)kg/m2;美国麻醉医师协会(ASA)分级:Ⅰ级17例,Ⅱ级23例。对照组,年龄72~86岁,平均(77.85±3.67)岁;病程3~14个月,平均(10.19±3.79)个月;体重指数22~30 kg/m2,平均(25.93±3.85)kg/m2;ASA分 级:Ⅰ 级 17例,Ⅱ级22例。两组一般资料比较,差异无统计学意义(P>0.05),有可比性。本研究经院伦理委员会批准通过;患者和家属均签署知情同意书。
1.2 麻醉方法
对照组采用持续硬膜外麻醉:取左侧前屈卧位,经硬膜外腔穿刺(L1~2/L2~3),穿刺成功(回抽无血液和脑脊液)后留置硬膜外导管,经硬膜外导管注入0.75%罗哌卡因[使用1%的盐酸罗哌卡因注射液(江苏恒瑞医药,国药准字H20060137,10 ml∶100 mg)与 0.9% 氯化钠溶液配制成 0.75% 罗哌卡因],3 ml/h。观察麻醉效果,控制麻醉平面为T8~L4后,开始手术,术中根据麻醉效果酌情追加0.75%罗哌卡因。
观察组采用腰硬联合麻醉:左侧前屈卧位,L2~3椎间隙穿刺,1%盐酸利多卡因(上海朝晖药业,国药准字 H31021072,5 ml∶0.1 g)1.5 ml逐层浸润麻醉,随后进行硬膜外穿刺至硬膜外腔后,经硬膜外针内置入腰麻针,确定穿刺成功后,硬脊膜向蛛网膜下腔注入0.75%布比卡因(上海禾丰制药,国药准字 H31022839,5 ml∶37.5 mg)15 mg,腰麻后,腰穿针必须迅速拔出,头端置硬膜外导管3~4 cm并固定,经导管推注1%盐酸利多卡因5 ml,控制麻醉平面在T8以上。
1.3 观察指标及评价标准
1.3.1 神经阻滞起效时间 两组患者麻醉后,记录两组运动及感觉神经阻滞时间,并统计两组阻滞维持时间。
1.3.2 疼痛评分 采用视觉模拟疼痛评分法(VAS)评估,评分范围0~10分,评分越高痛感越重。
1.3.3 血流动力学指标监测 监测麻醉期间血流动力学指标,记录两组入室时(T0)、用药10 min后(T1)、切皮时(T2)、手术开始后10 min (T3)、术毕(T4)、术后 10 min(T5)时心率、平均动脉压变化情况。
1.3.4 应激指标水平监测 采集两组患者术前及术后6 h静脉血液3 ml,经酶联免疫吸附法检测血清白介素-6(IL-6)和C反应蛋白(CRP)等炎症细胞因子水平,严格参照试剂盒说明书操作。
1.4 统计学处理
采用SPSS 20.0统计学软件分析所有数据,以(±s)表示计量资料,采用t检验;以率(%)表示计数资料,采用χ2检验,以P<0.05为差异有统计学意义。
2 结果
2.1 两组神经阻滞效果比较
观察组运动神经、感觉神经阻滞的起效时间、维持时间均显著优于对照组(P<0.05);观察组术后6、12 h的VAS评分显著低于对照组,差异有统计学意义(P<0.05),见表1。
表1 两组神经阻滞效果比较(±s)

表1 两组神经阻滞效果比较(±s)
组别 运动神经(min) 感觉神经(min)VAS评分(分)起效 维持时间 起效 维持时间 术后6 h 术后12 h观察组(n=40) 9.74±1.68 269.03±39.52 8.15±2.03 275.63±40.97 3.69±1.04 3.88±1.19对照组(n=39) 13.79±2.07 210.57±42.74 10.89±2.95 219.74±42.59 4.72±1.15 4.96±1.14 t值 5.802 7.859 4.896 6.796 7.062 5.081 P值 0.015 0.008 0.020 0.011 0.000 0.000
2.2 两组血流动力学指标比较
观察组T1~T5心率、平均动脉压与T0比较,差异无统计学意义(P>0.05);对照组 T1~T5心率、平均动脉压均低于T0(P<0.05);观察组麻醉后各时间段及心率、平均动脉压水平显著高于对照组(P<0.05),见表 2。
表2 两组血流动力学指标比较(±s)
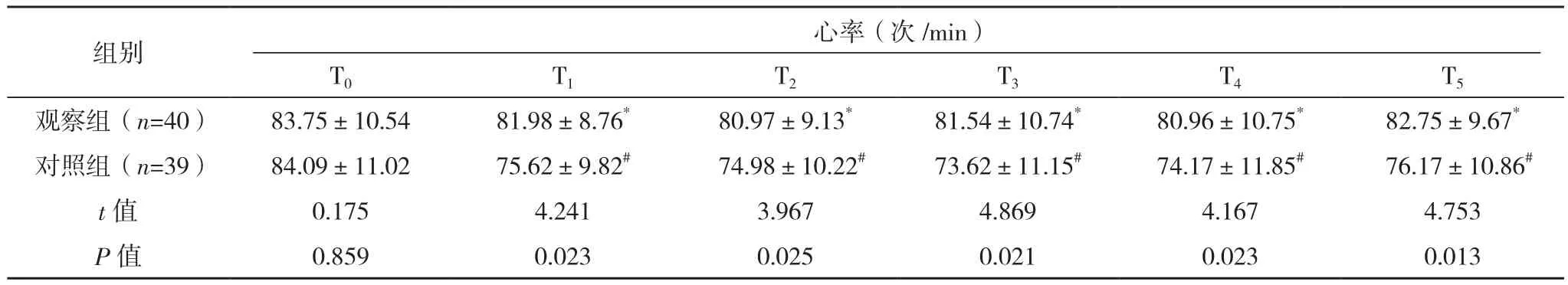
表2 两组血流动力学指标比较(±s)
组别心率(次/min)T0 T1 T2 T3 T4 T5观察组(n=40) 83.75±10.54 81.98±8.76* 80.97±9.13* 81.54±10.74* 80.96±10.75* 82.75±9.67*对照组(n=39) 84.09±11.02 75.62±9.82# 74.98±10.22# 73.62±11.15# 74.17±11.85# 76.17±10.86#t值 0.175 4.241 3.967 4.869 4.167 4.753 P值 0.859 0.023 0.025 0.021 0.023 0.013
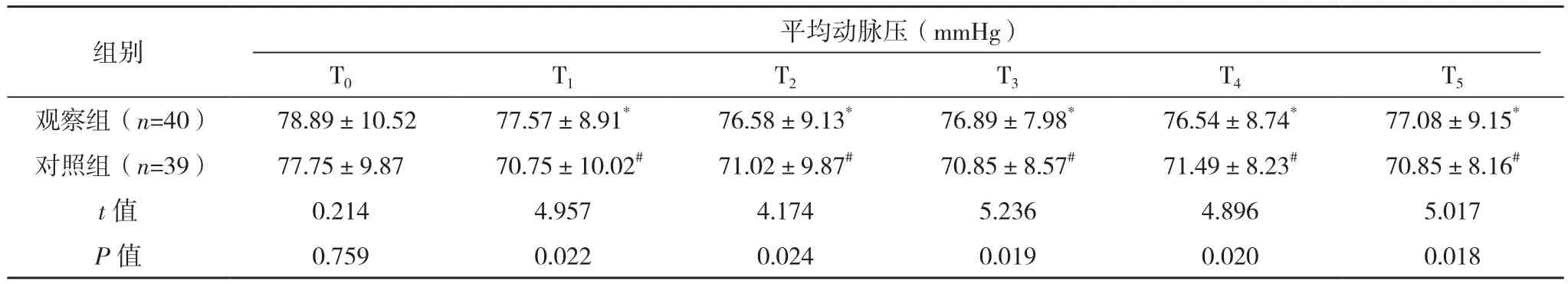
表2(续)
2.3 两组炎症细胞因子水平比较
两组术前炎症细胞因子水平比较,差异无统计学意义(P>0.05);术后 6 h,观察组 IL-6、CRP表达水平显著低于对照组,差异有统计学意义(P<0.05),见表 3。
表3 两组炎症细胞因子水平比较(±s)

表3 两组炎症细胞因子水平比较(±s)
组别 CRP(mg/L)IL-6(pg/L)术前 术后6 h t值 P值 术前 术后6 h t值 P值观察组(n=40) 31.02±7.56 33.25±8.28 0.538 0.234 30.95±8.12 33.02±9.15 0.634 0.117对照组(n=39) 31.85±8.65 48.02±7.63 4.143 0.022 30.03±8.24 58.95±7.36 5.142 0.015 t值 0.173 4.082 0.201 4.759 P值 0.743 0.023 0.657 0.018
3 讨论
我国即将进入深度老龄化社会,老年人群较为庞大,而妇科患者中老年人占比也逐渐升高,较多患者需行手术治疗,高龄患者妇科手术开展率有所提升[2]。老年女性的妇科疾病发病率较高,手术是老年妇科疾病的重要治疗方式,但是老年患者存在多脏器及系统生理功能衰退现象,且随年龄增加,机体衰退现象逐渐加剧,合并症风险逐渐升高,因而高龄妇科患者难以耐受手术创伤,需严格防控手术风险,降低不良反应风险,保证手术效果和安全性[3]。为此,应根据高龄患者病情和手术方案,选择合理的手术治疗方案和麻醉方式,尽量减少手术及麻醉对机体的损伤,进而保证患者安全性。
麻醉是手术的重要组成部分,但是高龄妇科患者多合并基础疾病,如高血压、糖尿病等,对于手术和麻醉的耐受性明显降低,麻醉风险大大提升,极易出现麻醉不良反应,影响患者生命安全和手术进展,需慎重选择麻醉方式。全身麻醉是临床常用的麻醉方式,也用于妇科手术中,但是老年人对麻醉药物的耐受性出现了变化,较多患者全麻后出现苏醒不全、低血压、心律失常、谵妄、低氧、恶心呕吐等并发症,且易出现中枢抑制现象,并可影响患者认知能力和精神状态,因而需慎重选择全身麻醉,多采取硬膜外麻醉、腰硬联合麻醉等麻醉方式,在保证阻滞效果的同时,保证患者的生命安全[4]。硬膜外麻醉、腰硬联合麻醉的麻醉阻滞范围相对较小,对中枢神经系统、循环系统影响较小,且术中留置硬膜外导管并保留,方便术后行镇痛处理,有助于高龄患者更加安全、平稳地度过手术期,但是两种麻醉方式的具体效果存在一定差异。硬膜外麻醉具有麻醉平面广、镇痛效果好等优点,与全身麻醉相比,麻醉安全性较好。硬膜外麻醉广泛应用于妇科手术中,但是实际应用中发现,硬膜外麻醉控制平面的难度较大,且极易引起血压降低,不利于麻醉效果的提升[5]。腰硬联合麻醉是一种新型麻醉方式,保障麻醉效果与安全,其在硬膜外麻醉基础上,联合腰麻方式,可更好地控制麻醉平面,达到有效的阻滞程度;同时,腰硬联合麻醉肌松完全,起效速度较快,镇痛作用可靠,且通过硬膜外给药有效延长麻醉时间[6]。本次研究追踪腰硬联合麻醉起效情况发现,观察组运动、感觉神经的阻滞起效、维持时间均显著优于对照组,观察组术后6、12 h的VAS评分显著低于对照组(P<0.05),差异有统计学意义(P<0.05),可知腰硬联合麻醉起效速度快于硬膜外麻醉,且麻醉阻滞后维持时间较长,可减轻患者术后的疼痛程度;老年人心肺功能减退,心率和血压等体征极易受到麻醉药物的影响,影响患者的血流动力学指标,影响手术的正常进展,严重者可危及患者生命安全,因而需尽量减少对血流动力学指标的影响[7-8]。妇科高龄患者手术麻醉相关报道显示,与硬膜外麻醉相比,腰硬联合麻醉的体征稳定性更佳,患者术中、术后早期血流动力学指标可保持较为稳定的状态;心率、平均动脉压等指标波动性,较硬膜外麻醉可降低5%~15%,血流动力学指标稳定性较好[9]。本次研究也发现,观察组T1[(81.98±8.76) 次 /min、(77.57±8.91)mmHg)]、T2[(80.97±9.13) 次 /min、(76.58±9.13)mmHg)]、T3[(81.54±10.74)次 /min、(76.89±7.98)mmHg)]、T4[(80.96±10.75)次 /min、(76.54±8.74)mmHg)]、T5[(82.75±9.67)次 /min、(77.08±9.15)mmHg]的心率和平均动脉压显著高于对照组(P<0.05),可知腰硬联合麻醉可获得较好的稳定血流动力学指标效果,可有效减少手术风险,保证患者的安全性,应用价值较高。腰硬联合麻醉的麻醉药物主要作用于局部神经,且麻醉药用量较少,对循环、呼吸系统的影响极为轻微,可保持良好的肌松效果,多数患者无须追加麻醉药物,因而其安全性较高[10-11]。手术及麻醉可引发机体的应激反应,并导致炎症反应发生,可释放出一定炎症因子[12-13]。本次研究监测两组炎症反应情况发现,术后6 h,观察组IL-6、CRP表达水平显著低于对照组(P<0.05),可知腰硬联合麻醉后炎症因子水平升高幅度小于持续硬膜外麻醉,提示硬膜外麻醉可有效减轻妇科高龄手术患者的应激状态,有助于减少机体刺激作用,便于患者维持稳定的生命体征。
综上所述,腰硬联合麻醉可有效减少高龄手术患者血流动力学指标波动性,且具有起效快、阻滞持续时间长、麻醉效果好等特征,减轻患者的炎症反应,临床应用价值较高,应用于妇科高龄患者的麻醉效果良好,值得推广借鉴。
