普罗布考联合阿托伐他汀、阿司匹林治疗2型糖尿病合并脑梗死患者的效果分析*
2022-09-26范丽萍孙强覃弘宇
范丽萍 孙强 覃弘宇
2型糖尿病(T2DM)合并脑梗死(CI)患者神经功能受损极其严重,有研究表明,该疾病主要因糖脂代谢异常、血管内皮受损等加重了血管狭窄程度,而在脑缺血与高血糖的相互作用下可以形成一个恶性循环[1]。常规治疗+AS治疗法(阿司匹林、阿托伐他汀)是现阶段较常见的治疗方案,能产生良好的抗凝血、抗炎及改善血脂异常等作用,但临床实践发现,该治疗方案对维持脂质过氧化作用的时间较短,而脂质含量异常也是导致神经功能恢复减慢的常见原因,在王玉梅等[2]研究中表明,T2DM合并CI可能与机体脂肪因子的异常刺激有关。普罗布考主要通过降低胆固醇合成、促进胆固醇分解使血胆固醇和低密度脂蛋白降低,减轻脂肪因子异常对机体的刺激[3]。但将该药物联合用于T2DM合并CI对促进神经功能的恢复效果并未明确,基于此,本研究将探讨普罗布考联合阿托伐他汀、阿司匹林治疗T2DM合并CI患者的效果,现报道如下。
1 资料与方法
1.1 一般资料
选择厦门大学附属第一医院杏林分院2020年3月-2021年8月192例T2DM合并CI患者。纳入标准:(1)45岁≤年龄<80岁;(2)符合文献[4]《内科学》中T2DM临床诊断标准;(3)符合文献[5]脑梗死诊断标准;(4)首次发病;(5)发病48 h内入院治疗。排除标准:(1)心、肝、肾等内脏器官出现严重功能障碍;(2)对本研究药物出现过敏反应;(3)出现严重感染、恶性肿瘤、免疫性疾病。按照随机数字表法分为对照组(n=96)和观察组(n=96)。对照组男54例,女42例;年龄51~72岁,平均(60.87±8.33)岁;发病部位:脑桥18例,小脑14例,脑叶23例,基底节区41例。观察组男45例,女51例;年龄51~72岁,平均(59.96±7.63)岁;发病部位:脑桥15例,小脑10例,脑叶26例,基底节区45例。两组上述资料对比差异无统计学意义(P>0.05),有可比性。研究经本医院医学伦理委员会审核批准,患者及家属知情同意。
1.2 方法
所有患者均给予常规治疗。常规进行降糖、吸氧、降颅压、扩血管、增强脑代谢、预防感染、调节血脂、营养神经、改善微循环等对症治疗。
对照组:在常规治疗基础上联合阿司匹林、阿托伐他汀(AS治疗法)口服治疗。阿司匹林肠溶片(厂家:Bayer AG,国药准字H20130339,规格:100 mg)1 次 /d,100 mg/次;阿托伐他汀钙片(厂家:辉瑞制药有限公司,国药准字H20051408,规格:20 mg)1 次 /d,20 mg/次。连续服药 1 个月,告知患者用药期间禁止吸烟、酗酒,保持规律饮食等。
观察组:在对照组基础上增加普罗布考(PAS治疗法)治疗。普罗布考片(厂家:颈复康药业集团有限公司,国药准字H10960161,规格:0.25 g)口服治疗,2次/d,250 mg/次,连续服药1个月,告知患者用药期间禁止吸烟、酗酒,保持规律饮食等。
1.3 观察指标及评价标准
治疗效果:治疗前及治疗1个月后,根据神经功能缺损状况评价为基本治愈(神经功能缺损分值下降≥90%)、显效(46%≤神经功能缺损分值下降<90%)、有效(18%≤神经功能缺损分值下降<46%)、无效(神经功能缺损分值下降<18%)[6]。总有效率=(基本治愈+显效+有效)/总例数×100%。
神经功能与斑块状况:治疗前及治疗1个月后,采用神经功能缺损评分(NIHSS)评价患者神经功能,量表总分为0~42分,神经功能缺损程度与分值呈现正相关[7]。采用彩色多普勒超声诊断仪[厂家:大为医疗(江苏)有限公司;型号:DW-CF540]检测斑块面积与斑块数量;采集所有患者空腹状态下静脉血液,经3 000 r/min转速下离心10 min,采用酶联试剂法检测基质金属蛋白酶-9(MMP-9)水平。
血糖水平:治疗前及治疗1个月后,采集所有患者空腹静脉血,并采用全自动生化分析仪(厂家:北京迈润医疗医疗器械有限公司;型号:BS820M)检测血液中糖化血红蛋白(HbA1c)值及空腹血糖(FPG)值,采集患者进食2 h后静脉血液,采用前述同样的方式检测餐后 2 h血糖(2 h PG)值水平。
脑血管功能:治疗前及治疗1个月后,采集所有患者空腹状态下静脉血液,经3 000 r/min转速下离心10 min,采用酶联试剂法检测血清中血管内皮生长因子(VEGF)及血管紧张素-Ⅱ(Ang-Ⅱ)水平,采用全自动生化分析仪检测血清中同型半胱氨酸(Hcy)及视黄醇结合蛋白4(RBP4)水平。
不良反应:观察两组出现发热、皮疹、头晕及无力等不良反应的发生情况。
1.4 统计学处理
数据录入SPSS 22.0软件中分析,计量资料以(±s)表示,采用t检验,计数资料以率(%)表示,采用χ2检验,P<0.05为差异有统计学意义。
2 结果
2.1 两组治疗效果对比
观察组总有效率为90.63%,高于对照组的79.17%(P<0.05),见表 1。

表1 两组治疗效果对比[例(%)]
2.2 两组神经功能与斑块状况对比
治疗前,两组NIHSS评分、斑块面积、斑块数量、MMP-9比较差异无统计学意义(P>0.05);治疗1个月后,观察组NIHSS评分低于对照组,斑块面积及MMP-9小于对照组,斑块数量少于对照组(P<0.05),见表 2。
表2 两组神经功能与斑块状况对比(±s)
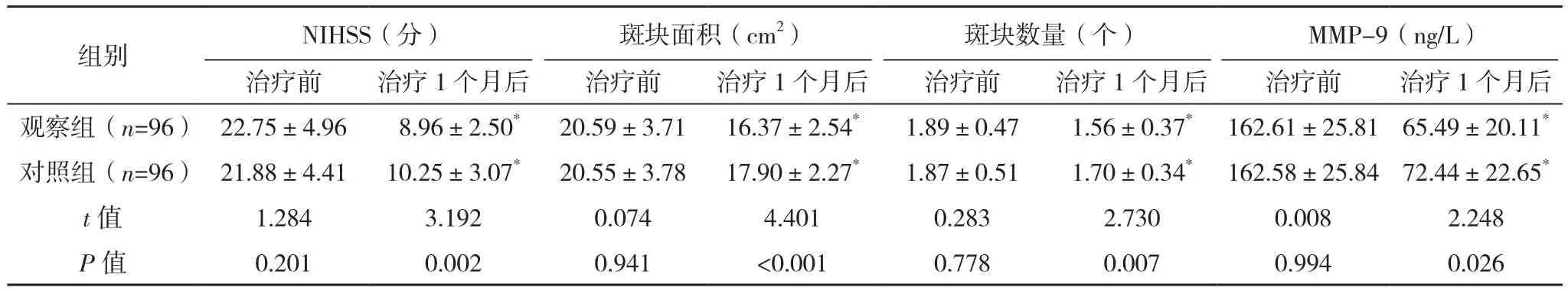
表2 两组神经功能与斑块状况对比(±s)
*与本组治疗前比较,P<0.05。
组别 NIHSS(分) 斑块面积(cm2) 斑块数量(个)MMP-9(ng/L)治疗前 治疗1个月后 治疗前 治疗1个月后 治疗前 治疗1个月后 治疗前 治疗1个月后观察组(n=96) 22.75±4.96 8.96±2.50* 20.59±3.71 16.37±2.54* 1.89±0.47 1.56±0.37* 162.61±25.81 65.49±20.11*对照组(n=96) 21.88±4.41 10.25±3.07* 20.55±3.78 17.90±2.27* 1.87±0.51 1.70±0.34* 162.58±25.84 72.44±22.65*t值 1.284 3.192 0.074 4.401 0.283 2.730 0.008 2.248 P值 0.201 0.002 0.941 <0.001 0.778 0.007 0.994 0.026
2.3 两组血糖水平对比
治疗前,两组 HbA1c、FPG、2 h PG 比较差异无统计学意义(P>0.05);治疗1个月后,观察组HbA1c、FPG、2 h PG 水平均低于对照组(P<0.05),见表3。
表3 两组血糖水平对比(±s)

表3 两组血糖水平对比(±s)
*与本组治疗前比较,P<0.05。
组别 HbA1c(%)FPG(mmol/L)2 h PG(mmol/L)治疗前 治疗1个月后 治疗前 治疗1个月后 治疗前 治疗1个月后观察组(n=96) 11.25±1.04 8.41±0.91* 8.28±0.22 5.93±0.84* 15.24±4.01 9.12±2.70*对照组(n=96) 11.17±0.91 9.02±0.54* 8.23±0.27 6.31±0.90* 15.22±4.11 10.10±3.04*t值 0.567 5.648 1.407 3.024 0.034 2.362 P值 0.571 <0.001 0.161 0.003 0.973 0.019
2.4 两组脑血管功能对比
治疗前,两组VEGF、Ang-Ⅱ、RBP4、Hcy比较差异无统计学意义(P>0.05);治疗1个月后,观察组VEGF水平高于对照组,Ang-Ⅱ、Hcy、RBP4均低于对照组(P<0.05),见表4。
表4 两组脑血管功能对比(±s)

表4 两组脑血管功能对比(±s)
*与本组治疗前比较,P<0.05。
组别 VEGF(ng/L)Ang-Ⅱ(µg/L)RBP4(mg/L)Hcy(µmol/L)治疗前 治疗1个月后 治疗前 治疗1个月后 治疗前 治疗1个月后 治疗前 治疗1个月后观察组(n=96) 353.11±28.90 451.40±36.88* 96.79±18.47 56.44±17.79*71.22±11.07 49.44±7.70* 35.52±5.26 17.39±4.01*对照组(n=96) 354.17±30.71 419.88±38.09* 96.70±18.79 62.55±17.58*70.96±13.11 52.50±8.91* 35.89±5.83 19.44±3.54*t值 0.246 5.825 0.033 2.394 0.148 2.546 0.462 3.755 P值 0.806 <0.001 0.973 0.018 0.882 0.012 0.645 <0.001
2.5 两组不良反应对比
两组治疗中的不良反应均耐受,未予特殊处理,其中观察组发生发热、皮疹各2例,头晕1例,全身无力3例,发生率为8.33%(8/96);对照组发热4例,皮疹、头晕及无力各2例,发生率为10.42%(10/96),差异无统计学意义(χ2=0.245,P=0.620)。
3 讨论
T2DM合并CI发病率已呈逐年上升的趋势,具有高致残率及高发病率等特点,而在多数研究中已表明,该疾病发病机制主要与氧化、过度糖化、过度血小板聚集及内皮功能障碍等有关[8]。临床常在常规治疗的基础上联合AS治疗法(阿司匹林、阿托伐他汀),其中阿司匹林具有抗血小板的作用,阿托伐他汀可有效改善血脂水平,但研究发现,由于此治疗方案难以产生长久脂质过氧化作用,对改善血糖水平、脑血管功能的效果不够显著[9]。普罗布考具有抗氧化、调血脂等作用,并能产生长效的脂质抗氧化功能。因此,若将其联合用于T2DM合并CI患者,或许对改善血糖水平、脑血管功能的效果更佳。
本研究显示,观察组总有效率为90.63%,高于对照组的79.17%(P<0.05),观察组HbA1c、FPG、2 h PG 水平均低于对照组(P<0.05),观察组不良反应发生率(8.33%)与对照组(10.42%)比较,差异无统计学意义(P>0.05),说明普罗布考联合阿托伐他汀、阿司匹林治疗T2DM合并CI可显著改善血糖水平,提高治疗效果,且不会增加不良反应发生率。分析原因可能是糖尿病的产生是造成脑梗死的独立危险因素,且可能存在一定胰岛素抵抗作用,而脑梗死发病最主要的原因为血栓形成、动脉粥样硬化、炎症损伤与血小板的激活。常规治疗联合PAS治疗时,能有效增加肝脏中磷酸化水平,改善胰岛素抵抗机制,降低血糖水平,并能抑制机体低密度脂蛋白的生成及其引起的一系列病变过程,降低血管内皮的损伤,提高治疗效果。由于该药物主要通过胃肠吸收,且84%从粪便排出,1%~2%从尿中排出,因此不会增加药物不良反应发生率,这与方悦等[10]研究结果一致。
MMP-9可引起斑块脱落与破裂,并能破坏血脑屏障;VEGF是体内促使血管形成的内源性因子,具有促进缺血组织再灌注的作用;Ang-Ⅱ属于收缩血管的物质之一,具有引起血管痉挛,加重脑缺血、缺氧的作用;Hcy可损伤血管内皮细胞;RBP4具有阻碍磷脂肽肌醇激酶活性的作用,与糖尿病、胰岛素抵抗等密切相关。本研究中,观察组NIHSS评分低于对照组,斑块面积及MMP-9小于对照组,斑块数量少于对照组(P<0.05);观察组VEGF水平高于对照组,Ang-Ⅱ、Hcy、RBP4均低于对照组(P<0.05),说明普罗布考联合阿托伐他汀、阿司匹林治疗T2DM合并CI可显著改善患者神经功能及脑血管功能,降低斑块数量及面积。这可能是因为当动脉粥样硬化、脑梗死后,脑组织梗死部位可因缺血缺氧而产生大量脂溶性自由基、氧自由基、炎性因子及促炎性因子,从而损伤神经功能。普罗布考能产生抗氧化作用,同时具有直接阻碍低密度脂蛋白的生成的功能,抑制机体内巨噬细胞等吞噬细胞向斑块处的聚集与浸润,降低基质金属蛋白及组织蛋白酶的降解,阻碍粥样化进程[11]。阿托伐他汀能增加肝细胞表明低密度脂蛋白的分解与摄取作用。阿司匹林可有效抑制花生四烯酸的代谢作用,同时增加环磷酸腺苷的浓度,抑制血小板黏附聚集、黏附作用,从而减少血栓形成[12]。而上述三种药物联合使用时,可产生协同作用,以此改善患者神经功能及脑血管功能,减少斑块数量及面积。
综上所述,普罗布考联合阿托伐他汀、阿司匹林治疗T2DM合并CI可显著改善患者神经功能、血糖水平及脑血管功能,减少斑块数量及面积,从而提高治疗效果,且不会增加不良反应发生率。
