超声三维斑点追踪技术评价非酒精性脂肪性肝病合并2型糖尿病患者左心功能研究*
2022-09-23奚佳颖汤佳美刘玲玉
奚佳颖,汤佳美,刘玲玉,王 韦
非酒精性脂肪性肝病(non-alcoholic fatty liver disease,NAFLD)是与热量过剩和代谢紊乱相关的最常见的慢性肝病[1-3]。随着社会经济的飞速发展,NAFLD代表代谢综合征(MS)的肝脏表现,其患病率不断上升,当前其发病率约为25%[4]。胰岛素抵抗(insulin resistance,IR)是NAFLD的核心病理学发病基础。随着IR进展,易导致2型糖尿病(type 2 diabetes mellitus,T2DM)的发生[5]。NAFLD与肥胖、高血压、血脂异常等导致心血管疾病的危险因素密切相关[6]。目前,NAFLD合并T2DM对心功能的不利影响已被证实。我们采用超声三维斑点追踪成像(three-dimensional speckle tracking imaging,3D-STI)技术评估了NAFLD合并T2DM患者左心功能,现报道如下。
1 资料与方法
1.1 临床资料 2019年6月~2021年6月我院诊治的NAFLD合并T2DM患者60例,男41例,女19例;年龄为29~74岁,平均年龄为(46.4±4.8)岁。符合《非酒精性脂肪性肝病防治指南》[7]和《中国2型糖尿病防治指南》[8]的诊断标准,其中轻度NAFLD 30例,重度30例。排除标准:1型糖尿病、妊娠期糖尿病或其他类型糖尿病;既往有大量饮酒史;合并恶性肿瘤;合并严重的肝、肾、心、肺功能不全;酒精性肝病或自身免疫性肝病;既往有肝脏手术史。另选择同期性别和年龄与NAFLD合并T2DM患者匹配的T2DM患者30例作为对照组,均排除NAFLD、心、肝、肺等各种器质性疾病或有高血压病史。纳入患者签署知情同意书,本研究获得我院医学伦理委员会审核通过。
1.2 血生化指标检测 使用日本OLYMPUS AU5400型全自动生化分析仪检测谷丙转氨酶(ALT)、谷草转氨酶(AST)和空腹血糖(FPG);使用TOSOH HLC-723全自动分析仪检测糖化血红蛋白(HbA1c)。
1.3 心功能检查 使用GE Vivid E9型彩色多普勒超声诊断仪和M5S-D探头,频率为1.5~4.5 MHZ,行常规二维超声探查。患者取左侧卧位,嘱放松、平静呼吸,连接同步心电图。于左室长轴切面测量左室舒张末内径(LVDd)和左室收缩末内径(LVDs);应用脉冲波多普勒测量二尖瓣口舒张早期峰值血流速度(E)和舒张晚期峰值血流速度(A),计算E/A比值。切换到实时三维动态模式,使用4V-D全容积探头,频率为1.7~3.3 MHZ,图像帧频为25~50帧/s,以确保视图保持在最佳时间和最高的空间分辨率;于心尖部位寻找最佳的心尖四腔切面,待心内膜和心外膜显示完整、清晰时,嘱患者吸气后屏气,启动4D模式,连续采集3个心动周期的三维动态图像。应用4D Auto LVQ软件自动计算左室舒张末期容积(LVEDV)、左室收缩末期容积(LVESV)、左室射血分数(LVEF)和左室质量指数(LVMI)。由系统自动对17个心肌节段进行三维斑点追踪并获得其时间-应变曲线图和牛眼图(图1),由程序自动计算出左心室应变参数,包括整体纵向应变(GLS)、整体周向应变(GCS)、整体径向应变(GRS)和整体面积应变(GAS)。
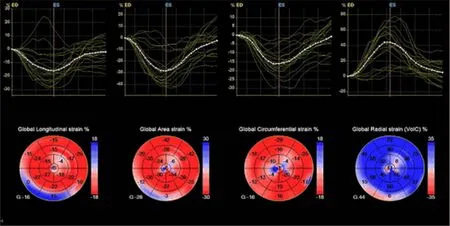
图1 3D-STI技术检测左心室应变曲线图和牛眼图
2 结果
2.1 三组血生化指标比较 重度NAFLD合并T2DM患者HbA1c、血清ALT和AST水平均显著高于轻度组或单纯T2DM组(P<0.05,表1)。

表1 三组血生化指标比较
2.2 三组常规二位超声参数比较 三组LVDd、LVDs和E/A比值均无显著性统计学差异(P>0.05,表2)。

表2 三组常规二维超声参数比较
2.3 三组三维左心室功能参数比较 三组LVEF、LVEDV、LVESV和LVMI比较均无统计学差异(P>0.05,表3)。

表3 三组三维左心室功能参数比较
2.4 三组左心室3D-STI应变参数比较 三组GLS、GCS、GRS和GAS差异均有统计学意义(P<0.05);与单纯T2DM患者比,轻度NAFLD合并T2DM患者GLS、GCS、GRS和GAS均无统计学差异(P>0.05);与其他两组比,重度NAFLD合并T2DM患者GLS、GCS、GRS和GAS均显著降低(P<0.05,表4)。
表4 三组左心室3D-STI应变参数比较
3 讨论
NAFLD合并T2DM患者发生心功能障碍的机制尚不清楚。目前,研究认为其致病因素可能包括胰岛素抵抗、与心脏脂肪变性有关的脂肪毒性、脂肪酸代谢的改变和炎症因子的释放等[9-12]。T2DM和NAFLD均为胰岛素抵抗升高的危险因素,两者的协同作用进一步加重了左室功能障碍[13-16]。近期有证据表明,血清HbA1c水平不仅与NAFLD的存在和严重程度有关,还与NAFLD患者的心功能有关[17]。由于HbA1c水平不同,患者发生心血管事件的风险存在一定的差异。这一证据表明,不同水平的HbA1c可能导致不同程度的心血管疾病。血清HbA1c在预测心血管事件中具有重要的作用,故而有研究者将其作为评价NAFLD患者心功能的糖代谢指标。在一项研究中,研究人员发现血清HbA1c水平升高与LVEF降低有关,其病理机制包括蛋白激酶C的过度激活、晚期糖基化终末产物的过度沉积和氧化应激的升高等[18]。本研究中重度NAFLD合并T2DM患者HbAlc、ALT和AST均显著高于轻度NAFLD合并T2DM或单纯T2DM患者,提示T2DM合并重度NAFLD患者肝酶异常更明显,胰岛素抵抗更严重。3D-STI检测的应变参数变化趋势与HbAlc变化相反,提示高HbAlc水平患者心室收缩功能受损更明显,NAFLD合并T2DM可进一步加重机体代谢紊乱和心功能障碍。
目前,仅有少数研究采用组织多普勒成像证实NAFLD合并T2DM可导致左室收缩功能受损。有研究报告了在此类患者中LVEF轻微下降,但这一变化仅发生于男性NAFLD患者[19]。也有研究未发现心脏收缩功能的任何改变。在本研究中,所有患者LVEF都是正常的,而且单纯T2DM患者与轻度NAFLD合并T2DM患者左心室三维应变参数变化未发现有统计学差异。可能的解释是,轻度NAFLD对心功能的影响可能较轻微,而重度NAFLD合并T2DM患者GRS、GCS、GLS和GAS均显著低于轻度NAFLD合并T2DM或单纯T2DM患者,提示重度NAFLD合并T2DM患者左室收缩功能存在亚临床损害。由于心肌的代偿作用,LVEF在心肌损害早期一般处于正常范围,表明使用LVEF这个参数可能无法准确评估NAFLD合并T2DM患者左室收缩功能,尤其是在早期阶段。
左室心肌主要由约70%纵向纤维和30%环状纤维组成。由于心肌纤维的运动方向和排列方式的不同,以及纤维缩短和增厚的程度和时间的不同,纵向纤维在左室收缩功能中发挥着重要的作用[20]。在本研究所有T2DM患者中,随着NAFLD的进展,GLS的下降先于LVEF的变化,对此最可能的解释是位于心内膜的纵向纤维对缺血、缺氧和压力负荷等有害因素更敏感。目前,众多研究已经描述了GAS,作为一个新的参数,它被视为GLS和GCS的集成,与纵向和圆周运动均有关,代表心内膜区域的变形。因此,GAS的降低被认为是心肌收缩功能不全的更好的指标。已有研究[21]表明,NAFLD与GLS下降独立相关。NAFLD患者GLS与GRS下降更为显著[22。本研究发现随着NAFLD进展,采用3D-STI检测的左心室应变参数,如GLS、GCS、GRS和GAS呈下降趋势,提示NAFLD的进展可加重左室收缩功能障碍。
