温阳扶正利水方治疗阳虚水泛型慢性心力衰竭
2022-09-23马广盛倪代梅王朝亮
马广盛,倪代梅,王朝亮
(安徽中医药大学附属太和中医院心病一科,安徽 阜阳 236600)
慢性心力衰竭(CHF)以自发进展的不可逆的心室重构为主要特征,是各类心血管疾病的最终归宿[1-2]。多种器质性心血管疾病和非心脏疾病均可引发心脏功能受损,感染、心律失常等诱因使心功能反复恶化进而加速心衰进展,代偿机制失衡,继发多种全身不良效应而危及患者生命,疾病负担重、病死率高、预后差[3-4]。目前,西医根据疾病的不同发展阶段采取针对性的干预及治疗措施,在改善症状、提高生活质量、延缓疾病进展等方面发挥积极作用[5-6],但存在经济负担重、再住院率高、药物毒副作用隐患等缺点。中医以辨证论治为基本原则,在慢性心力衰竭的预防及治疗方面具有独特优势和广阔前景[7-8]。
慢性心力衰竭归属“心胀”“心痹”等范畴。病位在心,发病多因心之阳气亏虚,日久因虚致实,酿为瘀血、水饮。心主血脉,为阳脏,心气亏虚则鼓动血行无力;心阳亏虚则化赤不足、不能下济肾阳,继而血液瘀滞脉道、气化不利;脉道涩滞不通,津液泛溢脉外,加之肾阳蒸化失职,发为水饮。瘀血、水饮稽留不去,困遏心脉,复又损伤心气、心阳,虚实互为因果,形成恶性循环,致疾病逐渐加重,迁延难愈。因此,心衰发病因于“本虚”,瘀血、水饮因虚而生。审因施治是中医治病之根本,温阳扶正利水方以参附汤合葶苈大枣泻肺汤为基础方,配伍活血化瘀通络之品,达标本兼治之功效,临床疗效显著。本研究旨在观察温阳扶正利水方联合西医常规治疗对阳虚水泛型慢性心力衰竭患者血清NT-proBNP、cTnI 水平及临床症状、活动耐力、生活质量等方面的影响以综合评定临床疗效。
1 资料与方法
1.1 一般资料 病例选取2019 年1 月—2021 年4 月收治的慢性心力衰竭患者80 例,随机分为治疗组与对照组,各40 例。治疗组,男22 例,女18 例,平均(64.02±5.81)岁,病程(3.71±2.98)年,合并冠心病25 例,高血压病23 例,糖尿病10 例。对照组,男23例,女17例,平均(65.60±6.30)岁,病程(4.03±2.76)年,其中合并冠心病25 例,高血压26 例,糖尿病8 例。2 组患者的性别、年龄、病程及基础疾病等一般资料进行比较,差异无统计学意义(P>0.05),具有可比性。
1.2 诊断标准 西医诊断标准参照《中国心力衰竭诊断和治疗指南2018》[5]和《内科学(第9 版)》[1],结合患者既往病史、症状及临床辅助检查证实诊断。中医诊断标准参照《中药新药临床研究指导原则》[9]心力衰竭的诊断标准,中医辨证属阳虚水泛型。
1.3 纳入与排除标准
1.3.1 纳入标准 1)年龄35~80 岁;2)符合上述慢性心力衰竭(阳虚水泛型)诊断标准;3)心力衰竭分级属于Ⅱ~Ⅳ级;4)自愿受试且能按要求服药,疗程期间内配合复查及随访者,签署知情同意书后纳入此次研究。
1.3.2 排除标准 1)不符合纳入标准者;2)合并肝、肾、血液、精神神经系统等严重的原发性疾病者;3)伴有严重感染、急性冠状动脉综合征、严重心律失常、活动性心肌炎等疾病;4)各种原因导致不能行走者;5)对治疗相关药物过敏者;6)配合度不佳,拒绝合作者。
1.3.3 终止、剔除标准 1)误纳者;2)主动退出试验者;3)自行更换治疗药物或服用药物低于应服药物的80%;4)病情危重需要更改治疗方案者;5)因严重不良事件而终止者。
1.4 方法 2组患者均给予健康宣教、饮食运动指导、心理疏导,积极治疗原发病、消除诱因,针对合并疾病情况采取相应常规治疗,以《中国心力衰竭诊断与治疗指南2018》[5]为指导,给予利尿剂、ACEI 类、β受体阻滞剂等药物治疗。治疗组加服温阳扶正利水方。药物组成:红参15 g,黄芪15 g,丹参15 g,麦冬12 g,葶苈子12 g(包煎),当归10 g,附子10 g,大枣6 枚,临证灵活变通,随症加减。如肢体肿甚者,酌加茯苓6 g,猪苓6 g,白术9 g;心悸喘甚者,加炙甘草12 g,沉香8 g;血瘀重者加红花6 g,泽兰8 g;纳食欠佳者,加鸡内金、炒麦芽、炒谷芽各8 g;便秘者,加火麻仁8 g,桃仁15 g,枳实9 g。水煎200 mL,日1 剂,早晚2 次分服,14 d 后评价并比较2 组患者的治疗效果。
1.5 观察指标 1)实验室指标:比较2 组患者治疗前后NT-proBNP、cTnI 等生物标记物指标水平的变化;2)6WMD[10]:采用6 min 步行距离试验评估并比较2组患者治疗前后运动耐力。3)心衰生活质量评分比较[11]:采用MLHFQ 评分表评价并比较2 组患者治疗前后生活质量改善情况;4)随访并记录3 个月内2 组患者再住院率。
1.6 疗效标准 参照《中药新药临床研究指导原则》[9]中疗效评定标准进行疗效评价。临床控制:心悸、喘闷、肢体浮肿等症状显著缓解,肺部啰音消失,证候积分减少≥95%;显效:心悸、喘闷、肢体浮肿等症状明显缓解,肺部啰音基本消失,证候积分减少≥70%;有效:心悸、喘闷、肢体浮肿等症状稍缓解,肺部体征稍有减少,证候积分减少≥30%;无效:心悸、喘闷、肢体浮肿等症状及肺部体征无好转甚或加重,证候积分减少<30%。
1.7 安全性评价 观察并记录2 组患者与治疗相关的不良反应发生情况,如出血、严重肝肾功能损伤、胃肠道反应、电解质紊乱、皮疹、药物毒副作用等。
1.8 统计学方法 采用SPSS 24.0 对数据进行分析处理。计量资料采用均数±标准差()表示,组间差异比较采用独立样本t检验,计数资料采用χ2检验。以P<0.05 表示差异具有统计学意义。
2 结果
2.1 2 组治疗前后NT-proBNP、cTnI 比较 见表1。
表1 2 组治疗前后NT-proBNP、cTnI 比较(,n =40)
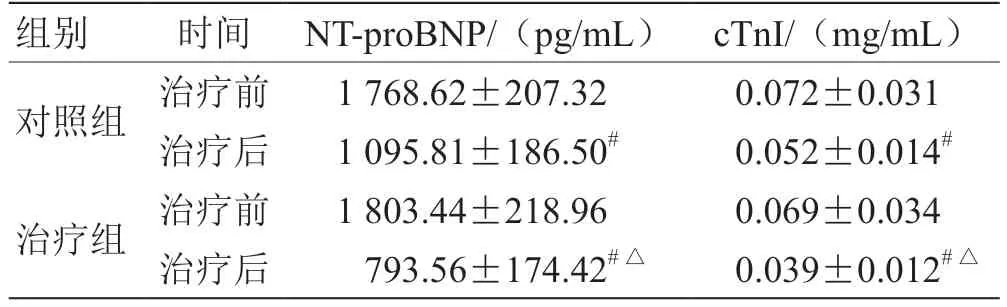
表1 2 组治疗前后NT-proBNP、cTnI 比较(,n =40)
注:与治疗前比较,# P <0.05;与对照组比较,△P <0.05
2.2 2 组治疗前后6WMD、MLHFQ 比较 见表2。
表2 2 组治疗前后6WMD、MLHFQ 比较(,n =40)
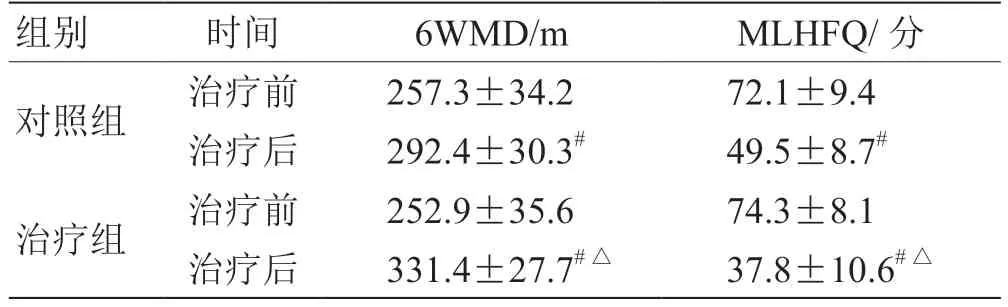
表2 2 组治疗前后6WMD、MLHFQ 比较(,n =40)
注:与治疗前比较,# P <0.05;与对照组比较,△P <0.05
2.3 2 组临床疗效结果比较 见表3。
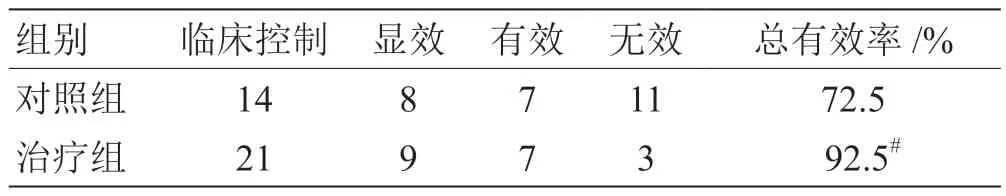
表3 2 组临床疗效结果比较(n =40) 例
2.4 2 组疗程结束后3 个月再住院率比较 见表4。

表4 2 组疗程结束后3 个月再住院率比较(n =40) 例
2.5 安全性评价 治疗期间,追踪记录随访2 组患者一般情况及相关实验室指标,对照组3 人出现电解质紊乱,干咳2 人,腹胀便秘3 人;治疗组电解质紊乱1 人,干咳3 人,腹胀1 人。2 组均无出血、严重肝肾功能损伤及严重不良事件发生,2 组比较差异无统计学意义(P>0.05),临床使用安全。
3 讨论
慢性心力衰竭是缓慢进展、反复急性发作的难以治愈的疾病,早期预防重于治疗[5,12]。健康宣教、饮食运动指导、心理疏导是消除慢性心力衰竭可逆性危险因素的重要基础管理措施[13]。此外,积极治疗原发病、抑制神经内分泌过度激活、延缓或逆转心室重塑从病理机制角度阻断疾病发生发展的始动、续动因素进而发挥治疗作用[14-15]。临床可根据BNP、cTn 等生物标记物协助判断慢性心力衰竭严重程度,指导治疗、预测转归[16]。
中医认为心衰发病因于本虚,本之虚,虚在心阳、心气[17-19]。心气虚弱,无力鼓动血行致脉络阻塞,失于濡养,可见心悸胸闷、乏力兼瘀血之证;心阳亏虚,化赤不足,不能下济肾阳,失于温煦,则见畏寒肢冷。内生水饮,责之阳虚与瘀血。血行瘀滞,脉道不通,津液泛溢脉外,加之肾阳蒸化失职,发为饮邪,则见胸胁胀闷、肢体水肿、尿少。故心衰发病因于心之气阳亏虚,以“虚”为本,因虚致实,为本虚标实之证。治疗当以温阳扶正为要,辅以利水、活血。
温阳扶正利水方以参附汤和葶苈大枣泻肺汤为基础方,方中附子可温心肾之阳,散阴寒,通心脉,复肾气气化之职;葶苈子善行水饮而平喘,使饮邪从小便而去,二药配伍使用达温阳利水之效。红参、黄芪均以补气为长,气旺能摄能行,则津液能行、血脉得通,红参兼可养心安神以解心中悸动,黄芪善治气虚浮肿尿少,又能固表止汗,以防外邪来犯致病情反复;丹参、当归皆入心经,补血活血,瘀祛络通,祛瘀而不伤正;麦冬、大枣滋阴养血、护脾生津,防温燥伤阴之弊。诸药配伍成方,温心阳、补心气以治致病之本,脉络通畅、饮有出路为治标之关键。把握病机,补通并用,虚实同治,祛邪而不伤正,共奏温阳扶正、利水活血之效。
动物及药理研究实验表明,参附汤可增强心肌收缩力、改善心功能,且人参能降低附子所含乌头碱对心肌细胞的毒性[20-21],葶苈大枣泻肺汤可强心、利尿、抑制心肌重构[22],此外,方中丹参、黄芪、当归[23-24]以单味药物或药对形式发挥改善心功能、防治或逆转心肌重构等功效,为温阳扶正利水方对慢性心力衰竭治疗的有效性提供了强有力的现代理论支持。
本研究结果显示,温阳扶正利水方联合西医常规疗法能有效降低慢性心力衰竭患者血清NT-proBNP、cTnI 水平,显著缓解患者的临床症状、改善心功能、增加活动耐力、提高生活质量,降低再住院率,减轻疾病负担,值得临床推广使用。但本研究周期短,未能对受试患者进行长时间的追踪随访,以明确温阳扶正利水方对慢性心力衰竭患者远期预后的深层影响,且未能开展相关实验以探寻温阳扶正利水方对阳虚水泛型慢性心力衰竭药理层次的作用机制研究以提供更有利的理论支持,日后需进一步完善。
