原发性化脓性脑室炎2例临床分析
2022-09-22伍海宁黄俊颖吴玮琦吴博文洪姗燕杨滢霞王凌星
伍海宁 黄俊颖 吴玮琦 吴博文 洪姗燕 杨滢霞 王凌星
化脓性脑室炎又称为脑室积脓、脑室内脓肿或室管膜炎,是指发生在脑室系统及其周围的炎症,以脑室内脑脊液化脓性改变为特征,常继发于脑膜炎、脑脓肿、脑室外引流或脑室内手术等。原发性化脓性脑室炎的病例报告较少,尤其是在成人。现本文报告2例成人原发性化脓性脑室炎患者的临床资料,以期为临床医师更好诊治本病提供参考。
1 临床资料
1.1 病例1患者女,60岁,因“发现精神行为异常10 d”就诊我院。家属代诉10 d前无明显诱因突发精神行为异常,表现为自言自语、烦躁不安,无法沟通,伴发热,无头痛、恶心、呕吐,无肢体无力,无不省人事、肢体抽搐,无咳嗽、咳痰等不适,于我院急诊就诊。就诊期间出现四肢抽搐、双眼上翻,发作频繁、间歇期仍神志不清,予“地西泮”镇静后症状改善,但意识未恢复。既往史,肾结石体外碎石术后、高血压、糖尿病史。入院查体:体温36.3℃,脉搏62次∕min,呼吸 18次∕min,血压121 mmHg∕65 mmHg,浅昏迷,心肺腹查体未见明显异常。双瞳孔直径2 mm,对光反应灵敏,疼痛刺激四肢见活动,双侧Babinski征可疑阳性,颈抵抗,Kernig征阴性,余神经系统查体欠配合。入院后考虑“颅内感染”,予“头孢曲松”抗感染、“更昔洛韦”抗病毒,辅以抗癫痫、脱水降颅压、对症支持等治疗。入院后查血常规示白细胞计数 25.37×109∕L(3.5×109∕L~9.5×109∕L),中性 粒 细胞 91.3%(40%~75%);糖化血红蛋白9.2%(3.9%~6.3%);急诊生化:葡萄糖 26.76 mmol∕L(3.80~6.30 mmol∕L);血酮体、降钙素原未见异常。入院第2天完善腰穿及脑脊液检查(见表1);头颅MRI(图A~C)见液体衰减翻转恢复序列(fluid-attenuated inversion recovery,FLAIR)和弥散加权成像(diffusionweighted imaging,DWI)序列显示双侧脑室后角高信号(图AB),T1增强扫描可见室管膜强化(图C)。腹部彩超提示右肾结石并轻度积水,余未见异常。心脏彩超及胸部CT未见异常。入院第3天患者仍反复发热、意识障碍,予改用“美罗培南(2.0 g静脉滴注每8 h 1次)”加强抗感染。入院第10天,患者神志转清,能回答简单问题,予复查腰穿及脑脊液检查(见表1),血培养、尿培养结果回报均阴性。入院第25天,复查头颅MRI见双侧脑室内积脓较前改善(图D~F)。入院第8周,复查头颅MRI见异常信号几乎消失(图G~I),再次复查腰穿及脑脊液检查(见表1)见脑脊液压力正常,细胞数及脑脊液蛋白较前明显降低。患者症状改善,病情稳定好转,出院后继续口服抗感染治疗。
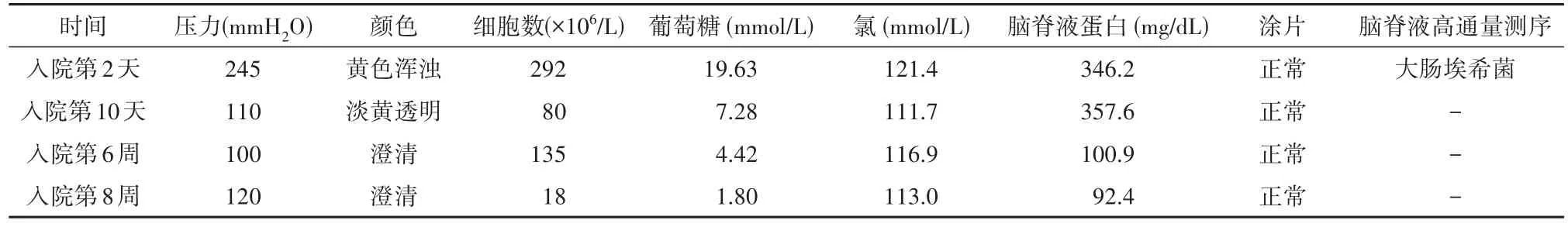
表1 病例1脑脊液检查结果
1.2 病例2患者男,58岁,因“尿频、尿痛伴发热、头痛3 d”就诊我院泌尿外科。既往糖尿病病史;3个月前于外院确诊右下肺癌,并规范化疗。此次入院诊断考虑“泌尿系感染”,予以抗感染治疗后尿路刺激症状明显改善,复查尿常规及培养均阴性。但患者仍有发热、头痛,伴颈部僵硬。体格检查:体温38℃,脉搏123次∕min,呼吸20次∕min,血压136 mmHg∕73 mmHg,神清,心肺腹查体未见明显异常。专科查体:神清,脑神经(-),四肢肌力、肌张力正常,共济检查、感觉系统无异常,双侧腱反射对称,左侧Hoffmann征阳性,双侧掌颌反射阳性,左侧Babinski征阳性,颈部抵抗,颌胸距4指,Kernig征阳性。经会诊后考虑“颅内感染”,转入我科,治疗上予“美罗培南(2.0 g静脉滴注每8 h 1次)”经验性抗感染治疗,辅以补液、对症支持等处理。转入第2天,行腰穿及脑脊液检查(见表2),完善头颅MRI见FLAIR和DWI序列显示双侧脑室后角高信号(图J、K)。转入第4天,患者仍反复高热,予加用“万古霉素(1.0 g静脉滴注每12 h 1次)”覆盖革兰氏阳性菌。此后患者热峰下降,头痛好转。转入第11天,复查腰穿及脑脊液检查(见表2)见细胞数较前升高,脑脊液培养结果回报克氏葡萄球菌生长,继续予“万古霉素”抗感染治疗。转入第16天,复查头颅MRI双侧脑室后角异常信号消失(图M~O)。转入第23天,复查腰穿及脑脊液检查(表2)细胞数及脑脊液蛋白均较前降低。患者无诉不适,病情好转出院。

表2 病例2脑脊液检查结果
2 讨论
本文2例患者无外伤、脑脓肿或神经外科手术继发的脑室炎,故诊为原发性化脓性脑室炎。文献报道大多数原发性化脓性脑室炎发生在新生儿和儿童,国内外只有11例成人病例被记录在案[1-6]。
化脓性脑室炎的临床表现常为非特异性,包括头痛、发热、癫痫发作、局灶性神经功能障碍等,常被误诊为脑膜炎或脑炎。化脓性脑室炎通常缺乏脑膜刺激。GRONTHOUD等[1]描述的6例原发性化脓性脑室炎中只有1例出现颈抵抗;其他文献报告了类似的发现[3-4,6]。本文2例患者均表现出明显的脑膜刺激,因此早期及时予抗感染治疗并进行腰椎穿刺,而对于无脑膜刺激的患者,抗生素的使用可能会延迟。此外,化脓性脑室炎虽然也属于细菌性感染,但脑脊液改变常不典型,其脑脊液细胞数升高经常不如化脓性脑膜炎。本文2个病例记录到脑脊液细胞数最高分别为292×106∕L和105×106∕L,这与MRI表现的炎症严重性不符。在化脓性脑室炎的病例中,脑室是感染的主要部位,这已在动物模型中得到证实[7],但脑脊液分析的结果有时可能无法准确揭示脑室感染的严重程度,故应重视MRI的变化。
MRI在化脓性脑室炎的诊断中起着重要作用。脑室内脓液积聚导致MRI异常信号,主要表现为脓液在T1WI呈高信号,T2WI呈低信号,FLAIR呈高信号。脓液的部分区域在DWI上多数呈高信号,少数为等信号,表观弥散系数(apparent diffusion coefficient,ADC)呈低或等信号,提示脓液中存在部分导致水分子扩散受限的成分。94%的化脓性脑室炎病例在MRI中显示脑室积脓[8],这被认为是化脓性脑室炎最具特征性的表现。DWI是诊断化脓性脑室炎最敏感的方法[9]。本文2例患者MRI表现均明显具有化脓性脑室炎的特征,因此可以正确诊断。脑室炎的其他特异性MRI表现是脑积水和脑室周围高信号,这在我们的患者中并不明显。
化脓性脑室炎可致脑积水甚至死亡。一旦确诊,应尽早开始使用敏感抗生素、手术或两者结合。然而,化脓性脑室炎的抗生素治疗尚无明确指南。在细菌性脑膜炎的病例中,头孢曲松通常是经验性抗生素的首选;但它在严重化脓性脑室炎病例中可能不够有效,因此,多次病原学检查及药敏试验尤为重要。关于抗生素疗程,有文献报道建议持续6~12周[9],与脑脓肿的抗生素疗程相似。当药物临床反应不理想时,应考虑手术治疗。
化脓性脑室炎主要影响免疫功能低下的人群[10],这与本文发现相符。本文2例患者均患糖尿病,且其中1例患有肾结石并积水,另1例则是明确的尿路感染。据报告,尿路感染是脑膜炎的一个原因[11-12]。
综上,本文报告2例原发性化脓性脑室炎,具有典型的MRI表现,经治疗后恢复良好。虽然感染源尚不明确,但未控制的糖尿病可能是一个易感因素,尿路可能是细菌的潜在来源。早期识别其特征性的影像学表现并及早治疗,对于改善患者预后非常关键。
