宫腔镜联合腹腔镜治疗子宫黏膜下大肌瘤的疗效对比
2022-09-21李冰铁岭市中心医院辽宁铁岭112000
李冰 铁岭市中心医院 (辽宁 铁岭 112000)
内容提要:目的:探讨宫腔镜联合腹腔镜治疗方法在子宫黏膜下大肌瘤临床治疗中的应用疗效。方法:选取2018年6月~2019年8月本院收治的40例子宫黏膜下大肌瘤患者作为研究对象,随机分为观察组(宫腔镜联合腹腔镜治疗)和对照组(宫腔镜下手术治疗)各20例,观察两组患者的手术治疗效果及术后恢复情况。结果:与对照组相比,观察组患者术后并发症发生率相对更低(P<0.05),术后恢复排气时间、住院时间相对更短(P<0.05),患者治疗后的促卵泡刺激素水平与雌二醇水平偏低(P<0.05)。结论:选择宫腔镜联合腹腔镜治疗方法,可以让患者更加安全的接受治疗,减轻手术创伤,有助于患者术后的快速、良好康复。
子宫肌瘤属于良性肿瘤,发生于女性生殖系统,患者的子宫体、子宫颈等部位形成肌瘤组织。它的多发年龄在30~50岁[1]。而对于20岁左右的女性基本上不会患上此病。子宫肌瘤的存在着多种生长方式,分别为不同类型,其中包括子宫黏膜下大肌瘤。子宫黏膜下大肌瘤的发生,形成腹部肿块的同时,伴随有月经改变、白带增多等症状,肌瘤组织的生长,则会进一步引发压迫症状,影响患者的生育功能。尤其对于年轻患者,若经由临床诊断后确诊,很容易导致患者因病情而无法正常怀孕[2]。目前其具体诱发病因尚未形成明确机制,但整体上与患者的不良习惯或者内分泌功能紊乱、遗传因素有关。其中子宫黏膜下肌瘤的危险因素经过分析后,可归纳为体重超标、月经初潮早、多囊卵巢综合征。为了适当降低患病率,女性应注重月经周期的观察,并合理控制体重,保持心情愉悦,以免诱发子宫肌瘤,破坏女性正常的生育功能。对于子宫肌瘤患者,手术是子宫黏膜下大肌瘤临床治疗的主要选择,直接将肌瘤组织切除[3]。子宫黏膜下大肌瘤的手术治疗期间,在彻底切除肌瘤组织的同时,需要考虑到手术的创伤性,尽可能减轻手术创伤对于患者生殖系统器官组织的损害,建议采用微创手术方式。宫腔镜、腹腔镜的应用,则是为了在镜下清晰地观察肌瘤组织,便于精细、规范的实施护理操作,达到微创治疗的目的。宫腔镜与腹腔镜的联合治疗应用,对于提高手术安全和促进患者术后快速、良好恢复有着积极的影响[2]。
1.资料与方法
1.1 临床资料
本组研究对象为本院2018年6月~2019年8月收治的40例子宫黏膜下大肌瘤患者,应用单盲随机法,行分组对照研究(观察组和对照组各20例)。观察组中,患者年龄27~49岁,平均(33.67±5.02)岁。对照组中,患者年龄28~50岁,平均(32.91±4.85)岁。两组基本资料具有可比性(P>0.05)。
纳入标准:患者确诊为子宫黏膜下大肌瘤;患者已签订知情同意书;患者属于自愿参加此次研究活动;伦委会对于研究结果表示认可。为了防止受患者个体因素的影响,导致实验数据缺乏可信度,还应及时筛查出患有恶性肿瘤、阴道炎、宫颈炎以及精神类疾病的患者,对于子宫先天发育畸形的患者,也不宜纳入研究活动中,待选定适合的研究对象后,对其进行分类治疗,统计好每组患者治疗指标,将其作为实验参照标准。
1.2 方法
对照组(宫腔镜下手术治疗):选择在月经后5~7d实施手术,术前做好常规检查、宫腔镜检查、诊断性刮宫等工作,制定手术治疗方案,并对患者进行手术指导。禁食6h。手术治疗期间,取膀胱截石位,行全身麻醉,消毒、铺巾后,暴露外阴部位。留置导尿管,超声引导下,注入膨宫液,充盈膀胱。扩张宫颈,置入宫腔镜,镜下观察宫腔内的情况,观察肌瘤的位置、形态及体积大小。有蒂、暴露的黏膜下大肌瘤,需要在肌瘤表面进行切割,再将切除的瘤体取出。有蒂、未暴露的黏膜下大肌瘤,则是从两侧入刀,将肌瘤组织扭转摘除。无蒂的黏膜下大肌瘤,将肌瘤包膜切开后,宫腔镜下逐层剔除肌瘤。术后使用缩宫素、抗生素等药物进行持续治疗。
观察组(宫腔镜联合腹腔镜治疗):选择在月经后5~7d实施手术,手术治疗期间,取膀胱截石位,行全身麻醉,置入宫腔镜,宫腔镜下观察子宫肌瘤的实际情况,将肿瘤组织剔除。完成宫腔镜手术操作后,将宫腔镜退出,在腹壁实施穿刺,置入腹腔镜和手术器械,探查腹腔内的实际情况,镜下分离粘连组织,注意保护周围器官组织,将黏膜下肌瘤剥除,完成手术后退出腹腔镜,缝合手术切口。术后使用缩宫素、抗生素等药物进行持续治疗。在腹腔镜治疗中,医生还需要在患者腹部切开3mm切口,并置入腹腔镜,结合影像判断患者子宫黏膜下肌瘤变化情况。对于两组患者均应保证术后合理饮食,并准确记录患者的入院与出院时间,对于手术治疗中的电凝器械,均需要按照规范化操作步骤进行。同时,护士还应参照医嘱对患者的切口创面进行有效护理,避免因护理因素,导致两组患者对比数据出现可信度低问题。其中在腹腔镜治疗中,医生还需要针对患者的腹腔处使用生理盐水予以冲洗,便于维护患者切口卫生。在这期间,护士还应密切监测患者各项生命体征的平稳,为了保证本次研究活动的顺利进行,对于患者术中血压、心率、呼吸频率等指标都应当加强关注,一旦超出安全范围,需立即对其进行急救,以免术中突发危险事故,导致患者无法顺利完成手术。对此,医护人员应严格按照标准化宫腹腔镜联合术对子宫肌瘤患者予以治疗,并在患者治疗后进行追踪,对其术后3个月的血清指标进行反馈,由此知晓患者在不同手术治疗下的具体效果。
1.3 观察指标
①术中出血量:应用纱布垫、大纱布,采取面积测量法,结合容积法进行术中出血量的检测,对比宫腔镜联合腹腔镜治疗和宫腔镜下手术治疗的差异;②术后恢复情况:记录两组患者的排气恢复时间和住院时间,对比其差异性;③并发症:在术后恢复期间,观察两组发生腹痛、宫腔粘连、感染等并发症的患者比例[3];④血清指标:患者在治疗前后接受性激素六项检查,通过记录患者的雌二醇与促卵泡刺激素指标,判定具体疗效。
1.4 统计学分析
应用SPSS19.0统计学软件处理和分析本研究相关数据。应用±s和%进行计量和计数,由t和χ2检验,对比两组患者的术中出血量、术后恢复排气时间、住院时间以及并发症发生率,P<0.05为存在差异性。
2.结果
2.1 手术治疗及术后恢复情况
观察子宫黏膜下大肌瘤患者接受宫腔镜联合腹腔镜治疗(观察组)和宫腔镜下手术治疗(对照组)期间的出血量,对比治疗后的排气恢复时间和住院时间,见表1。
表1.手术治疗及术后恢复情况 (n=20,±s)

表1.手术治疗及术后恢复情况 (n=20,±s)
组别 术中出血量(mL) 术后恢复排气时间(h) 住院时间(d)观察组 104.29±12.42 29.85±4.68 5.05±1.04对照组 165.37±15.67 41.37±5.06 7.27±1.39 t 15.661 7.745 5.719 P<0.05 <0.05 <0.05
2.2 并发症
观察子宫黏膜下大肌瘤患者接受宫腔镜联合腹腔镜治疗(观察组)和宫腔镜下手术治疗(对照组)后的腹痛、宫腔粘连、感染等并发症发生情况,见表2。
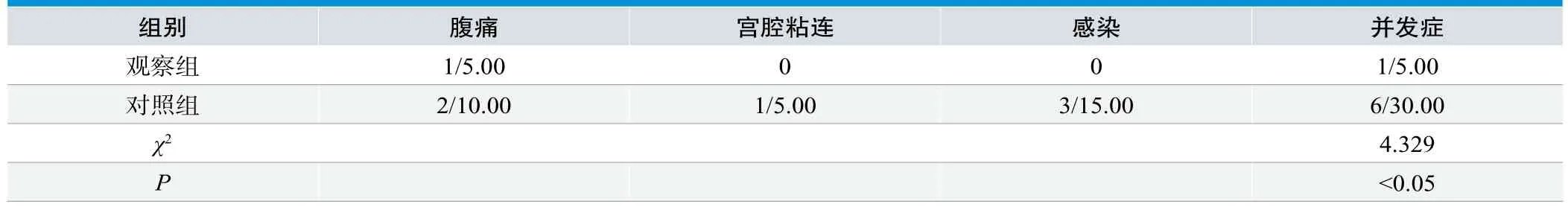
表2.并发症观察(n=20,n/%)
2.3 对比患者治疗前后血清指标
对照组与观察组患者相比,治疗前的血清指标无统计学意义。对照组与观察组相比,治疗后患者的促卵泡刺激素与雌二醇水平略高。两组对比,差异显著(P<0.05),见表3。
表3.患者治疗前后血清指标对比(n=20,±s)

表3.患者治疗前后血清指标对比(n=20,±s)
组别 促卵泡刺激素水平(IU/L) 雌二醇水平(pg/mL)治疗前 治疗后 治疗前 治疗后对照组 7.49±1.38 12.67±1.68 68.46±7.25 48.25±8.36观察组 7.47±1.42 11.35±1.23 68.23±7.24 44.06±4.85 t 2.523 4.674 2.568 4.974 P>0.05 <0.05 >0.05 <0.05
3.讨论
子宫黏膜下大肌瘤是子宫肌瘤的类型之一,肌瘤生长于子宫黏膜下,体积较大,会引发较为明显的压迫症状,损害患者的生殖健康,需要采取手术方法进行治疗[4]。应用手术方法治疗子宫黏膜下大肌瘤的过程中,关注手术疗效的同时,更要重视手术治疗的安全性,应该采取创伤性小的手术方式[5]。为了实现微创治疗,在手术操作的过程中,需要将宫腔镜、腹腔镜应用其中,可以在镜下清晰地观察肌瘤组织的状态,便于有针对性的实施手术操作[6]。
对于此类疾病的治疗,常需要秉承早发现早治疗的原则看待病情。虽然属于良性肿瘤,但子宫肌瘤的存在,会严重威胁患者的身心健康,使其饱受白带多、异常出血等病症的侵袭。据此,在其恶变风险较低的情况下,也应积极予以治疗,在选用保守治疗、药物治疗的基础上,手术治疗更加可靠且操作性强,能快速帮助患者恢复正常的子宫功能。为了维护女性健康,需随时进行妇科检查,避免因初期发病不明显而错失最佳治疗时机。特别是对于大肌瘤患者,因肌瘤体积过大,为了延缓生长速度,需首选手术治疗,即腹腔镜下切除术、宫颈镜下切除术等。而在手术治疗期间,能够充分保障手术操作的精细化程度,尽可能避免对周围组织造成损伤,在彻底剔除肌瘤组织的同时,能够有效保护患者的生殖系统器官组织,减少并发症的发生。单纯在宫腔镜下实施手术,能够保障手术安全、顺利地进行,但是仍存在明显的不足,诊疗范围存在局限性[7]。与腹腔镜的联合应用,能够进一步拓展诊治范围,更加清晰地观察肌瘤组织及腹腔内部环境,宫腔镜与腹腔镜设备相互辅助,便于彻底清除肌瘤,提高治疗的安全性[8]。手术治疗对于病灶组织可起到消除作用,但经过手术治疗后患者常因瘢痕子宫而导致患者出现子宫腺肌症等不良后果。因此,在手术治疗中需采用有效的方法优化疗效,并降低子宫黏膜受损概率。结合临床经验,以往单纯运用宫腔镜为患者进行手术治疗,对于小肌瘤的治疗效果较优,并且不易引起子宫破裂,医护人员的操作难度较小。然而,若对于子宫肌瘤较大或者多发子宫肌瘤患者,若依旧按照宫腔镜单一治疗方式,将形成切除不完全甚至大范围子宫内膜破损风险,反而会加剧患者痛苦。腹腔镜与宫腔镜的联用,可在原有宫腔镜操作下提供辅助力量,帮助医生更全面的观察子宫内膜肌瘤组织。微创手术作为当前子宫肌瘤首选治疗方案,在其实际操作中,关于宫颈镜、腹腔镜的使用方式,已然成为决定手术疗效的重要因素。本文提出的研究,正是为了验证微创手术中最为可靠的治疗方法,即单纯应用宫颈镜还是联合应用宫颈镜、腹腔镜,从实验中可根据不同分组结果的判定,提出可靠的治疗方法,以供临床治疗借鉴。
本组研究中,接受宫腔镜联合腹腔镜治疗后,观察组患者的术中出血量为(104.29±12.42)mL,并发症发生率为5.00%,明显低于接受宫腔镜下手术治疗的对照组,术后恢复排气时间和住院时间为(41.37±5.06)h和(7.27±1.39)d,比对照组更短,说明观察组患者的手术治疗效果及术后恢复情况更好,能够充分反映出宫腔镜联合腹腔镜治疗在子宫黏膜下大肌瘤临床治疗中的优势作用。同时,两组患者治疗前后血清指标的检测结果对比显示,治疗后观察组患者的促卵泡刺激素(11.35±1.23)IU/L,雌二醇(44.06±4.85)pg/mL,从而可知在不同的治疗方法下,患者可在联合治疗手段下维持激素水平的稳定,并且在腹腔镜治疗下,患者将呈现正常的激素分泌水平。一般而言,子宫肌瘤患者自患病后会出现激素升高情况,经治疗后,其卵巢功能与激素分泌功能将重新恢复到稳定状态。相比较,宫腔镜会在手术治疗中对卵巢供血功能、激素分泌功能产生相应的影响,在其联合腹腔镜使用后,其不良影响更小。
综上所述,宫腔镜联合腹腔镜治疗子宫黏膜下大肌瘤可以充分保障临床治疗的安全性和有效性。
