可调压分流管LPS术和VPS术治疗交通性脑积水患者的疗效
2022-09-21王维波
吴 波 邓 达 王维波
成都中医药大学附属资阳医院,四川 资阳 641300
通信作者:吴波
交通性脑积水指因脑脊液循环发生堵塞,从而导致脑脊液回流产生障碍,积聚于脑室与蛛网膜下腔发生的脑组织功能障碍[1-2]。既往采用侧脑室腹腔分流术(ventriculoperitoneal shunt,VPS)作为临床主要治疗方式,但该术式再手术率与术后并发症发生率较高,不利于改善患者术后生活质量[3-4]。可调压分流管腰大池腹腔分流术(lumboperitoneal shunt,LPS)通过利用脑室相通腰大池生理优势,避免脑组织内操作,有效减少颅内并发症发生概率,近年来LPS 被广泛应用于临床[5-6]。迟发性颅内出血(delayed intracerebral hemorrhage,DICH)是交通性脑积水患者腹腔分流术后相对少见并发症,但其严重时可对分流效果与患者生命安全产生严重影响,且现阶段DICH 发病机制尚不明了,分析交通性脑积水患者腹腔分流术后DICH 发生相关影响因素对临床防治具有重要作用[7]。基于此,本研究旨在探讨LPS 和VPS 对交通性脑积水患者疗效与血清红细胞分布宽度(RDW)、中枢神经特异性蛋白(S100B)、转化生长因子-β1(TGF-β1)的影响及DICH发生相关因素分析。
1 资料和方法
1.1 一般资料选取2018-01—2021-11 成都中医药大学附属资阳医院收治的交通性积水患者300 例为研究对象进行前瞻性研究。纳入标准:(1)均经头颅MRI/CT 检查确诊;(2)临床资料完整;(3)患者及家属均知情同意并签署承诺书者。排除标准:(1)入院前接受其他相关治疗;(2)合并脏器功能重要障碍者;(3)严重颅内高压;(4)脊柱手术禁忌证者;(5)原发性脑积水病史;(6)梗阻性脑积水;(7)既往神经系统疾病史。按随机数字表法将300 例患者随机分为研究组与对照组各150例,其中研究组男88例,女62例,年龄28~70(52.15±9.28)岁;格拉斯哥昏迷评分(GCS)3~5 分65 例,6~8 分51 例,9~15 例34 例;原发病:脑外伤61例,动脉瘤破裂蛛网膜下腔出血37例,颅内占位病变16例,其他36例;糖尿病55例,高血压78 例,吸烟24 例,喝酒30 例。对照组男81 例,女69例,年龄27~71(52.66±9.41)岁;GCS 评分3~5 分62例,6~8分55例,9~15例33例;原发病:脑外伤58例,动脉瘤破裂蛛网膜下腔出血38例,颅内占位病变17例,其他37 例;糖尿病55 例,高血压79 例,吸烟28例,喝酒30例。2组一般资料差异无统计学意义(P>0.05),具有可比性。本研究取得伦理委员会审查审批同意。
1.2 方法术前处理:颅脑CT检查、气管插管、维持电解质平衡,常规消毒,全身麻醉等。
对照组行VPS 术治疗:患者持仰卧位并于左侧侧脑室枕角穿刺,流出脑脊液后将导丝退出(入侧脑室长度维持在4.5 cm)。于耳后皮下固定分流关阀门,并连接分流管,经头颈胸皮下至肋弓下缘与同侧锁骨中线皮下交点,保留腹腔端30 cm 游离,置入腹腔髂窝方向。
研究组行LPS 术治疗:患者左侧卧、右下肢伸直、曲颈左下肢屈膝,纵向穿刺于L3~L4 或L4~L5 椎间隙(切口穿刺点5 mm),针头斜面向上经专用穿刺点垂直刺入背部,有落空感后将针芯退出,顺穿刺针套管,再于椎管腰大池4~5 cm置入分流管,渗出脑脊液后退出穿刺针,建立皮下隧道3 cm 切口于腰部穿刺点,在髂后上棘安置阀门于储液囊,切口为左下腹髂前上棘于肚脐连线中外约1/3 位置,逐层分开皮肤,暴露腹膜,通条作切小口在皮下联连通髂棘于腰部位置,置入20 cm 长度末端分流管于盆腔中,将分流管与分流阀门连接结扎,将多余分流管固定并剪除,选用可调压分流阀门,逐层缝合切口。术后2 组患者均常规抗感染治疗。
1.3 观察指标(1)疗效:于术后6个月进行复查时评估疗效。治疗后临床症状明显改善,经头颅MRI/CT检查显示脑室系统明显缩小,且少量或无硬膜下积液视为优;治疗后临床症状有改善,脑室系统有缩小,且脑积水处存在脑组织腹胀视为良:治疗后临床症状与脑室系统无改善视为一般。(2)治疗前后各评分比较:采用加拿大神经病学量表(CNS)评估患者神经功能缺损情况,包括9 项内容,总分0~12 分,分数越高,神经功能越好;采用改良Rankin量表(mRS)评估患者日常生活能力,总分0~6分,分数越高,神经功能越差。分别于治疗前与治疗后6 个月进行评估。
(3)治疗前后指标比较:采集5 mL 外周静脉血,应用全自动生化分析仪(山东博科生物产业有限公司,BK-280)检测红细胞分布宽度(red blood cell volume distribution width,RDW),ELISA 检测中枢神经特异性蛋白(S100B)水平,转化生长因子-β1(transforming growth factor-β1,TGF-β1)水平。试剂盒来自武汉艾迪抗生物科技有限公司。于术前与术后1 周进行检测。(4)并发症:比较2 组患者术后并发症发生情况,包括感染、癫痫、引流管外露、堵管、DICH 与总并发症发生率。(5)收集患者一般资料,包括年龄、性别、原发病、吸烟(吸烟定义为:每天抽烟≥1 支,连续吸烟时间>6月)、饮酒、糖尿病、高血压、术后2周内调节分流管阀门、术后穿刺道水肿、术后硬膜下有积液。通过二元Logistic 回归分析DICH 发生影响因素。1.4 统计学处理通过SPSS 22.0 对数据进行分析。计数资料以率(%)表示,行χ2检验;正态分布的计量资料以均数±标准差(±s) 表示,组间比较分别行独立样本t检验、组内比较配对样本t检验,采用重复测量方差分析不同时间的计量资料,采用Logistic 回归分析影响因素。P<0.05代表差异具有统计学意义。
2 结果
2.1 2组疗效比较2组治疗疗效存在明显差异,研究组疗较对照组更高(P<0.05)。见表1。

表1 2组疗效比较 [例(%)]Table 1 Comparison of curative effects between the two groups [n(%)]
2.2 2组治疗前后各评分比较治疗前,2组CNS评分、mRS 评分比较无明显差异(P>0.05)。治疗后,2组较治疗前的CNS 评分均显著升高,mRS 评分均显著降低(P<0.05),且研究组CNS 评分高于对照组,mRS评分均低于对照组(P<0.05)。见表2。
表2 2组治疗前后各评分比较 (分,±s)Table 2 Comparison of scores before and after treatment in the two groups (score,±s)

表2 2组治疗前后各评分比较 (分,±s)Table 2 Comparison of scores before and after treatment in the two groups (score,±s)
组别研究组n 150时点治疗前治疗后t值P值对照组150治疗前治疗后t值P值t值(2组治疗前比较)P值(2组治疗前比较)t值(2组治疗后比较)P值(2组治疗后比较)CNS评分5.06±0.56 7.96±0.81 16.213<0.001 5.05±0.65 7.01±0.69 11.353<0.001 0.143 0.887 10.935<0.001 mRS评分4.07±0.65 2.03±0.42 32.285<0.001 3.98±0.55 2.85±0.39 9.281<0.001 1.295 0.196 17.522<0.001
2.3 2 组治疗前后s100B、RDW、TGF-β1 比较治疗前,2组s100B、RDW、TGF-β1比较差异无统计学意义(P>0.05),治疗后研究组s100B、RDW、TGF-β1 均低于对照组(P<0.05)。组内比较,与治疗前相比,2组患者治疗后的s100B、RDW、TGF-β1水平均显著降低(P<0.05)。见表3。
表3 2组治疗前后s100B、RDW、TGF-β1比较 (±s)Table 3 Comparison of s100B,RDW and TGF-β1 between the two groups before and after treatment (±s)

表3 2组治疗前后s100B、RDW、TGF-β1比较 (±s)Table 3 Comparison of s100B,RDW and TGF-β1 between the two groups before and after treatment (±s)
指标s100B/(μg/L)n组别研究组对照组t值P值研究组对照组t值P值研究组对照组t值P值150 150 RDW/%150 150 TGF-β1/(ng/L)150 150治疗前2.21±0.31 2.22±0.34 0.266 0.790 16.35±2.34 16.87±2.26 1.958 0.051 2718.50±703.58 2798.08±729.76 0.961 0.337治疗后1.28±0.27 1.73±0.32 13.163<0.001 12.58±1.58 14.28±1.55 9.407<0.001 1664.76±625.59 2304.26±692.44 8.393<0.001 F值F 时点=505.692 F 组间=3.742 F 交互=12.702 F 时点=226.347 F 组间=3.989 F 交互=0.477 F 时点=136.811 F 组间=3.053 F 交互=4.795 P值P 时点<0.001 P 组间=0.054 P 交互<0.001 P 时点<0.001 P 组间=0.047 P 交互=0.490 P 时点<0.001 P 组间=0.082 P 交互=0.029
2.4 2组术后并发症比较研究组患者术后DICH与总并发症发生率均低于对照组(P<0.05)。见表4。

表4 2组术后并发症比较 [例(%)]Table 4 Comparison of postoperative complications between the two groups [n(%)]
2.5 2组单因素比较2组在性别、原发病、吸烟、饮酒、术后穿刺道水肿比较差异无统计学意义(P>0.05),但2 组在年龄、糖尿病、高血压、术后1 周内调节分流管阀门、术后硬膜下有积液比较差异有统计学意义(P<0.05)。见表5。

表5 DICH组与非DICH组单因素比较Table 5 Univariate comparison between DICH group and non-DICH group
2.6 术后DICH 发生多因素Logistic 回归分析 以“是否发生DICH”为因变量,“年龄、糖尿病、高血压、术后2 周内调节分流管阀门、术后硬膜下有积液”为自变量(赋值见表6),进行多因素Logistic 回归分析显示,年龄、高血压、糖尿病、术后1周内调节分流管阀门、术后硬膜下有积液均为术后DICH发生的危险因素(P<0.05)。见表7。

表6 交通性脑积水患者术后DICH发生多因素Logistic回归分析赋值情况Table 6 Multivariate Logistic regression analysis assignment of postoperative DICH in patients with communicating hydrocephalus
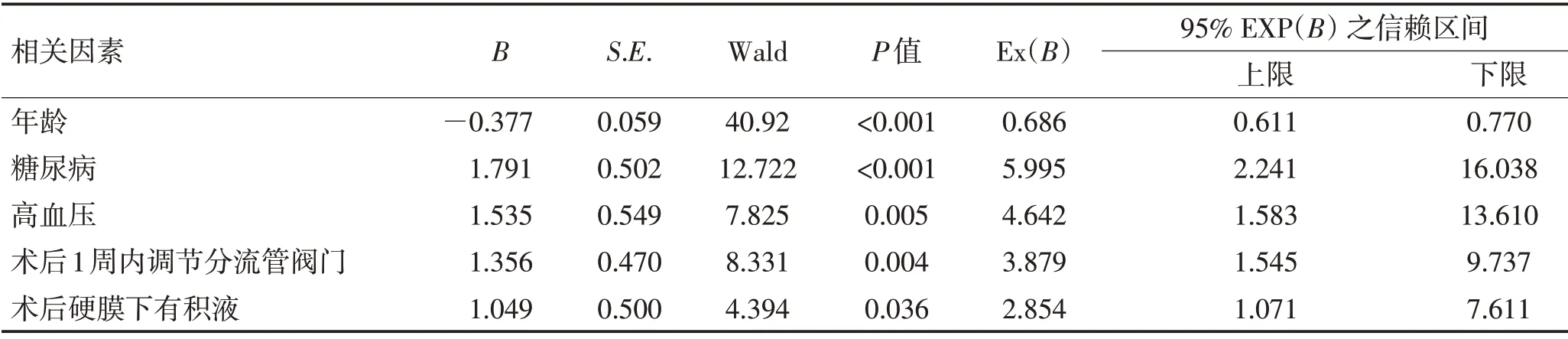
表7 交通性脑积水患者术后DICH发生多因素Logistic回归分析Table 7 Multivariate Logistic regression analysis of postoperative DICH in patients with communicating hydrocephalus
3 讨论
交通性脑积水是神经外科临床较常见疾病[7-10],临床治疗多采用腹腔分流术治疗[11-12],主要为LPS术和VPS术。本研究通过对2组种术式进行对比显示,研究组疗较对照组更高,提示可调压分流管LPS 术治疗交通性脑积水较VPS 术疗效更好,其治疗效果更好原因分析为[13-16]:(1)可调压分流管LPS 术通过应用组合阀将脑室内压力有效控制,维持在正常范围。(2)可调压设计方便有效调节阀性能与压力,保证引流安全。(3)交通性脑积水治疗时过低分流管压力会导致发生分流过度,过高的分流管压力会无法缓解症状,可调压分流管LPS 术可根据实际情况进行分流管压力调整。且本研究显示治疗后,2组较治疗前的CNS评分均显著升高,mRS评分均显著降低,且研究组CNS 评分高于对照组,mRS 评分均低于对照组。提示可调压分流管LPS术治疗交通性脑积水较VPS 术改善患者神经损伤效果更好,可有效提高日常生活能力。分析为:可调压分流管LPS 术中通过调节阀门对患者脑内压力进行控制,使脑脊液分流效果提高,对脑脊液正常生理循环重建具有促进作用,进而使脑内血流微循环改善,脑神经缺血缺氧损伤改善,进而促进患者日常生活功能恢复[17-18]。进一步证实可调压分流管LPS术治疗交通性脑积水疗效更好。同时本研究结果显示与治疗前相比,2组患者治疗后的s100B、RDW、TGF-β1 水平均显著降低,且治疗后研究组s100B、RDW、TGF-β1 均低于对照
组。分析原因:s100B 是评估神经损伤相关因子[19],如本文上述可调压分流管LPS术促进脑神经缺血缺氧损伤改善,则s100B 释放减少。RDW 是红细胞大小参数反映指标,且既往研究表明,高水平RDW 是急性脑卒中功能预后不良危险因素,与神经系统疾病预后相关[20]。且高水平RDW 代表外周血内未成熟网织红细胞数量增加,且因RDW 变形性较差,促进血小板聚集,具有较好促栓作用,减少脑血流量,引发脑组织缺血缺氧损伤。另高水平RDW 代表机体存在炎症状态,炎症状态达到一定水平时,损伤神经细胞,并对内皮细胞与血脑屏障产生破坏,引发神经细胞凋亡,损伤脑组织。而疏通脑脊液循环通路可避免红细胞分解,降低RDW 水平,进一步证实可调压分流管LPS术改善脑内血流微循环效果更好[21]。TGF-β1是细胞生长凋亡调节因子,可以调节炎症反应[22],参与组织损伤修复,生理状态下少量表达或不表达,脑积水发生后,引发炎症反应,刺激合成分泌TGF-β1。TGF-β1可趋化炎症因子,加重脑部炎症损伤,且TGF-β1 可刺激细胞外基质表达,沉积于脑脊液循环通路,经金属基质蛋白酶途径对细胞外基质降解进行阻碍,加重脑积水病情[23]。本文研究组TGF-β1低于对照组,提示研究组患者病情缓解程度更好。另研究组患者术后DICH 与总并发症发生率均低于对照组。分析原因:VPS术对患者脑室穿刺存在因穿刺位置不当导致的分库管堵塞发生,甚至发生脑组织出血损伤,且VPS术操作时间较长,增加感染风险,且因脑室穿刺会损伤大脑皮质,增加癫痫发生的可能[24]。可调压分流管LPS术无需颅内操作,避免不必要损伤,因而术后并发症较少。
交通脑积水脑室腹腔分流术后少见DICH发生,DICH发生多数患者出血量较少,临床无明显症状,但出血量多的患者对分流效果、术后康复于身体健康产生严重影响,受临床神经外科重视。进一步采用多因素Logistic回归分析显示,年龄、糖尿病、高血压、术后1周内调节分流管阀门、术后硬膜下有积液均为交通性脑积水患者术后DICH 发生的相关影响因素。分析原因[7,25-42]:高龄患者多伴有慢性疾病,糖尿病、高血压易导致小动脉玻璃样变性,引发缺血性疾病与脑出血。术后1 周内调节分流管阀门易导致脑组织发生塌陷,分流管靠近中线部位或位置较深部位更容易发生塌陷,分流管在脑组织移位过程中摩擦皮层血管、脉络丛,从而导致DICH。而下调分流管阀门压力会时颅内压快速下降,形成硬膜下积液。因而术后需根据患者神经功能改善情况谨慎、缓速下调分流管阀门压力。并定期复查头颅CT,发现硬膜下积液需及时调整分流管阀门压力,预防DICH发生。
可调压分流管LPS 术相比VPS 术治疗交通性脑积水效果更好,可有效改善患者神经损伤情况,降低RDW、S100B、TGF-β1 水平,减少术后并发症发生率。且高龄、糖尿病、高血压、术后1周内调节分流管阀门、术后硬膜下有积液均为交通性脑积水患者术后DICH发生的相关危险因素,临床需针对上述患者加强预防。
