mTICI 2b级与3级再灌注对急性缺血性脑卒中患者远期预后的影响
2022-09-21周义锋罗庆明
周义锋 刘 燕 罗庆明 李 晶
1)安徽医科大学附属滁州医院(滁州市第一人民医院),安徽 滁州 2390002)泰州市第四人民医院,江苏 泰州 225300
通信作者:周义锋
急性缺血性脑卒中(acute ischemic stroke,AIS)是卒中主要亚型之一,主要是由脑血管血栓形成导致的脑缺血,是全球人类死亡和长期残疾主要原因之一[1]。目前临床主要采用重组组织型纤溶酶原激活剂(recombinant tissue plasminogen,rt-PA)静脉溶栓治疗AIS,但由于其适应证、禁忌证、治疗时间窗相对严格,较少患者接受溶栓治疗,且患者静脉溶栓后血管再通率较低,故血管内治疗(endovascular treatment,EVT)逐渐成为治疗AIS前循环大血管闭塞患者常用手段[2]。AIS 治疗指南推荐,发病6 h 内疑似AIS 患者,在不影响静脉溶栓的情况下,可先做无创脑血管成像,出现异常后立即做血管造影,必要时行EVT[3-4]。成功再灌注是AIS患者EVT后良好功能结果的预测指标[5]。目前美国心脏协会指南建议将改良脑梗死溶栓(modified thrombolysis in cerebral infarction,mTICI)评分2b 或更高作为前循环AIS 患者EVT 的血管造影目标。最新欧洲卒中组织-欧洲微创神经治疗学会指南也显示,当AIS 患者获得mTICI 2b级或mTICI 3级再灌注时,被认为血管开通成功[6]。但有报道[7]显示,mTICI 3 级再灌注患者经EVT 后功能恢复更好。基于此,本研究对mTICI 2b级与mTICI 3 级再灌注AIS 患者的疗效进行比较,并分析其对AIS患者远期预后的影响,以期为临床AIS患者EVT提供更多参考依据。
1 资料与方法
1.1 一般资料纳入2019-06—2021-06 安徽医科大学附属滁州医院收治的AIS 患者80 例,根据EVT后mTICI 再灌注程度分为A 组和B 组。A 组为30 例mTICI 2b 级AIS 患者,B 组为50 例mTICI 3 级AIS 患者。2组基线资料比较无统计学差异(P>0.05),具有可比性。见表1。
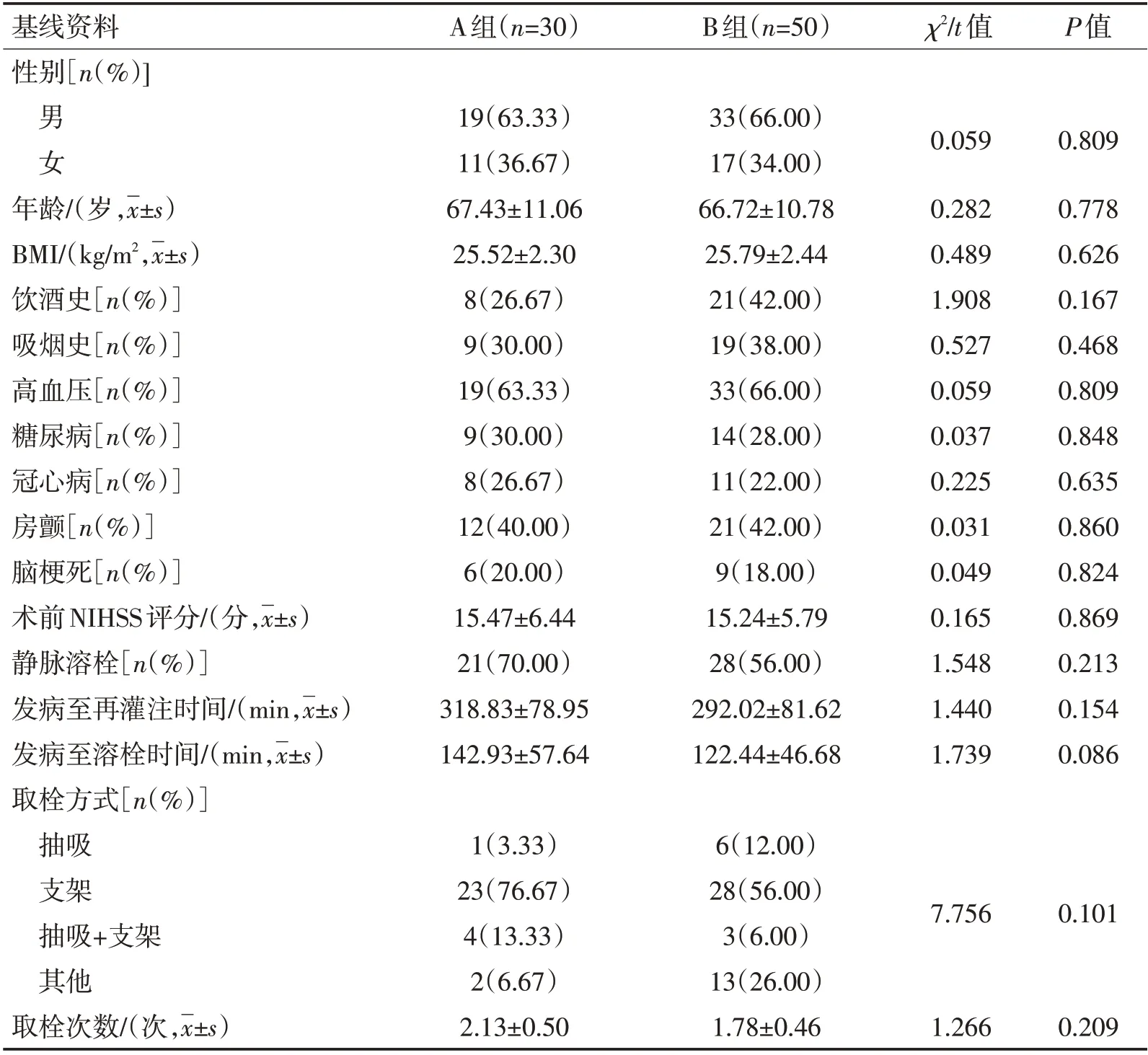
表1 2组基线资料比较Table 1 Comparison of baseline data between the two groups
1.2 纳入及排除标准纳入标准:(1)符合AIS诊断标准[8];(2)经EVT 后血管再灌注达mTICI 2b 级或mTICI 3级;(3)大脑中动脉M1或M2段、颈内动脉颅内段造影明确为前循环大血管闭塞;(4)发病时间≤6 h;(5)既往无明显功能障碍;(6)年龄18~85岁;(7)NIHSS评分≥8分。
排除标准:(1)有治疗禁忌证者;(2)合并癌症者;(3)MRI 或CT 显示缺血半暗带体积<15 mL 或不匹配率<1.8,术前脑梗死范围>1/3大脑中动脉供血区域;(4)伴严重心、肝、肾功能不全者;(5)存在后循环梗死;(6)伴高出血风险疾病者;(7)临床资料不全者。
1.3 方法术前处理:若患者存在静脉溶栓适应证,首先进行静脉溶栓治疗:使用rt-PA(勃林格英格翰国际公司,德国)按照0.9 mg/kg标准给药,1 min内静脉推注1/10的rt-PA,余下9/10的rt-PA持续静脉推注1 h,注意总剂量≤90 mg。患者均行多模式MRI检查评估梗死病灶、缺血半暗带及初步明确责任血管。
EVT:局部麻醉,常规Seldinger法穿刺右股动脉,由导管引导6F或8F动脉鞘置入,血管闭塞段远端置入微血管,确认造影及远端血管情况。将微导丝抽出,闭塞段由微导管置入Solitaire AB支架,静止5 min,使支架与血栓紧密结合。缓慢抽出微导管及支架,负压抽吸预防栓子逃逸。取栓后立即复查造影,手术成功为血管开通至mTICI 2b 级或mTICI 3 级。术中可根据患者情况多次取栓,建议取栓次数不超过4次。血管再通后观察30 min,评估责任血管再闭塞风险,以制定后续治疗方案。
mTICI 分级:无灌注为0 级;仅有微量血流通过闭塞段,极少或无灌注为1 级;前向血流部分灌注小于下游缺血区1/2为2a级;前向血流部分灌注大于下游缺血区1/2为2b级;下游缺血区被前向血流完全灌注为3级。
术后处理:患者术后需即刻复查头颅CT,并转至卒中单元病房。若CT显示少量高密度影,怀疑为造影剂渗漏或少量出血,需根据患者病情调整抗栓治疗,每4 h进行一次头颅CT复查。若CT未出现高密度影,24 h 后头颅CT 复查,分析病灶情况。若CT 出现出血转化明显,根据病情推迟抗栓治疗,CT动态复查,出血量较多者可行去骨瓣减压术。此过程中若有神经功能恶化,立即头颅CT复查。患者均于术后24 h行常规多模式MRI或CT复查血管造影明确责任血管再通情况。
1.4 观察指标(1)临床指标:比较2 组治疗后1 d出血转化率、责任血管再闭塞率及梗死灶体积变化。出血转化:脑梗死后首次头颅CT/MRI无颅内出血,而复查有出血,或根据首次头颅CT/MRI 可确认出血性梗死。血管再闭塞:血管治疗后再通血管在其原闭塞部位或远端出现再次闭塞。梗死体积=最大长径×宽径×阳性层面数×层厚×π/6。(2)神经功能:分别于治疗前及治疗后1 d、1 周及6 个月评估2 组NIHSS评分。NIHSS评分评估神经功能缺损程度:0~15分为轻度,16~30分为中度,31~42分为重度,满分42 分,分值越高,神经功能缺损越严重[9]。(3)病死率:记录2组治疗后6个月死亡情况。(4)症状性颅内出血(symptomatic intracranial hemorrhage,sICH)发生率:记录2 组治疗后6 个月sICH 发生情况,sICH 为48 h 内NIHSS 评分升高>4 分或导致死亡的颅内出血。(5)预后指标:于治疗后6 个月采用改良Rankin量表(modified Rankin scale,mRS)[10]评估2 组预后情况,0 分表示无症状,6 分表示死亡,0~2 分表示预后良好,3~6分表示预后不良。
1.5 统计学分析应用SPSS 26.0软件分析数据,以均数±标准差(±s)表示近似正态分布的计量资料,行t检验,不同时段间NIHSS评分比较行重复测量资料方差分析;计数资料以率(%)表示,行χ2检验,P<0.05为差异有统计学意义。
2 结果
2.1 2组临床指标比较2组术后梗死灶体积、责任血管再闭塞率、出血转化率比较,均无统计学差异(P>0.05)。见表2。

表2 2组临床指标比较Table 2 Comparison of clinical indicators between the two groups
2.2 2 组病死率及sICH 发生率比较治疗后6 个月,2组患者sICH及病死率比较均无统计学差异(P>0.05)。见表3。

表3 2组患者病死率及sICH发生率比较 [n(%)]Table 3 Comparison of mortality and sICH incidence between the two groups [n(%)]
2.3 2 组存活患者NIHSS 评分比较治疗后1 d,2组存活患者NIHSS 评分比较均无统计学差异(P>0.05);治疗后1 周、3 个月及6 个月,2 组存活患者NIHSS评分均较之前降低,且同时间段B组NIHSS评分均低于A组(P<0.05)。见表4。
表4 2组存活患者NIHSS评分比较 (分,±s)Table 4 Comparison of NIHSS scores between the two groups of surviving patients (scores,±s)

表4 2组存活患者NIHSS评分比较 (分,±s)Table 4 Comparison of NIHSS scores between the two groups of surviving patients (scores,±s)
组别A组B组t值P值治疗后6个月3.64±1.11abc 2.17±0.90abc 6.057<0.001 n 28 41治疗后1 d 15.11±3.39 14.32±2.52 1.110 0.271治疗后1周10.36±3.57a 8.32±2.22a 2.928 0.005治疗后3个月7.07±2.49ab 4.32±1.33ab 5.950<0.001
2.4 2组预后指标比较治疗后6个月,A组mRS评分≤2分者19例,预后良好率67.86%;B组mRS评分≤2分者35例,预后良好率85.37%。2组预后良好率比较均无统计学差异(χ2=2.998,P=0.083)。
3 讨论
AIS 患者中颅内大血管闭塞而导致的AIS 最严重,数分钟内将发生责任血管供血部位脑组织由核心向周围快速延伸的缺血性坏死,而周边部分脑组织通过侧支循环得到一定代偿后形成缺血半暗带,可逆性恢复其内的大量神经元功能,因此,大血管闭塞性AIS 患者的治疗重点是尽快使闭塞血管再通获得再灌注,最大限度维持缺血半暗带内脑细胞生存,改善神经功能。多项研究[11-15]已表明,早期时间窗内EVT效果优于单纯静脉溶栓。但尽管采取EVT治疗取得较高再通率,但预后良好患者仅有33%~71%,仍有一部分患者预后不良[16-18]。
反复取栓可能会引起血管内膜损伤,导致血栓形成及出血转化,影响患者预后[19-21]。此外,有研究[14,22-23]表明,更大程度再灌注能减少梗死体积增加。本研究显示,2组术后梗死灶体积、责任血管再闭塞率、出血转化率相比差异均无统计学意义,这可能是纳入样本量较小的原因。但本研究中mTICI 3 级再灌注AIS患者梗死灶体积有低于mTICI 2b级患者的趋势,分析原因为更好再灌注能改善少数闭塞分支血流,从而促进静脉rt-PA功能,增加血栓清除及自发再灌注能力,进而减小梗死灶体积。但临床实践发现,EVT中栓子破裂或逃逸易引起患者术后远端分支闭塞[24-26],故再灌注程度可能是AIS患者预后的预测因素。
死亡及sICH均为血管成功再灌注患者重要不良事件,因此,对此类事件评估至关重要[15,27-30]。血管再通会增加血管壁损伤和远端栓塞的发生,破坏微循环灌注,而较高血管再灌注能减少患者术中血管再通次数,对血管损伤较少,有望降低sICH发生率[16,31-42]。本研究显示,2 组sICH 发生率及病死率比较差异无统计学意义,分析可能是病例较少的原因。研究表明,良好的血管再灌注状态是AIS患者良好功能结果的独立预测因素[17,43-48]。本研究显示,治疗后1 d2组间NIHSS 评分比较差异无统计学意义,而治疗后1周、3个月及6个月2组NIHSS评分均较之前降低,且同时间段B组NIHSS评分较A组更低,表明mTICI 2b级和mTICI 3级再灌注均能降低AIS患者神经功能损伤的发生率,改善预后,但mTICI 3 级更有利于改善患者预后,分析原因为mTICI 2b 级再灌注患者经EVT 治疗后仍有远端闭塞残留及相关灌注缺损,减少神经功能获益,神经功能恢复较慢,治疗效果较差。
EVT再灌注的影响因素较多,有研究[18]报道,栓子数量、质地及血管解剖学异常是引起患者获取再灌注时间较长或未达到完全再灌注的主要因素。本研究中,mTICI 3 级再灌注患者侧支血流循环较mTICI 2b 级再灌注患者更好。最近一项研究[19]表明,治疗前侧支循环良好可能会提高接受机械血运重建治疗的卒中患者的再通和再灌注率。然而,良好侧支循环对成功血运重建的影响机制仍知之甚少,可能与侧支循环能促进血栓清除的机械效应有关。mTICI 2b 级再灌注患者可能伴组织水肿、微血管系统损伤及微血管血栓,造成局部血流降低,这在冠状动脉介入术中视为预后不良的重要预测因素[20]。本研究通过6个月mRS评分评估患者预后情况发现,2组预后良好率比较差异无统计学意义,但41 例mTICI 3 级再灌注AIS 患者有35 例(85.37%)预后良好,而28 例mTICI 2b 级再灌注AIS 患者中有19 例(67.86%)预后良好,表明mTICI 3级再灌注更有利于预后,可能是mTICI 3 级再灌注患者梗死体积较小、神经功能恢复更好的原因。
mTICI 2b级与mTICI 3级再灌注的AIS患者均能取得较好疗效及预后结局,但mTICI 3 级AIS 患者的神经功能恢复更好,更有利于患者预后。本研究的局限性:本研究为单中心研究,评估不够全面,需进一步扩大分析范围;纳入样本量较小,未来应扩大样本量,并结合多个研究中心数据进行分析,以提供更有力的理论依据。
